Կանանց մեծամասնությունը չգիտի նման ուսման մասին, որքան երրորդ եռամսյակի սկիզբը, եւ այս պահից ի վեր, հղի կանանց համար դոպլերոմետրիան դառնում է բավականին ծանոթ ընթացակարգ:
Դոպլերոմետրիա - Սա ուլտրաձայնային ախտորոշման մեթոդներից մեկն է, ինչը հնարավորություն է տալիս գնահատել արյան հոսքի ինտենսիվությունը տարբեր նավերում, օրինակ, արգանդի եւ umbilical լարերի անոթներում: Այն ամենից շատ տեղեկատվական է 30 շաբաթ անց, բայց հղիության ընթացքում շեղվելով (օրինակ, պտղի մեջ գտնվող պտղի հետաձգմամբ), Doppler ուլտրաձայնը կարող է սահմանվել `սկսած 20 շաբաթից:
Ցուցումներ Doppler- ի համար
Համապատասխան դահլիճային արյան հոսքը ապահովում է նորմալ հղիություն: Արյան հոսքի խախտումը կարող է հանգեցնել պտղի ներողամտության (ZVARP) ներհամայնքի զարգացմանը, ուստի հղիության ընթացքում դոպլերոմետրի նշանակման հիմնական պատճառը մարմնի եւ (կամ) երեխայի օրգանների նորմերի անհամապատասխանությունն է:
Ընտրովի, երբ երեխայի խանգարված արյան հոսքը կփլուզվի զարգացման մեջ, պարզապես հղիության ընթացքի անբարենպաստ ռիսկը զգալիորեն աճում է: Ընդհակառակը, եթե կա զարգացման մեջ պտղի հետախուզման կասկածը, բայց արյան հոսքը միաժամանակ չի խանգարում, ապա շատ դեպքերում է, որ նա խոսում է ցածր խոտերի կնոջ գործիքի մասին, բայց ա առողջ երեխա:
Նաեւ դոպլերոմետրիան նշանակվում է.
- վաղաժամ հասունացող պլասենտա;
- Արտասանված է Lowland կամ Multi-Way;
- umbilical- ի անոմալիաներ
- rezv հակամարտություն;
- gestosis (ուշ տոքսիկոզը, որը բարդ է փսխում, ուժեղ էթնիկ պատկանելությամբ եւ հղի կանանց ճնշման բարձրացում).
- Առեւտրային երիկամների հիվանդության, հիպերտոնիայի, շաքարախտի մայրը.
- քրոմոսոմային պաթոլոգիայի կասկած;
- Ոչ իմունային պտղի ջուր;
- Երեխաների անհավասար զարգացումը բազմակի հղիությամբ (երբ իրենց մարմնի զանգվածներում տարբերություն կա ավելի քան 10% -ով):
Եթե \u200b\u200bպտուղը սրտի խնդիր ունի, ապա դոպլերը իրականացվում է KTG- ի հետ միասին, այսպես կոչված, Dopplerhocardiography- ի հետ միասին:
Fetoplacentage անբավարարությամբ դոպլերոմետրիան իրականացվում է համակարգված յուրաքանչյուր 2-3 շաբաթվա ընթացքում:
Նաեւ պտղի նախորդ երկարաձգման ընթացքում բարդություններ մշակելիս Doppler ուլտրաձայնը կարող է նշանակվել հետագա հղիության ընթացքում:
Պատրաստում ուսումնասիրությանը եւ ինչպես է այն իրականացվում
Հղի կանանց մոտ գտնվող դոպլերոմետրիան իրականացվում է ըստ ցուցմունքների, եւ հղիության բնականոն ընթացքի մեջ պարտադիր փորձաքննությունը չէ: Բայց կանանց խորհրդատվություններում ավելի ու ավելի հաճախ, մինչեւ 30-34 շաբաթվա ընթացքում բոլոր կանայք իրականացվում են Doppler Ultrasound- ը, որպես պտղի վիճակի գնահատում:
Այս ընթացակարգը ցավազուրկ է եւ անվնաս ինչպես մոր, այնպես էլ պտղի համար: Դոպլերոմետրի սկզբունքը նույնն է, ինչ հղիության ընթացքում սովորական ուլտրաձայնը. Ստամոքսը ջրում է հատուկ դոպլեր սենսոր, որը հագեցած է յուրաքանչյուր ժամանակակից ուլտրաձայնային ախտորոշիչ սարքով: Հետեւաբար, այս տեսակի հետազոտությունը հատուկ վերապատրաստում չի պահանջում:
Դոպլերոմետրիա - Սա արյան հոսքի տեսողական գնահատում է (երբ արյան հոսքի տեմպերի գույնը եւ գրաֆիկական պատկերը դիտվում են մոնիտորի էկրանով):
Դոպլերոգրաֆիա - Սա նույն դոպլերոմետրիան է, միայն ժապավենի վրա դեռեւս գրանցվում է ժապավենի վրա `բուժումից հետո արյան հոսքի փոփոխությունը (բարելավում / վատթարանալ):
Դոպլերոմետրիայի ցուցանիշների վերծանում
Արգանդի զարկերակը (ա. Uterina dextra- ն ճիշտ է եւ ա. Uterina Sinistra - ձախողաբար թողել է արգանդի զարկերակը): Ուլտրաձայնը պետք է որոշի արյան հոսքի բնույթը ինչպես ձախ, այնպես էլ ճիշտ արգանդի զարկերակի մեջ, քանի որ ժեստովներով այն կարող է կոտրվել միայն մեկ շնչերակներում: Այսպիսով, արյան հոսքը մեկ շնչի մեջ գնահատելով, կարող եք կեղծ եզրակացություն տալ, ինչը բացասաբար կանդրադառնա երեխայի եւ ապագա մոր առողջական վիճակի վրա:
Գոյություն ունի այնպիսի գիտական \u200b\u200bտեսություն, որ երբ արյունահոսությունը խախտվում է միայն մեկ (հիմնականում ճիշտ) արգանդի զարկերակի մեջ, կինը ունի ուշ տոքսիկոզի (գեղձի) մեծ ռիսկի բարձր ռիսկ:
Նախնական տեղում արգանդի զարկերակում արյան հոսքը խանգարում է, եւ երբ իրավիճակը սրվում է, արյան հոսքը եւ umbilical լարը զարկերակներում: Հետեւաբար, երբ արյան հոսքը խախտվում է արգանդի զարկերակների մեջ, անհրաժեշտ է պարբերաբար կրկնել դոպլերը `իրավիճակը վերահսկելու համար:
Արգանդի զարկերակների արյան հոսքը գնահատելու համար հաշվարկվում է դիմադրության ինդեքսի (IR կամ RI) հաշվարկը:

Հաճախ հղիության հետեւանքով առաջացած հիպերտոնիան զարգանում է արգանդի արյան հոսքի արժեզրկման պատճառով: Ապագա մոր մարմինը ինքնուրույն մեծացնում է արյան ճնշումը, որպեսզի արյան ներհոսքը վերածվի ընդմիջիկական տարածության մեջ: Այսպիսով, մայրիկը, չհասկանալով, որ օգնում է երեխային: Այսպիսով, անհրաժեշտ է բարելավել արյան հոսքը, եւ հիպերտոնիան կվերանա ինքնուրույն:
Արգանդի զարկերակների մեջ արյան հոսքի խախտումը այն է, երբ IL, PI կամ DDO արժեքը ավելի մեծ է, քան նորմը:
Իմպուլսացման ինդեքս (PI) արգանդի զարկերակները պետք է լինեն հաջորդ սահմաններում:

It ուցանիշները աջ եւ ձախ արգանդի զարկերակի մեջ կարող են միմյանցից մի փոքր տարբերվել: Եթե \u200b\u200bերկու ցուցանիշները գտնվում են նորմալ տիրույթում, ապա այդպիսի նկարը չի համարվում բացասական երեւույթ:
Արյան հոսքի ցուցիչների շեղում նորմերից միանգամից երկու արգանդի զարկերակներում Նա ցույց է տալիս արգանդի արգանդի շրջանառության խախտում: Նման իրավիճակը պահանջում է հատուկ բուժում `ավելի շատ շարժվել (պարբերաբար քայլում է լողանալու կամ մարմնամարզության վրա հղի կանանց համար):
Արյան հոսքի խանգարումը միայն մեկ արգանդի զարկերակում նշվում է արգանդի արյան հոսքի ասիմետրիան: Եթե \u200b\u200bհղիությունը նորմալ ընթանում է, եւ երեխան զարգանում է համաձայն տերմինի համաձայն, նշանակում է, որ պլասենցան կատարում է իր գործառույթները:
Հնարավոր է, որ հուլիսի 18-21-ը նկատվի արգանդի զարկերակների մեջ արյան հոսքի ժամանակավոր խախտում: Այս երեւույթը բացատրվում է այն փաստով, որ վերջապես ավարտվում է Cytotrofoblast- ի ներխուժման հարմարեցման ֆիզիոլոգիական գործընթացը: Հետեւաբար, երբ հայտնաբերվում են արգանդի զարկերակների խախտումներ, ուլտրաձայնը պետք է վերափոխվի 2-3 շաբաթվա ընթացքում, այսինքն: Անցնել, արյան հոսքը դինամիկայի մեջ:
Սիստոլոգիական-դիաստոլիկ վերաբերմունքը (DDO) արգանդի զարկերակների մեջ պետք է լինի.

Umbilical զարկերակների զարկերակներ (ա. UMBILICALIS): True շմարիտ արդյունքների համար ուսումնասիրությունը պետք է իրականացվի միայն այն ժամանակ, երբ երեխան հանգստանում է, եւ միայն այն դեպքում, երբ նրա սրտի մակարդակը 120-160 հարված է մեկ րոպեի ընթացքում: Ի վերջո, դա ֆիզիոլոգիականորեն դրված է, որ սրտի բաճկոն աճը, աբբիլիկական զարկերակի զարկերակի անկում, եւ հակառակը, սրտի աճի անկում է ապրում:
Արյան հոսքը umbilical զարկերակների մեջ պետք է իրականացվի, երբ հղի է հետեւի վրա: Արգանդի արյան հոսքի խախտման ծանրության գնահատումը չի կարող օբյեկտիվ լինել ապագա մինետի գտնվելու վայրում «ձախ կողմում»:
Պուպովինան պետք է ունենա երկու զարկերակ եւ մեկ երակ: Եթե \u200b\u200bկա անոմալիա (մեկ umbilical շնչերակ), պտղը կարող է տառապել թթվածնի եւ սննդանյութերի պակասից, այդ իսկ պատճառով այն նկատվում է զանգվածի եւ աճի մեջ: Բայց պատահում է, որ պտուղը հարմարվում է նման գոյության եւ չունի անհրաժեշտ նյութերի դեֆիցիտ: Նման երեխաները ծնվում են ցածր քաշով, բայց բացարձակապես կենսունակ: Հետեւաբար, եթե դրա մեջ արյան հոսքի մի զարկերակ կա, եւ դրա մեջ արյան հոսքը չի կոտրվում, մտահոգության պատճառ չկա: Բայց եթե խախտվում է միակ զարկերակի արյան հոսքը. Պետք է իրականացվի ստացիոնար բուժում `արյան հոսքը բարելավելու եւ անհրաժեշտության դեպքում, վաղաժամկետ առաքումն է:
Արյան հոսքի բնույթի գնահատման ամենաբարձր տարածումը umbilicals- ի զարկերակների մեջ ձեռք է բերվել դիմադրության ցուցիչով: Umbilical լարերի երկու զարկերակների ցուցանիշները պետք է լինեն գրեթե նույնը:
Արյան հոսքի խախտում umbilical լարը այն ժամանակ է, երբ նորմայից բարձր արգանդի վարակների զարկերակների արժեքն է IR, PI կամ DDO- ն:
Umbilical Cord- ի զարկերակների ինդեքսը (PI կամ PI) զարկերակները պետք է համապատասխանեն հետեւյալ չափանիշներին.

Պաթոլոգիական է դիաստոլային արյան հոսքի զրոյական եւ հակառակ արժեքների գրանցում: Սա նշանակում է, որ պտուղը կրիտիկական վիճակում է:
Պտղի մշտական \u200b\u200bհակադարձ արժեքների տեսքի պահից մնում է ընդամենը 2-3 օր, ուստի ամենակարճ ժամկետներում անհրաժեշտ է անցկացնել կեսարյան խաչմերուկ, որպեսզի փրկի երեխայի կյանքը փրկելու համար: Դա հնարավոր է միայն 28 շաբաթից ի վեր, երբ փշրանքը կենսունակ է:
Syssology-Diastolic- ի վերաբերմունքը (DDO) umbilical զարկերակների մեջ.

Եթե \u200b\u200bարգանդի արյան հոսքը խախտվում է, ապա, որպես կանոն, դիտվում է պտղի զարգացման հետաձգում: Եթե \u200b\u200bզարգացման զարգացումը չկա, եւ արգանդի լարի մեջ արյան հոսքը կոտրվի, ապա առանց բուժման, զարգացման տվող պտղի հետաձգումը կարող է դիտվել:
Պտղի միջին ուղեղի զարկերակը (ա. Ուղեղային լրատվամիջոցներ): Պտղի տառապանքով նկատվում է sMA- ում PI, DDO եւ արագության արժեքների բարձրացում.

Առավելագույն արագությունը (այն vax- ն է) պտղի կեսո-սեռական զարկերակում.

Systologic-Diastolic վերաբերմունքը (DDO) միջին ուղեղային զարկերակի համար.

Աորտա պտուղ: Դա դուրս է գալիս սրտի ձախ փորիկից, անցնում ողնաշարի երկայնքով եւ ավարտվում է որովայնի ստորին հատվածում, որտեղ Աորտան բաժանվում է երկու iliac զարկերակի, որոնք ապահովում են մարդու ոտքերի արյան մատակարարումը:
Bloodstock- ի որոշման մեջ շեղումները կարող են նույնականացվել միայն հղիության 22-24 շաբաթվա ընթացքում:
Արյունահոսություն - սա Ավելացել է IR, PI եւ CDI արժեքներ, Քննադատական \u200b\u200b(խոսելով պտղի մահվան մասին) համարվում է Գրանցում ծայրահեղ ցածր արժեքներ Մինչեւ նրանց ամբողջական անհետացումը:

Աորտեում փոփոխությունները բնութագրվում են պտղի ներթափանցելի հիպոքսիայի ծանրությամբ:


Syssology-Diastolic հարաբերությունների (DDO) FETUS Aorta- ի համար.

Երակային ծորան (VP): Այն ուսումնասիրվում է արյան հոսքի երկարաձգված դոպլերի գնահատմամբ:
Ուսումնասիրության ընթացքում անհրաժեշտ է հաշվի առնել երեխայի եւ ակտիվ շարժման պատկերազարդ շնչառական շարժումների դրվագները:
Ind ուցանիշները չեն օգտագործում ցուցանիշներ, երակային ծորան գնահատելու համար:
Պտղի պաթոլոգիական վիճակի ախտորոշիչ չափանիշը համարվում է Արյան հոսքի բացասական կամ զրոյական արժեքներ Ատրիալ կրճատման փուլում: Զրոյական կամ հակադարձման արժեքները գրանցվում են պտղի հիպոտրոֆիայի մեջ, սրտի ճիշտ սրտերի բնածին թերությունները, ոչ իմունային պտղի ջուրը:
Նույնիսկ umbilical լարի զարկերակների մեջ կրիտիկական արյան մեջ, բայց տարածքային իջեցման փուլում երակային ծորանության պահածոյացված հոսքը, հնարավոր է երկարաձգել աշխատանքի օպտիմալ ժամկետները:
Արյունահոսության խանգարումների եւ դրանց բուժման նկարագրությունը
1 աստիճան
1-ը եւ աստիճանը - Արգանդի զարկերակների մեջ արյան հոսքի խախտում, մինչդեռ արգանդի լարի մեջ, արյան հոսքը շարունակում է մնալ նորմալ:
Արյան հոսքի խանգարումների այս աստիճանը վտանգավոր չէ պտղի համար:
Նման պետության բուժումը անարդյունավետ է: Բժիշկները դեռեւս նշանակվում են թերապիայի միջոցով, որպես actovegin եւ kuantyl: Մի տեսեք:
Իրականում, երբ արյան հոսքը խախտվում է արգանդի զարկերակների մեջ, ավելի նպատակահարմար է պարզապես քայլել մաքուր օդում (շնչառություն լի կրծքերով) +, ավելի լավ ուտելու համար (արշավ, հղի կանանց համար հատուկ վարժություններ) Առավոտ, յոգա, լող): Եվ մի նստեք ժամերով համակարգչում: Դա ամբողջ բուժումն է:
1 բ աստիճան - Արյան հոսքի խախտում umbilical զարկերակների եւ արգանդի զարկերակների հեմոդինամիկան նորմալ է:
Արյան հոսքի խանգարումների այս աստիճանը պահանջում է արյունահոսող դեղամիջոցների ընդունելություն `պտղի զարգացման եւ հիպոքսիայի հետաձգումից խուսափելու համար:
Այս դեպքում բուժումը նշանակվում է, ուղղված արյան շրջանառության բարելավմանը (պլասենցայի կոմպոզիտների, պետի կամ տրենտ) ձեւակերպմանը: Actovegin- ը նախատեսված է որպես հակատիպսանտ, որը բարելավում է պտղի մատակարարումը թթվածնի միջոցով:
Արյան ստուգումը նշանակվում է նաեւ արդյունքում ստացված կարողությանը (Coagulogram): Արյան բարձրությամբ սպառմամբ անհրաժեշտ է կատարելագործել արյունահոսող պատրաստուկներ, քան գլխավորը (օրինակ, Հեպարին կամ միջոցներ, որոնք ներառում են ացետիլսալիլաթթիկ թթու):
Ես խախտման աստիճանը չի հանգեցնում պտղի մահվան: Արյան հոսքի բնույթի համակարգված մոնիտորինգ (յուրաքանչյուր 2 շաբաթվա ընթացքում) պտղի CTG- ի (հղիության 28 շաբաթ անց): Բացի այդ, անհրաժեշտ է հղի կնոջ մեջ հետեւել զարկերակային ճնշմանը:
2 աստիճան - Արյունաբերական զարկերակների եւ umbilical լարերի մեջ արյան հոսքի միաժամանակյա խախտում, որոնք չեն հասնում կրիտիկական արժեքների (երբ արյունը հոսում է երակային փոխարժեքով):
Նման պետության միջոցով նշանակվում է հիվանդանոցում թմրանյութերի բուժումը, որն ապահովում է պտղի վիճակի շուրջօրյա դիտարկումը: Անհրաժեշտ է նաեւ վերահսկել արյան հոսքի վիճակը, Doppler + KTG- ն անցկացնելով յուրաքանչյուր 2 օրվա ընթացքում:
Հեմոդինամիկայի խախտման II աստիճանի միջոցով այն հազվադեպ է, բայց կարող են լինել ներհամակարգային մահացության դեպքեր:
3 աստիճան - Արյան հոսքի ծանր անկարգություններ արյան հոսքի մեջ արգանդի զարկերակների պահածոյացված կամ խանգարված արյան հոսքով: Քննադատական \u200b\u200bխանգարումների պայմաններում նշանակում է հակադարձ դիաստոլիկ արյան հոսքի գրանցում կամ դրա բացակայություն ընդհանրապես:
III խախտման աստիճանը կրում է երեխայի առողջության ռիսկը, քանի որ կես դեպքերում է գալիս երեխայի ներհամայնքը: Հետեւաբար, երբ հայտնաբերվում է արյան հոսքի 3 աստիճան, անհրաժեշտ է բարձրացնել կեսարյան խաչմերուկը `երեխայի կյանքը փրկելու համար, քանի որ խախտման նման փուլում բուժումն արդյունավետ չէ:
3 աստիճանի պահպանողական (բնական) գեներալը կարող է հանգեցնել երեխայի պերինատական \u200b\u200bմահվան:
Մասնավոր կլինիկայում Doppler ուլտրաձայնի արժեքը կազմում է մոտ 1100 ռուբլի:
Screening 1 (առաջին) եռամսյակ: Sc ուցադրման ժամանակը: Ցուցադրման արդյունքները: Ուզիի ցուցադրում:
Ձեր երեխան հաղթահարեց բոլոր դժվարությունները եւ վտանգները, որոնք կապված են սաղմնային շրջանի հետ: Այն ապահով կերպով հասել է արգանդի վրա գտնվող ֆալոպի խողովակների վրա, տրոֆոբլաստի ներխուժումը տեղի է ունեցել էնդոմետրումում, երգչախմբի ձեւավորմամբ: Յուրաքանչյուր շաբաթվա ընթացքում վարդի եւ աներեւակայելի փոփոխված է սաղմերը, ձեւավորվել են բոլոր կարեւորագույն օրգանների եւ համակարգերի կոշտացումները, մարմնի ձեւավորումը, գլխի, վերջույթների ձեւավորում:
Վերջապես, Դորոսը մինչեւ 10 շաբաթ, ձեռք բերելով բոլոր անհրաժեշտ հատկությունները, ինչպես երեխայի կազմաձեւը, ինչը հնարավորություն տվեց այս պահից զանգահարել այն:
1 (առաջին) եռամսյակի ցուցադրման ժամանակը եկել է:
Այսօր մենք կխոսենք առաջին եռամսյակի ցուցադրման ժամանակի մասին, ձեռք բերված ուլտրաձայնային հետազոտությունների արդյունքները:
Այս ընդարձակ եւ մեկ հոդվածի թեման, անշուշտ, առանձնացված չէ: Մենք պետք է ապամոնտաժենք բազմաթիվ անոմալիաներ եւ զարգացման անսարքություններ, որոնք արդեն կարող են կասկածվել կամ նույնիսկ ախտորոշվել այս ժամանակահատվածում: Բայց սկսեք նախ:
Ինչ է ցուցադրումը:
Ցուցադրում- Սա անհրաժեշտ միջոցների եւ բժշկական հետազոտությունների, թեստերի եւ այլ ընթացակարգերի համադրություն է, որոնք ուղղված են անձանց նախնական նույնականացմանը, որոնց թվում որոշակի հիվանդության առկայության հավանականությունը ավելի բարձր է, քան հետազոտվող բնակչության մնացած մասը: Screen ուցադրումը միայն բնակչության հետազոտության նախնական, նախնական փուլն է, եւ ցուցադրման դրական արդյունքների հետ կապված անձինք պետք է հետագա ախտորոշման փորձաքննություն ունենան `պաթոլոգիական գործընթացի ներկայության փաստը հաստատելու կամ վերացնելու համար: Ախտորոշիչ թեստերի իրականացման անհնարինությունը `ցուցադրման դրական արդյունքով պաթոլոգիական գործընթացը հաստատելու կամ վերացնելու համար, դա անիմաստ է դարձնում ցուցադրել ինքնին ցուցադրումը: Օրինակ, պտղի քրոմոսոմային հիվանդությունների կենսաքիմիական ցուցադրման վարումը արդարացված չէ, եթե այս տարածաշրջանում անհնար է հետագա նախածննդյան քարիոտիպը:
Scre ուցադրման ցանկացած ծրագրի իրականացում պետք է ուղեկցվի հստակ պլանավորմամբ եւ գնահատելով ցուցադրման որակի գնահատումը, քանի որ ընդհանուր բնակչության մեջ իրականացված ցանկացած ցուցադրություն, կարող է ավելի մեծ վնաս հասցնել, քան հետազոտվող անձանց օգուտները: «Screen ուցադրման» հայեցակարգը հիմնարար բարոյական տարբերություններ ունի «ախտորոշման» հայեցակարգից, քանի որ ցուցադրման թեստերն իրականացվում են պոտենցիալ առողջ մարդկանց շրջանում, ուստի շատ կարեւոր է, որ այս ցուցադրման ծրագիրը պարունակում է իրատեսական գաղափարներ: Օրինակ, հղիության առաջին եռամսյակում պտղի քրոմոսոմային պաթոլոգիայի ուլտրաձայնային ցուցադրություն իրականացնելիս կանայք չպետք է ունենան այն միտքը, որ ֆետուսում օձիքի (TVP) հաստության նույնականացումը պարտադիր է ցույց տալ ա Dauna հիվանդություն եւ պահանջում է հղիության ընդհատում: Any անկացած ցուցադրություն ունի որոշակի սահմանափակումներ, մասնավորապես, ցուցադրման թեստի բացասական արդյունքը հիվանդության բացակայության երաշխիք չէ, նույն կերպ, քանի որ թեստի դրական արդյունքը չի նշում դրա առկայությունը:
Երբ եւ ինչու եմ ցուցադրում i եռամսյակը:
Յուրաքանչյուր կին ունի որոշակի ռիսկ, որ իր երեխան կարող է ունենալ քրոմոսոմային պաթոլոգիա: Դա յուրաքանչյուրի համար է, եւ անկախ նրանից, թե ինչ է տանում եւ տանում է սոցիալական կարգավիճակը:
Համակարգային (ցածրամիտ) ցուցադրություն անցկացնելիս որոշակի ցուցադրման փորձարկում առաջարկվում է որոշակի բնակչության բոլոր անձանց համար: Նման ցուցադրման օրինակ է հղիության առաջին եռամսյակում քրոմոսոմային պտղի անոմալիաների ուլտրաձայնային ցուցադրություն, որն առաջարկվում է բոլորին, առանց բացառության հղի կանանց 11-13 (+6) շաբաթվա ընթացքում:
Այսպիսով, Առաջին եռամսյակի ցուցադրում - Սա բժշկական ուսումնասիրությունների համադրություն է 11-13 (+6) շաբաթվա ընթացքում, եւ ուղղված է հղի կանանց նախնական որոշմանը, որոնց թվում քրոմոսոմային անոմալիաներով երեխայի ծննդյան հավանականությունը դրանից բարձր է մյուս հղի կանանցից:
Հայտնաբերված հա-ի հիմնական վայրը գրավում է սինդրոմը (21 զույգ քրոմոսոմների Trisomy):
Անգլիական բժիշկ John ոն Լանգդոնը 1862-ին առաջինը նկարագրեց եւ նկարագրեց սինդրոմը, որի հետագայում անվանվեց նրա անունով, որպես հոգեկան խանգարման ձեւ:
Down Syndrome- ը հազվագյուտ պաթոլոգիա չէ. Միջինը մեկ դեպք է նկատվում 700 գեներալում: Մինչեւ 20-րդ դարի կեսը, անկման համախտանիշի պատճառները մնացին անհայտ, բայց երեխայի ծննդյան հավանականության հավանականության եւ մոր տարիքով ծննդյան հավանականության միջեւ կապը հայտնի էր նաեւ, որ սինդրոմը ենթարկվում էր բոլոր ցեղերի: 1959-ին, Զերոմ Լեժենը գտավ, որ Սինդրոմը ծագում է 21-րդ զույգ քրոմոսոմների, այսպես շարունակության պատճառով: Կարիոտիպը նորմալ 46-ականների փոխարեն ներկայացնում է 47 քրոմոսոմներով, քանի որ 21-րդ զույգի քրոմոսոմները, նորմալ երկուսի փոխարեն, ներկայացված են երեք օրինակներով:
1970-ին պտուղով Trisomy 21-ը ցուցադրելու առաջին մեթոդը, հիմնվելով այս պաթոլոգիայի հավանականության բարձրացման վրա, առաջարկվեց հղի կնոջ տարիքի աճ:
Երբ ցուցադրվում է մայրերի դարաշրջանի հիման վրա, կանանց միայն 5% -ը կընկնի «բարձր ռիսկի» խմբում, եւ այս խմբին ամբողջ բնակչությունից կներառի Trisomy 21- ի հետ պտուղների միայն 30% -ը:
1980-ականների վերջին, ցուցադրման մեթոդներ, որոնք հաշվի են առնում ոչ միայն տարիքը, այլեւ հղի կնոջ արյան մեջ պտղի եւ պլաստմասե ծագման նման կենսաքիմիական արտադրանքների կոնցենտրացիան ուսումնասիրելու արդյունքները, ինչպես ալֆա-ֆետոպորտինը (AFP), ոչ- Contoyted Estriotropin (UE3), Chorionic Gonadotropin (HGCH) եւ Inhibibin A. Այս ցուցադրման մեթոդը ավելի արդյունավետ է, քան հղի կնոջ տարիքով, եւ նույն հաճախականությամբ ինվազիվ միջամտությունները (մոտ 5%) հնարավորություն է տալիս նույնականացնել 50-ը -70% -ը, որն ունի Trisomy 21:
90-ականներին առաջարկվեց ցուցադրման մեթոդ, հիմնվելով մոր տարիքից եւ Fetus- ի PETUS- ի մեծության (օձիքի խոռոչի հաստությունը) հղիության 11-13 (+6) շաբաթվա ընթացքում: Screen ուցադրման այս մեթոդը թույլ է տալիս պարզել քրոմոսոմային պաթոլոգիայի մինչեւ 75% -ը `կեղծ դրական արդյունքների հաճախականությամբ` 5% -ով: Հետագա ցուցադրման մեթոդով, հիմնվելով մոր տարիքից եւ պտղի մեծության վրա, հղիության 11-13 (+6) շաբաթները լրացվում են կենսաքիմիական ցուցիչների կոնցենտրացիաները (անվճար խմբակցություն β-hcg եւ rarra) որոշելու միջոցով ) Հղիության առաջին եռամսյակում մոր շիճուկում, ինչը հնարավորություն տվեց պարզել մրգերի 85-90% -ը, որն ունի Trisomy 21-ը:
2001-ին հայտնաբերվել է, որ 11-13 շաբաթվա ուլտրաձայնով ուսումնասիրությամբ պտուղների 60-70% -ը `Trisomy 21- ի ներկայությամբ եւ մրգերի 2% -ով, նորմալ քարոզներով, քթի ոսկորները չեն պատկերացնում: Այս ցուցիչի ընդգրկումը զննումի մեթոդի մեջ `ուլտրաձայնային հետազոտության հիման վրա եւ հղիության առաջին եռամսյակում կենսաքիմիական ցուցիչների բնորոշումը թույլ է տալիս բարձրացնել Trisomy 21-ի հայտնաբերման հաճախականությունը Մինչեւ 95%.
Ինչ ուլտրաձայնային նշաններ, բարձրացնելով հա ռիսկը, մենք գնահատում ենք:
Նախեւառաջ, դա օձիքի տիեզերական (TVP) հաստության ընդլայնում է, քթի ոսկորների պատկերացման բացակայությունը, քարե արձանագրության հակադարձ արյունը եւ տրիկուզվիդի արյան վերափոխումը:
Օձի տարածություն - Դա հղիության առաջին եռամսյակում մաշկի տակ հեղուկի տակ գտնվող կլաստերի ուլտրաձայնային դրսեւորում է:
- «Տիեզերք» տերմինը օգտագործվում է անկախ նրանից, թե այն ունի բաժանման տարածք, թե ոչ, արդյոք այս տարածքը տեղայնացված է պարանոցի տարածքում կամ տարածվում է ամբողջ պտղի մարմնին:
- Քրոմոսոմային հիվանդությունների առաջացման եւ պտղի անսարքությունների առաջացման հաճախությունը կախված է TVP- ի արժեքից, եւ ոչ թե դրա ուլտրաձայնային բնութագրերից:
- Հղիության երկրորդ եռամսյակում օձի տարածքը սովորաբար անհետանում է, կամ, հազվադեպ դեպքերում վերափոխվում է կամ պարանոցի այտուցում կամ կիստիկ հիգիոմայում, ֆետուսի կամ առանց որեւէ այլի համադրությամբ:
1 Չափումներ են կատարվում հղիության 11-13 (+6) շաբաթների ընթացքում `Coccicco-Dark պտղի չափի մեծությամբ` 45 մմ-ից մինչեւ 84 մմ: Սա կարեւոր կետ է, քանի որ Հազվադեպ չէ ճիշտ 11 շաբաթվա կամ 11 շաբաթվա ընթացքում եւ 1-2 օրվա ընթացքում պտուղը 45 մմ-ից պակաս միլիմետր է: Սա նորմի տարբերակն է, բայց այս դեպքում ուսումնասիրությունը պետք է տեղափոխվի մեկ շաբաթ:
2 Չափումը պետք է խստորեն իրականացվի պտղի աղետալի հատվածում, որի փոխարեն պտղի գլուխը պետք է զբաղեցնի չեզոք դիրք:
3 Պատկերը պետք է ավելացվի այնպես, որ էկրանին մնում են միայն պտղի կրծքավանդակի գլուխը եւ գագաթը:
4 Պատկերի չափը պետք է ավելացվի այնպես, որ նվազագույն կուրսորի տեղաշարժը տեւեց 0,1 մմ-ով չափափոխում:
5 Օձի տարածքի հաստությունը պետք է չափվի լայն տեղով: Անհրաժեշտ է տարբերակել պտղի մաշկի արձագանքները եւ ամնիոտիկ կեղեւը:
6 կուրսորը պետք է ստեղծվի echo-դատարկ գծերի ներքին սահմաններում, օձի տարածքը առանձնացնելու համար, չմտածելով դրա վրա:
7 Ուսումնասիրության մեջ անհրաժեշտ է մի քանի անգամ չափել հեռուստացույցը եւ ընտրել ստացված չափումների առավելագույնը:
Դեպքերի 5-10% -ում պարանոցի շուրջը կա ճամբարային ճամբար, այն կարող է հանգեցնել TVP- ի կեղծ աճի: Նման դեպքերում TVP- ի չափումը պետք է իրականացվի umbilical աղբյուրի երկու կողմերում եւ պտղի քրոմոսոմ պաթոլոգիայի ռիսկը գնահատելու համար օգտագործվում է այս երկու հարթությունների միջին արժեքը:

Պտղի քթի ոսկորների պատկերացում
- Պետք է իրականացվի հղիության ժամկետում 11-13 (+6) շաբաթներ եւ 45-84 մմ պտղի CTR- ում:
- Անհրաժեշտ է ավելացնել պտղի պատկերը, որպեսզի էկրանին ներկայացվեն միայն ֆետալի մարմնի գլուխը եւ վերեւը:
- Պետք է ստացվի խիստ աղետալի պտղի հատված, եւ սերմերի ինքնաթիռը պետք է զուգահեռ լինի քթի ոսկորի ինքնաթիռին:
- Քթի ոսկորը պատկերացնելիս պետք է ներկա լինի երեք առանձին տող: Վերեւի տողը պտղի քթի մաշկն է, ավելի ցածր, ավելի էխոգենիկ եւ հաստ, քթի ոսկոր է: Երրորդ գիծը առաջինի շարունակությունն է, բայց մի փոքր ավելի բարձր է այն եւ պտղի քթի հուշում է:
- 11-13 (+6) շաբաթվա ընթացքում պտղի պրոֆիլը կարելի է ձեռք բերել եւ գնահատվել մրգերի ավելի քան 95% -ով:
- Նորմալ կարիոտիպով քթի ոսկորների պատկերացման բացակայությունը բնորոշ է եվրոպական բնակչության կանանց պտուղների 1% -ին եւ Աֆրո-Կարիբյան բնակչության կանանց մոտ պտուղների 10% -ի համար:
- Քթի ոսկորները չեն պատկերացնում Trisomy 21- ի մրգերի 60-70% -ը, Trisomy 18-ում մրգերի 50% -ում եւ մրգերի 30% -ով:
- Կեղծ դրական արդյունքների հաճախականությամբ, 5%, համակցված ցուցադրումը, ներառյալ TVP- ի չափումը, պտղի քթի ոսկորների պատկերացումը եւ մոր շիճուկի շիճուկի շիճուկի կոնցենտրացիայի չափումը , հնարավոր է նույնականացնել մրգերի ավելի քան 95% -ը Trisomy 21-ում:

Այս պտուղը երկվորյակ երկվորյակներից մեկն է: TVP- ը եւ արյան հոսքը երակային ծորանում նորմալ են, բայց քթի ոսկորների պատկերացում չկա: Karyotyping - Down Syndrome- ի արդյունքը երկվորյակների 2-րդ պտղի կարոտիպը նորմալ է:
Երակային ջեռուցման դոպլերոմետրիա եւ տրիկուսպիդային կանոնակարգ
Քրոմոսոմային անոմալիաներում հաճախ ձեւավորվում են տարբեր օրգանների եւ համակարգերի անսարքությունները, ներառյալ սրտանոթային համակարգի զարգացման բնածին արատները:
Երակային ծորան եզակի շախուտ է, թթվածնային արյունը մատակարարելով umbilical երակից, որը հիմնականում առաջնորդվում է ձվաձեւ պատուհանի միջոցով դեպի ձախ ատրիում, դեպի կորոնար եւ ուղեղի զարկերակներ: Թունավոր ծորանում արյան հոսքը ունի բնորոշ ձեւ, բարձր արագությամբ փորոքային սիստոլե փուլում (S-WAVE) եւ դիաստոլներ (D-WAVE) եւ ուղղաձիգ արյան հոսքը դեպի Atrial Reduction (A-ալիք) փուլ:
11-13 (+6) հղիության շաբաթների ընթացքում արյան հոսքի խանգարում երակային ծորանում զուգորդվում է քրոմոսոմային պաթոլոգիայի կամ սրտի թերությունների ներկայության հետ եւ հղիության հնարավոր բացասական արդյունքի նշան է: Հղիության այս ժամանակահատվածում արյան հոսքի արագությունների պաթոլոգիական ձեւը նկատվում է Trisomy 21 եւ 5% պտուղների 5% -ը, որոնք ունեն նորմալ կարոտիպ:
Tricupidal կարգավորումը հակադարձ արյան հոսքի ալիքն է ճիշտ փորոքային եւ սրտի ատրիումի միջեւ փականի միջոցով: Դեպքերի 95% -ում, Tricuspid Regurgitation- ը, ինչպես նաեւ շրջանցիկ ծորան շրջանում հակառակ հոսքը, անհետանում է առաջիկա մի քանի շաբաթների ընթացքում, որպես կանոն, 16 շաբաթվա ընթացքում. Այնուամենայնիվ, դեպքերի 5% -ում կարող է ցույց տալ բնածին սրտի արատների առկայությունը: Այս կապակցությամբ առաջարկվում է 18-20 շաբաթվա ընթացքում տեղափոխվել պտղի ընդլայնված էխոկարդիոգրաֆիա:
Դա չափազանց կարեւոր է, եւ անհրաժեշտ է, որ իր պրոֆիլի գնահատման հիման վրա քրոմոսոմային մրգերի պաթոլոգիայի ռիսկով զբաղվող մասնագետները անցան համապատասխան ուսուցում եւ սերտիֆիկացում, որոնք հաստատում են ուլտրաձայնային հետազոտությունների որակի մակարդակը:
Իհարկե, I եռամսյակի ցուցադրումը չի սահմանափակվում ուլտրաձայնային ցուցիչների սահմանմամբ, ավելացնելով երեխայի ռիսկը նման քրոմոսոմային անոմալիաներով, ինչպիսիք են Down Syndromes, Edvards, Patau, Turner եւ Triploidy: Մշակման նման անոմալիաներ կարելի է ախտորոշվել նաեւ, ինչպիսիք են «Բենսֆալիյա» եւ «Աքրրան» -ի, վերջույթների զարգացման եւ ծովախեցգետսելայի, ommazalcelcelia- ի, mgazistis- ի եւ sm crunrossisis- ի, Megazistis- ի եւ SM Crune Belly- ի, մարմնի մարմնի դոմի, կասկածում են Dandy Walker- ին եւ Փողպատուղային ներքնազգեստի չափսեր փոխելով IV փորոքի, անորեկտալ ատրեսիա (pelvic կիսաթափանցիկություն): Եվ սա դեռ բոլորը չէ: Ես կփորձեմ շարունակել պատմել նշված անոմալիաների եւ թերությունների մասին:
Եզրափակելով, մի քանի խոսք մեր կենտրոնում i եռամսյակի ցուցադրման կարգի վերաբերյալ
Մեր կենտրոնի բոլոր մասնագետներն աշխատում են միջազգային կազմակերպության առաջարկությունների վերաբերյալ պտղի բժշկության հիմնադրամի (HTTPS://www.fetalmedicine.org/) եւ ունեն այս կազմակերպության վկայականներ: Պտղի բժշկության հիմնադրամը (FMF), որի ղեկավարը պրոֆեսոր Կիպոս Նիկիոնն է, զբաղվում է պտղի բժշկության ոլորտում հետազոտություններով, դրա զարգացման անոմալիայի ախտորոշման, տարբեր հղիության բարդությունների մասին: Սերտիֆիկացված մասնագետներն ու կենտրոնները ձեռք են բերվում մշակված FMF ծրագրաշարով `քրոմոսոմային մրգերի պաթոլոգիայի ռիսկը հաշվարկելու համար` ուլտրաձայնային եւ կենսաքիմիական ցուցադրման համաձայն: 11-13 (+6) շաբաթվա ընթացքում ուլտրաձայնային ուսման անցկացման վկայագիր ստանալու համար անհրաժեշտ է անցնել տեսական վերապատրաստում `FMF- ի աջակցությամբ դասընթացների ընթացքում. Անցեք գործնական դասընթացներ `հավատարմագրված FMF կենտրոնում. FMF- ի ուլտրաձայնային լուսանկարներում տրամադրեք պտղի ճարմանդային չափումը, քթի ոսկորների պատկերացումը, արյան հոսքի դոպլերոմետրիան երակային դոպերի եւ Tricspid փականի համաձայն `FMF- ի կողմից մշակված չափանիշների համաձայն:
Գրանցամատյանում բազմաթիվ փաստաթղթեր եւ համաձայնություն լրացնելուց հետո ձեզ կհրավիրվեն Ուզ կաբինետ, որտեղ ես կամ իմ գործընկերները կգնահատեն պտղի մշակում, բոլոր անհրաժեշտ ուցակ-նշանավորները, ինչպես նաեւ այլ հնարավոր փոփոխություններ , արգանդի եւ ձվարանների պատերը:
Ուսումնասիրությունից հետո ձեզ եզրակացություն կտրվի ձեր երեխայի (կամ նորածինների) երկու օրինակով եւ լուսանկարներով: Ձեր թողած եզրակացության մեկ օրինակը, եւ երկրորդը պետք է տրվի դատավարական գրասենյակում, որտեղ երակից արյուն կվերցնեք ցուցադրման կենսաքիմիական մասի համար: Ուլտրաձայնային եւ կենսաքիմիայի տվյալների հիման վրա հատուկ ծրագրաշարը հաշվարկելու է պտղի քրոմոսոմային պաթոլոգիայի անհատական \u200b\u200bռիսկը եւ 1-2 օր հետո կստանաք արդյունքը, որտեղ հիմնական ռիսկեր են նշվելու հիմնական հա-ին: Ձեր ցանկությամբ արդյունքը կարելի է ստանալ էլ. Փոստով:
Հիմնական խոզապուխտի ցածր ռիսկի արդյունքներ ստանալու դեպքում ձեզ կառաջարկվի վերազինել ուլտրաձայնը հղիության 19-21 շաբաթվա ընթացքում: Եթե \u200b\u200bռիսկը բարձր է, ապա հիշեք, որ սա ցուցադրման ուսումնասիրության արդյունք է, եւ ոչ թե ախտորոշում: Պահանջվում է ճշգրիտ ախտորոշում, գենետիկայի խորհրդատվություն եւ անհրաժեշտ է նման ախտորոշիչ մեթոդներ, ինչպիսիք են Prenatal Karyotyping- ի համար Codion Abion կամ Amniocenteshing- ը:
2012-ին հայտնվեց Prenatal DNA ախտորոշման եւս մեկ բարձր ճշգրտության մեթոդ, որի եզակիությունը կայանում է նրանում, որ այն չի պահանջում ինվազիվ ընթացակարգեր (բացառությամբ բեռնատարի հղիությամբ արյան վերցնելու ներխուժման) - Ոչ ինվազիվ նախածննդյան թեստ:
Ես ձեր ուշադրությանը բերում եմ հղիության աղյուսակի աղյուսակ, TVP- ի աճով.

Ինչպես տեսնում եք, նույնիսկ շատ մեծ հեռուստացույցով երեխաների մոտ 15% -ը կարող է ծնվել առողջ, բայց շատ ավելի հավանական է, որ պտուղը ունենա հա կամ զարգացման հիմնական աննորմալություններ:
Հետազոտությունների նախապատրաստում
Կենսաքիմիական ցուցադրությունն իրականացվում է դատարկ ստամոքսի վրա (4-6 ժամ սով): Ավելի հաճախ ուլտրաձայնային ուլտրաձայնային եւ կենսաքիմիաներ են պահվում մի օր, իմ կարծիքով, դա շատ հարմար է, բայց եթե հանկարծ ստացաք այն, կարող եք միայն անցնել ուլտրամանուշակագույնը Լրացրեք հղիության 13 շաբաթը: Ուլտրաձայնային հատուկ ուսուցման համար անհրաժեշտ չէ, բայց գերբնակեցված միզապարկը կարող է անհանգստություն հաղորդել ձեզ եւ հետազոտողին:
Շատ դեպքերում ուլտրաձայնը իրականացվում է transabomomomomomotally (անհրաժեշտ չէ հղել), բայց երբեմն պետք է անցնել տրանսվագալի հետազոտություններին: Ուսումնասիրության սկզբում հազվադեպ չէ, պտղի դիրքը թույլ չի տալիս անհրաժեշտ չափումներ: Այս դեպքում անհրաժեշտ է լողալ, կողքից գլորվել կողքից, երբեմն նույնիսկ ուսումնասիրությունը հետաձգում է 15-30 րոպե: Խնդրում ենք ենթադրել հասկացողությամբ:
Այս ամենը, տեսեք ձեզ 2 շաբաթ հետո:
Հղիությունը շատ կարեւոր փուլ է ցանկացած կնոջ կյանքում: Յուրաքանչյուր ապագա մայրը սկսում է հոգ տանել իր երեխայի առողջության մասին արդեն այն պահին, երբ նա արգանդում է: Ժամանակակից դեղամիջոցը հնարավորություն է տալիս վերահսկել պտղի վիճակը `օգտագործելով մասնագետ, վերլուծություններ, տարբեր ախտորոշիչ մեթոդներ:
Եվ եթե ամեն ինչ հայտնի է ուլտրաձայնի մասին, որպես պարտադիր ընթացակարգ, դոպլերոմետրիան հաճախ մնում է սպիտակ տեղ: Անտեղյակությունը սովորաբար հանգեցնում է այն փաստին, որ կինը հրաժարվում է ախտորոշման նման տեսակից: Ինչ է դա իրականում: Արդյոք անհրաժեշտ է անել դոպլերոմետրիան: Ինչ եռամսյակ պետք է կատարվի այս լրացուցիչ փորձաքննությունը: Եվ ինչպես վերծանել ստացված ցուցանիշները:
Որն է դոպլերոմետրիան:
Dopplerometry- ը ուլտրաձայնային ախտորոշման հատուկ տեսակ է, որն հնարավորություն է տալիս սկանավորել եւ մանրամասն գնահատել անոթային արյան հոսքը ինչպես երեխայի, այնպես էլ մոր արգանդում:
Ուսումնասիրությունը, ինչպես նաեւ սովորական ուլտրաձայնը, հիմնված են հյուսվածքները արտացոլելու ուլտրաձայնային ուլտրաձայնային հզորության վրա, բայց մեկ նրբերանգով `շարժվող մարմիններից արտացոլված ուլտրաձայնային գույք ունի այս ալիքները արդեն փոփոխված մաքրությամբ:
Սարքավորումները գաղտնագրում են ստացված տվյալները, եւ պատկերը ձեռք է բերվում գույնով:
Այս ախտորոշիչ մեթոդը լիովին անվտանգ է երեխայի եւ մոր առողջության համար, ունի բարձր տեղեկատվություն, բավականաչափ մատչելի, չի կրում կողմնակի բարդություններ, պարզ եւ հուսալի:
Դոպլերոմետրիա
Ընթացակարգը շատ տարբեր չէ սովորական ուլտրաձայնային հետազոտություններից: Հիվանդը պետք է խոսի որովայնի հետ, պառկեք մեջքի վրա գտնվող թախտի վրա եւ հանգստացեք: Այնուհետեւ ախտորոշիչ մասնագետը տարածում է ստամոքսը եւ հատուկ գելով հատուկ գել `ուլտրաձայնային հաղորդունակությունը բարելավելու համար, այն կիրառում է կնոջ մարմնին եւ տանում է նրանց մաշկի վրա, ըստ անհրաժեշտության, անհրաժեշտ է, որքան անհրաժեշտ է տարբեր անկյուններով:
Սովորական ուլտրաձայնից տարբերությունը պետք է ձեռք բերվի «նկար» ուսումնասիրության միջոցով. Եթե մոնիտորի վրա ավանդաբար կարող եք տեսնել սեւ եւ սպիտակ անհասկանալի պատկեր, ապա եւ կապույտը սենսորից արյան հոսք է: Որքան պայծառ գույնը էկրանին է, այնքան ավելի ինտենսիվ է արյան հոսքի հոսքը:
Ուսումնասիրության ավարտին մասնագետը եզրակացություն է տալիս, հիմնվելով ստացված տվյալների վերլուծության վրա եւ անհրաժեշտության դեպքում կիրառում է լուսանկար: Արժե ուշադրություն դարձնել այն փաստի վրա, որ ախտորոշումը ախտորոշվում է միայն իր սեփական հետազոտության հիման վրա, իսկ ներկա բժիշկը `հաշվի առնելով հետազոտության բոլոր մեթոդների շարքը:
Վերլուծված ցուցանիշներ
Ավանդաբար, հետեւյալ դոպլերոմետրիայի հետեւյալ ցուցանիշները առանձնանում են մասնագետի կողմից եւ եզրակացնում.
- IL (դիմադրողական ինդեքս). Ամենամեծ եւ ամենացածր արագության միջեւ տարբերությունը բաժանվում է արյան հոսքի ամենաբարձր ցուցանիշի:
- PI (Ripple ինդեքս). Ամենամեծ եւ ամենացածր արագությունների միջեւ տարբերությունը բաժանվում է մեկ ցիկլի յուրաքանչյուր ցիկլի արյան հոսքի արագության միջին արագության:
- CDO (Systom-Distal հարաբերակցություն). Սրտի արագության պահին արյան հոսքի առավելագույն չափը բաժանվում է արագության «հանգստի» ընթացքում:
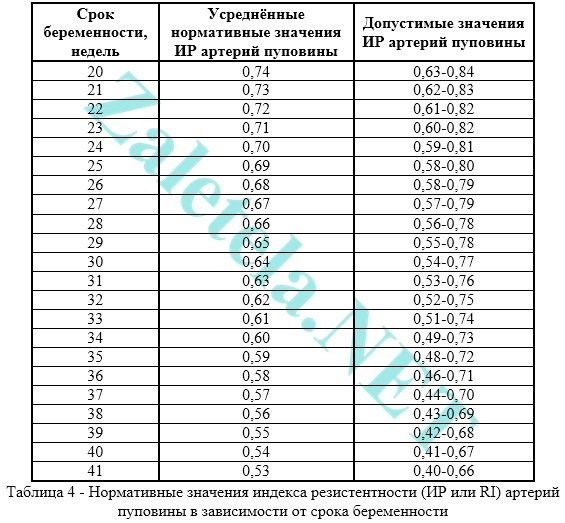
Դոպլերոմետրիայի նորմերը սովորաբար բաժանվում են շաբաթներով, ցուցանիշները կարող են դիտարկել ստորեւ նշված աղյուսակներում:
Աղյուսակ # 1. IR- ի տուրեր արգանդի զարկերակի համար:
Աղյուսակ # 2. Դիրիժորներ UPU զարկերակի համար:
Աղյուսակ թիվ 3. IR- ի նորմերը UPU- ի զարկերակի համար:
Աղյուսակ # 4. DDO- ի նորմերը աորտայի համար:
Արգանդի զարկերակում EDO- ն պետք է լինի 2-ի մոտավոր ցուցիչ:
Արգանդի զարկերակի մեջ կդառնա 0,4-0,65:
Հատկանշական է, որ առավելագույն արժեքը կցված է, քանի որ այս ժամանակահատվածում նորմայից ցանկացած շեղում կարող է լինել ճակատագրական, իսկ այլ դեպքերում բժշկական օգնությունը պետք է լինի անմիջապես ըստ երեւույթին:
Օգնեք եզրակացությունը կարդալիս
Շատ հաճախ թվերի մեջ շատ դժվար է պարզել, բայց նույնիսկ ձեռք բերված ցուցանիշները համեմատելով նորմայի ընտրանքներով, հիվանդները զարմանում են. Ինչ է դա նշանակում: Այս հարցերին անհրաժեշտ պատասխանելու համար:

Հիպոքսիայի ֆետալի նշաններ Dopplerography- ում
UDO- ի եւ IR- ի բարձր տեմպերը արգանդի զարկերակների մեջ Spearly- ի մասին խոսեք հիպոքսիայի մասին, Արգանդի լարի մեջ արդուկի եւ աշտարակների ավելացումն ապացուցում է գեղագիտության եւ անոթային պաթոլոգիայի առկայությունը: Աորտայում SDO եւ IR- ի բարձր թվանշաններն ընդգծում են նաեւ արգանդի մեջ երեխայի աննորմալ վիճակը, հաճախ այս դեպքում, երեխային անհրաժեշտ են բժշկական օգնություն: Umbilical զարկերակի եւ պտղի աորտայի բարձրացումն աճել է որպես կանոն, որպես կանոն, վկայում է ռեզուսային հակամարտության, երեխայի միգրացիայի կամ մայրիկի տարածքում շաքարախտի ներկայության մասին:
IR- ի եւ CDO- ի ցածր ցուցանիշները վկայում են նաեւ երեխայի կյանքի վտանգի մասին, Սա սովորաբար ցածր է հետեւանք, ինչը ազդում է միայն ամենակարեւոր երեխաների վրա: Վիճակը կայունացնելու համար անհրաժեշտ է նաեւ շտապ բժշկական միջամտություն, հակառակ դեպքում ճակատագրական արդյունքը հավանական է:
Հատկապես կարեւոր ցուցանիշներ բազմակի հղիության համար, քանի որ բժիշկներին հետաքրքրում է հավասարապես երեխաները թթվածին, մայրից թթվածին են ստանում: UDO- ի եւ IR- ի ցուցանիշները umbilical լարը ավելի բարձր կլինեն երեխայի մոտ, ինչը արդյունքում ավելի քիչ թթվածին է ստանում:
Հետազոտության անցկացման պատճառները
Հետազոտության այս տեսակը բժիշկներին հնարավորություն է տալիս վերահսկել, ինչպես նաեւ պտղի, ուղեղի եւ կարոտիդային զարկերակների աորտայում:
Ուլտրաձայնային ախտորոշման այս տեսակը կարող է թվալ PRUZH- ին, բայց, ըստ էության, պտղի արյան օպտիմալ մատակարարումը կախված է արյան պատշաճ հոսքից, նրա թթվածնի իրացմանը, ինչը նշանակում է երեխայի ժամանակին Մայրի արգանդում:
Ժամանակին հայտնաբերվել է պաթոլոգիայի այս մեթոդով `երեխայի կյանքի պահպանման բանալին: Երբեմն պտղի վիճակը կայունացնելու համար բավական է հարմարեցնել կենսակերպը կամ որոշ դեղերի ընդունելությունը, որոշ դեպքերում կարող է անհրաժեշտ լինել բժշկական անձնակազմին միջամտելու համար: Բայց եղեք, որ հնարավոր է, հնարավոր է իմանալ այս տեսակի անոթային անոմալիաների մասին:
Իհարկե, Dopplerometry- ը հղիության ընթացքում պարտադիր ախտորոշիչ մեթոդ չէ: Կինը կարող է մի քանի անգամ երեխայի ծնվելուց մի քանի անգամ կարող է ուլտրաձայնային ախտորոշում դնել դոպլերոմետրիայով: Այնուամենայնիվ, կան դեպքեր, որոնցում ներկա բժիշկը խստորեն խորհուրդ է տալիս այդ մեթոդը `պտղի վիճակը գնահատելու այս մեթոդը:
Ications ուցումներ ախտորոշման համար

Ուլտրաձայնային երկվորյակներ 10 շաբաթ
Առաջին հերթին, այս տեսակի փորձաքննության առանձնահատկությունը դա թույլ չի տալիս, քանի որ այն ժամանակ է, ինչ վերջապես ձեւավորվում է պլասենտան: Վաղաժամկետ հեռանկարում նման ուսումնասիրությունը պարզապես տեղեկատվական չէ: Սովորաբար բժիշկները խորհուրդ են տալիս առաջին անգամ ախտորոշել նույն մեթոդը (երկրորդ եռամսյակում):
Բայց տեղի է ունենում նաեւ որոշակի վկայություն, որի համաձայն դոպլերոմետրիայի անցկացումը դառնում է պարտադիր քայլ: Սովորաբար դրանք հետեւյալն են.
- Հղիությունը վաղ տարիքում:
- Ապագա մայրը լավ հին է:
- Մայոր:
- Բազմաֆունկցիոնալ:
- Ուլտրաձայնը նախկինում բաշխել էր պարանոցի շուրջը փաթաթված umbilical լարը:
- Պտղի դանդաղ զարգացում:
- Երեխայի զարգացման անսարքությունների ցանկացած կասկած:
- Մայրուղիների միզուղիների վարակիչ հիվանդություններ:
- Մայրիկի որոշ քրոնիկ հիվանդություններ, ինչպիսիք են շաքարախտը, հիպերտոնիկ հիվանդությունը, լուպուսը:
- Արգանդի մեջ մի քանի սաղմերի առկայություն:
- Թակած նախորդ հղիությունը (պատճառներ. Ինքնաբուխ վիժում կամ սառեցված հղիություն):
- Եթե \u200b\u200bդրանք լինեն, զարգացում նախորդ երեխաներից:
- Ցանկացած կերպարի որովայնի վնասվածքներ:
- Rhow-Factor կոնֆլիկտ մայրիկի եւ պտղի բախում:
Քննության նախապատրաստում
Քանի որ նման ուլտրաձայնը ավանդաբար իրականացվում է, որպեսզի չվնասեք երեխային, ապա հղի կնոջից ոչ մի հատուկ պատրաստություն չի պահանջվում: Բավական է իրականացնել ամենապարզ հիգիենիկ ընթացակարգերը, ինչպես նաեւ հանգստության վիճակում այցելել ախտորոշման կաբինետ:
Կարեւոր է նշել, որ միզապարկը անհրաժեշտ չէ լրացնելու համար, ինչպես նաեւ արգելվում է թմրանյութեր ընդունել, եթե հանգամանքները չեն պահանջում:
Նման ախտորոշիչ մեթոդը վտանգավոր է:
Այն վաղուց ապացուցված է փորձագետների կողմից:
Նախ, ուլտրաձայնը չի կարող վնասել ոչ մորը, ոչ երեխային:
Երկրորդ, ուլտրաձայնային հետազոտությունը հղի չէ մարդկանց մարմնի մարմնի համար:
Երրորդ, որովայնի մեթոդը վերացնում է հնարավոր վնասվածքները, քանի որ այն առավել ցավալի է եւ կոկիկ:
Չորրորդ, դոպլերոմետրիան ինքնին հնարավոր է տեխնոլոգիական առաջխաղացման շնորհիվ եւ կախված է ախտորոշիչ գրասենյակում սարքավորումների հնարավորություններից, եւ ոչ թե բժշկի որոշ հատուկ մանիպուլյացիաներ, հետեւաբար նաեւ անվտանգ է:
Պաթոլոգիա
Ավանդաբար, նման ուլտրաձայնը հնարավորություն է տալիս հետեւել հետեւյալ անոմալիաներին.
- Պտղի թթվածնի սով:
- Բազմակի հղիությամբ երեխաների մեկում թթվածնի անբավարար ձեռքբերում:
- Անոթային պաթոլոգիա:
- Զարգացում երեխայի զարգացման մեջ:
Ինչ անել եզրակացություն ստանալուց հետո:
Նորմի եւ անկախ վերծանման ցուցանիշների համեմատությունը օգտակար հմտություններ են, մանավանդ, եթե ես շտապ ցանկանամ իմանալ քննության արդյունքը, քանի որ խոսում ենք երեխայի առողջության մասին: Բայց ոչ մի դեպքում չի կարելի համարվել, որ այս տեղեկատվությունը բավարար կլինի: Հատկապես ոչ մի երաշխիք չկա, որ կարող եք դա անիմաստ կերպով անել:
Նախապես տրամադրված ախտորոշմամբ ուլտրաձայնային եզրակացությունը պետք է տեղափոխվի հաճախող բժիշկ-գինեկոլոգ, եւ միայն նա կարող է իրավունք ունենալ վերջնական եզրակացություններ անել:
Շատ կարեւոր է, երբ անկախ ընթերցանությունը ոչ մի դեղեր չձեռնարկեք, առանց բժշկի խորհրդատվելու:
Բժշկական սխալի հավանականության հավանականություն կա:
Քանի որ ուլտրաձայնային ախտորոշումը մարդուն կատարում է, ապա մարդկային գործոնը չի կարող բացառվել: Բայց դոպլերոմետրիան դեռ կատարվում է «գույնի մեջ», եւ սխալի հավանականությունը չափազանց փոքր է, այնքան հարցումը կատարում է որակավորված փորձառու մասնագետ: Սխալ արդյունքները կարող են ձեռք բերել միայն անսարք սարքավորումների վրա: Եթե \u200b\u200bհիվանդը կասկածներ ունի, այն միշտ կարող է ուլտրաձայնային հետազոտություն կատարել մեկ այլ ախտորոշիչ գրասենյակում:
Dopplerometry- ը ուլտրաձայնային ախտորոշման շատ կարեւոր տեսակ է `առաջադեմ հատկություններով, որոնք տեղ ունեն բժշկության տեխնոլոգիական հեղափոխության պատճառով: Նման ուսումնասիրությունը թույլ է տալիս ինչպես աորթեսին, ինչը նշանակում է ապագա երեխայի վիճակը, որը միայն օգտակար չէ, բայց նաեւ դա չափազանց անհրաժեշտ է որոշ դեպքերում: Երբեմն միայն Dopplerometry- ի շնորհիվ հնարավոր է հայտնաբերել ծայրաստիճան ծանր պաթոլոգիաներ եւ ժամանակին արձագանքել `երեխայի եւ նույնիսկ մոր կյանքը փրկելու համար:
Հեշտ, մատչելիություն, անվտանգություն եւ տեղեկատվություն. Սա է այն, ինչը բնութագրում է ուլտրաձայնային այս տեսակը: Հղի կանայք չպետք է թերագնահատեն այս մեթոդի նշանակությունը: Նույնիսկ այս մեթոդի հետ անմիջական վկայության բացակայության դեպքում ախտորոշումը պետք է արվի դոպլերոմետրիայի կողմից առնվազն մի քանի անգամ հղիության ողջ ժամանակահատվածում, որպեսզի այն դառնա իրենց երեխայի առողջության մեջ:
Գրեթե յուրաքանչյուր հղի կին լսել է ինչ-որ բան հղիության առաջին եռամսյակի ցուցադրության (նախածննդյան ցուցադրություն): Բայց հաճախ նույնիսկ նրանք, ովքեր արդեն անցել են, չգիտեն, թե ինչու է այն հատուկ նշանակվում:
Եվ ապագա մայրերը, ովքեր դեռ պետք է ունենան, այս արտահայտությունն ամենեւին էլ վախեցնող է թվում: Եվ դա վախեցնում է այն միայն այն փաստից, որ կինը չգիտի, թե ինչպես է դա արվում, ինչպես մեկնաբանել արդյունքները ավելի ուշ, ինչու է ձեզ հարկավոր բժիշկ: Սրանք շատ այլ հարցերի վերաբերյալ են այս թեմայի վերաբերյալ, դուք կգտնեք պատասխանները այս հոդվածում:
Այսպիսով, ավելի քան մեկ անգամ անհրաժեշտ էր գործ ունենալ այն փաստի հետ, որ կինը լսող կինը լսում էր անհասկանալի եւ անծանոթ բառը, իր գլխում սկսեց սարսափելի նկարներ նկարել, ինչը վախեցրեց իր ցանկությունը: Հետեւաբար, առաջին բանը, որ մենք ձեզ կասենք, թե ինչ է նշանակում «ցուցադրություն» բառը:
Screen ուցադրումը (Eng. Screen ուցադրումը - տեսակավորումը) հետազոտությունների տարբեր մեթոդներ են, որոնք `հաշվի առնելով դրա պարզությունը, անվտանգությունը եւ մատչելիությունը, կարող են զանգվածաբար օգտագործել մի շարք նշաններ: Նախածննդյան, նշանակում է նախածննդյան: Այսպիսով, «Նախածննդյան ցուցադրության» հայեցակարգով հնարավոր է հետեւյալ սահմանում տալ:
Հղիության առաջին եռամսյակի ցուցադրումը հղի կանանց մոտ ախտորոշման ուսումնասիրությունների համալիր է, հղիության որոշակի ժամանակահատվածում, պարզելու պտղի զարգացման համախառն խորության թերությունները, ինչպես նաեւ պաթոլոգիաների անուղղակի նշանների առկայությունը կամ բացակայությունը կամ գենետիկ անոմալիաներ:
1 եռամսյակի ցուցադրման թույլատրելի ժամանակը 11 շաբաթ է `13 շաբաթ եւ 6 օր (տես): Ավելի վաղ կամ հետագա ցուցադրումը չի իրականացվում, քանի որ այս դեպքում ձեռք բերված արդյունքները չեն լինի տեղեկատվական եւ հուսալի: Առավել օպտիմալ ժամանակահատվածը համարվում է հղիության 11-13 մանկաբարձական շաբաթ:
Ով է գնում էկրանին հղիության առաջին եռամսյակը:
2000 թվականի Ռուսաստանի Դաշնության Առողջապահության նախարարության թիվ 457-րդ կարգի համաձայն, նախածննդյան ցուցադրությունն առաջարկվում է անցկացնել բոլոր կանանց: Կինը կարող է հրաժարվել նրանից, ոչ ոք նրան ստիպեց հանգեցնել այս ուսումնասիրությունների, բայց դա չափազանց ծանրակշիռ է եւ խոսում է միայն իր երեխայի հանդեպ կնոջ եւ անփութության վերաբերմունքի մասին:
Ռիսկի խմբերը, որոնց համար պետք է իրականացվի նախածննդյան ցուցադրություն, պարտադիր է.
- Կանայք, որոնց տարիքը 35 տարի է եւ ավելին:
- Հղիության ընդհատման սպառնալիքի առկայությունը վաղ փուլերում:
- Պատմության մեջ ինքնաբուխ (ե) վիժում (ներ):
- Պատմության մեջ չափիչ (այսինքն) կամ ռեգրեսիվ հղիության (ներ) ը:
- Մասնագիտական \u200b\u200bվնասի առկայություն:
- Նախկինում ախտորոշվել է E քրոմոսոմային անոմալիաներ եւ (կամ) անտառների անսարքությունները անցյալի հղիության ցուցադրման արդյունքների կամ ծնված երեխաների ներկայության մասին նման անոմալիաներով:
- Կանայք, ովքեր վաղ հղիության ընթացքում վարակիչ հիվանդություն են կրել:
- Կանայք, ովքեր դեղեր են վերցրել, արգելվել է հղի կանանց վաղ հղիության ընթացքում ստանալ:
- Ալկոհոլիզմի առկայություն, թմրամոլություն:
- Ընտանիքում ժառանգական հիվանդություններ կնոջ կամ երեխայի հայրիկի ընտանիքում:
- Ես նաեւ լավ կապ եմ երեխաների մոր եւ հայրիկի միջեւ:
Հղիության 11-13 շաբաթվա ընթացքում նախածննդյան ցուցադրություն, բաղկացած է երկու հետազոտական \u200b\u200bմեթոդներից `այս ուլտրաձայնային ցուցադրություն 1 եռամսյակ եւ կենսաքիմիական ցուցադրություն:
Ուլտրաձայնային հետազոտություններ ցուցադրության մեջ
Պատրաստվում է հետազոտությանը. Եթե \u200b\u200bուլտրաձայնն իրականացվում է տրանսվագինալորեն (սենսորը մուտքագրվում է հեշտոց), ապա հատուկ պատրաստում չի պահանջվում: Եթե \u200b\u200bուլտրաձայններն իրականացվում են տրանսիլդովալերենով (սենսորը շփվում է ճակատի որովայնի պատի հետ), ապա ուսումնասիրությունն իրականացվում է միզուղիների ամբողջական պղպջակով: Դա անելու համար խորհուրդ է տրվում 3-4 ժամ `չզգալ, կամ ուսումնականից առաջ մեկուկես ժամ, խմեք 500-600 մլ ջուր առանց գազի:
Հուսալի տվյալների ուլտրաձայնային ապահովման նախադրյալներ, Առաջին եռամսյակի ցուցադրման նորմերի համաձայն `ուլտրաձայնային ձեւի տեսքով, այն իրականացվում է.
- Ոչ ավելի շուտ, քան 11 մանկաբարձական շաբաթվա ընթացքում եւ ոչ ուշ, քան 13 շաբաթ եւ 6 օր:
- Պտղի CTR (Copchiko-Durmer չափը) 45 մմ-ից պակաս չէ:
- Երեխայի դիրքորոշումը պետք է թույլ տա, որ բժիշկը պատշաճ կերպով իրականացնի բոլոր չափերը, հակառակ դեպքում անհրաժեշտ է փչել, շարժվել, որոշ ժամանակ, որպեսզի պտուղը փոխի իր դիրքը:
Ուլտրաձայնային արդյունքների արդյունքում Հետաքննվում են հետեւյալ ցուցանիշները.
- Ctr (copchiko-հատկապես չափը) - չափվում է մուգ ոսկորներից մինչեւ պղինձ
- Գլխի շրջագիծ
- BPR (Biparity չափը) - Հեռավորություն dumplings- ի միջեւ
- Հեռավորությունը ճակատային ոսկորից դեպի օկուպիտիկական ոսկոր
- Ուղեղի եւ դրա կառուցվածքի սիմետրիական կիսագնդեր
- TVP (օձիքի տիեզերքի հաստությունը)
- Պտղի սրտի մակարդակը (սրտի հաճախություն)
- Ուսի, ֆեմուրի ոսկորների երկարությունը, ինչպես նաեւ նախաբազուկի եւ փայլի ոսկորները
- Պտղի սրտի եւ ստամոքսի գտնվելու վայրը
- Սրտի եւ մեծ անոթների չափերը
- Պլասենտայի գտնվելու վայրը եւ դրա հաստությունը
- Ջրի քանակը
- Ումբիլային լարը անոթների քանակը
- Ներքին ԶԵԱ արգանիայի վիճակը
- Uterus- ի հիպերտոնոսի առկայությունը կամ բացակայությունը
Ստացված տվյալները վերծանելը.
Ինչ պաթոլոգիաներ կարելի է նույնացնել ուլտրաձայնային արդյունքում:
Ուլտրաձայնային ցուցադրություն 1 եռամսյակի արդյունքների համաձայն, մենք կարող ենք խոսել հետեւյալ անոմալիաների բացակայության կամ առկայության մասին.
- - 21 քրոմոսոմի Trisomy, ամենատարածված գենետիկ հիվանդությունը: 1: 700 դեպքերի հայտնաբերման կանխատեսում: Նախածննդյան ցուցադրության շնորհիվ, Down Syndrom- ով երեխաների ծնելիությունը նվազել է մինչեւ 1: 1100 դեպք:
- Նյարդային խողովակի զարգացման պաթոլոգիա (Meningocele, Meningomelice, Encephansele եւ այլն):
- OmmopalCela - պաթոլոգիա, որի ներքո ներքին օրգանների մասում կա զարդերի պայուսակի առջեւի որովայնի պատի մաշկի տակ:
- Syndrome Patau - Trisomy 13 քրոմոսոմում: Հանդիպման հաճախականությունը միջին հաշվով 1: 10000 դեպքեր: Այս սինդրոմով ծնված երեխաների 95% -ը մահանում է մի քանի ամիս `ներքին օրգանների ծանր վնասների պատճառով: Ուլտրաձայնային վրա `պտղի արագ սրտի բաբախյունը, ուղեղի, ommopalcelcela- ի զարգացմանը, դանդաղեցումը գլանային ոսկորների զարգացման դանդաղեցմանը:
- - Trisomy 18 քրոմոսոմում: Հանդիպումների հաճախականությունը 1: 7000 դեպքեր: Ավելի հաճախ տեղի է ունենում երեխաների մոտ, որոնց մայրությունը ավելի քան 35 տարեկան է: Պտղի սրտի բաբախյունը, OmmopalCela- ն, տեսանելի չէ, դիտվում է երկու լարային զարկերակ երկուսի փոխարեն:
- Triploidy- ը գենետիկ անոմալիա է, որի վրա նկատվում է քրոմոսոմների եռակի հավաքածու, կրկնակի հավաքածուի փոխարեն: Ուղեկցվում է պտղի բազմաթիվ թերություններով:
- Cornelia de Lange համախտանիշ - Գենետիկ անոմալիա, որում պտղը ունի տարբեր անսարքություններ, եւ ապագայում, մտավոր հետամնացություն: Հանդիպումների հաճախականությունը 1: 10000 դեպքեր:
- Սինդրոմ Սմիթ-դուրս - Աուտոզոմալ-փորձարկվող արտաքին գենետիկական հիվանդություն, որը դրսեւորվում է նյութափոխանակության խախտմամբ: Արդյունքում, երեխան ունի բազմաթիվ պաթոլոգիաներ, մտավոր հետամնացություն, աուտիզմ եւ այլ ախտանիշներ: Հանդիպումների հաճախականությունը միջին հաշվով 1: 30000 դեպքեր:
Ավելին կարդացեք Dauna համախտանիշի ախտորոշման մասին
Հիմնականում հղիության 11-13 շաբաթվա ընթացքում ուլտրաձայնային ուսումնասիրությունն իրականացվում է սինդրոմը հայտնաբերելու համար: Ախտորոշման հիմնական ցուցանիշը դառնում է.
- Օձիքի տիեզերքի հաստությունը (TVP): TVP- ը պարանոցի եւ մաշկի փափուկ հյուսվածքների միջեւ հեռավորության վրա է: Օձիքի հաստության հաստության բարձրացումը կարող է խոսել ոչ միայն երեխայի ծննդյան ռիսկի բարձրացման մասին, քանի որ ֆետուսում հնարավոր են այլ գենետիկական պաթոլոգիաներ:
- Down Syndrome- ով երեխաների մոտ քթի ոսկրը տեսողականորեն պատկերում չէ 11-14 շաբաթվա ընթացքում: Դեմքի ուրվագիծը հարթեցված է:
Հղիության մինչեւ 11 շաբաթվա ընթացքում օձիքի տարածքի հաստությունը այնքան փոքր է, որ անհնար է գնահատականորեն եւ հուսալիորեն գնահատել այն: 14 շաբաթ անց պտղը ձեւավորվում է ավշային համակարգ, եւ այս տարածքը սովորաբար կարող է լցվել ավիշով, ուստի չափումը նույնպես հուսալի չէ: Պտղի քրոմոսոմային անոմալիաների առաջացման հաճախականությունը `կախված օձիքի տիեզերքի հաստությունից:
1 եռամսյակի ցուցադրման տվյալները վերծանելիս պետք է հիշել, որ օձիքի հաստության հաստության ցուցիչը գործողության ուղեցույց չէ եւ չի նշում երեխայի մեջ հիվանդության ներկայության 100% հավանականություն:
Հետեւաբար, 1 եռամսյակի ցուցադրման հաջորդ փուլն իրականացվում է. Արյան վերցնում է `β-hcg- ի եւ rar-a- ի մակարդակը որոշելու համար: Ձեռք բերված ցուցանիշների հիման վրա հաշվարկվում է քրոմոսոմային պաթոլոգիայի առկայության ռիսկը: Եթե \u200b\u200bայս ուսումնասիրությունների արդյունքների հիման վրա ռիսկը բարձր է, ապա նրանց առաջարկվում է անցկացնել ամնիոկենթեզ: Սա ավելի կոպիտ ջրի ընդունումն է `ավելի ճշգրիտ ախտորոշում իրականացնելու համար:
Հատկապես դժվար դեպքերում կարող են պահանջվել `վերլուծության համար վեհափնական արգանդի արյուն վերցնելը: Կարող է օգտագործել նաեւ բիոպսիայի Vorce Horion- ը: Այս բոլոր մեթոդները ինվազիվ են եւ կապակցվում են մոր եւ պտղի ռիսկերով: Հետեւաբար, նրանց վարքի մասին որոշումը լուծվում է մի կնոջ եւ նրա բժշկի կողմից, հաշվի առնելով կարգը պահելու եւ մերժելու բոլոր ռիսկերը:
Հղիության առաջին եռամսյակի կենսաքիմիական ցուցադրություն
Ուսումնասիրության այս փուլն իրականացվում է ուլտրաձայնից հետո: Սա կարեւոր պայման է, քանի որ բոլոր կենսաքիմիական ցուցանիշները կախված են հղիության ժամանակահատվածից մինչեւ օրս: Ամեն օր ցուցանիշների նորմերը փոխվում են: Ուլտրաձայնը թույլ է տալիս որոշել հղիության ժամկետը `ճշգրտությամբ, որն անհրաժեշտ է պատշաճ ուսումնասիրության համար: Արյան առաքման պահին դուք պետք է ունենաք ուլտրաձայնային արդյունքները `հղիության սահմանված ժամանակահատվածի հետ` հիմնվելով CTR- ի վրա: Նաեւ սառեցված հղիությունը, ռեգրեսիվ հղիությունը կարող է բացահայտվել ուլտրաձայնին, այս դեպքում, իմաստ չունի:
Հետազոտությունների նախապատրաստում
Արյունը վերցնում է դատարկ ստամոքս: Այս օրվա առավոտյան նույնիսկ ջուր խմելու համար անցանկալի է: Եթե \u200b\u200bուսումնասիրությունն իրականացվում է շատ ուշ, թույլատրվում է խմել մի քիչ ջուր: Ավելի լավ է արյան ցանկապատից անմիջապես հետո ինձ հետ վերցնել սնունդ եւ խորտիկ, այլ ոչ թե խախտել այս վիճակը:
Ուսումնասիրության նշանակված օրվանից 2 օր առաջ բոլոր ապրանքները, որոնք ուժեղ ալերգեններ պետք է բացառվեն սննդակարգից, նույնիսկ եթե նրանց վրա ալերգիա չեք ունեցել, դրանք շոկոլադ են, ընկույզ, ծովամթերք եւ ծխում:
Հակառակ դեպքում, հուսալի արդյունքներ ստանալու ռիսկը զգալիորեն աճում է:
Հաշվի առեք, թե ինչ շեղումներ են նշվում β-HCG- ի եւ Rarr-A- ի նորմալ ցուցանիշներից:
β-Hgch - Chorionic Gonadotropin
Այս հորմոնը արտադրվում է Fetus- ի («Shell» - ի կողմից, այս հորմոնի պատճառով հնարավոր է սահմանել հղիությունը վաղ ժամանակահատվածներում: Հղիության առաջին ամիսներին աստիճանաբար բարձրանում է β-HCG- ի մակարդակը, դրա առավելագույն մակարդակը նկատվում է հղիության 11-12 շաբաթվա ընթացքում: Այնուհետեւ β-HCG- ի մակարդակը աստիճանաբար նվազում է, մնացածը անփոփոխ մնալով հղիության երկրորդ կեսի ընթացքում:
| Chorionic Gonadotropin- ի մակարդակի նորմալ ցուցանիշները, կախված հղիության ժամանակահատվածից. | Β-HCG- ի մակարդակի բարձրացումը նկատվում է հետեւյալ դեպքերում. | Β-HCG- ի մակարդակի նվազումը նկատվում է հետեւյալ դեպքերում. | |
| Շաբաթ | β-hgch, ng / ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
Papp-A - սպիտակուց-կապված հղիության հետ
Այն սպիտակուց է, որը գեներացվում է հղիության մարմնի մարմնում, պատասխանատու է հղիության ընթացքում իմունային պատասխանների համար եւ պատասխանատու է պլասենտայի բնականոն զարգացման եւ գործունեության համար:
ՄՄԿ գործակիցը
Արդյունքներ ստանալուց հետո բժիշկը գնահատում է դրանք, հաշվարկելով մայրիկի գործակիցը: Այս գործակիցը ցույց է տալիս այս կնոջ ցուցանիշների մակարդակի շեղումը միջին նորմալ չափից: Մայրիկի գրոդի դրույքաչափը 0,5-2,5 է (բազմաթիվ հղիությամբ, 3,5-ի):
Գործակիցի եւ ցուցանիշների տվյալները կարող են տարբեր լինել տարբեր լաբորատորիաներում, հորմոնը եւ սպիտակուցի մակարդակը կարող են հաշվարկվել չափման այլ ստորաբաժանումներում: Հոդվածում չպետք է օգտագործեք տվյալները որպես ձեր հետազոտության նորմեր: Անհրաժեշտ է մեկնաբանել արդյունքները ձեր բժշկի հետ:
Հաջորդը, օգտագործելով PRISCA համակարգչային ծրագիրը, հաշվի առնելով ստացված բոլոր ցուցանիշները, կնոջ տարիքը, նրա վատ սովորությունները (ծխելը), շաքարային դիաբետի եւ այլ հիվանդությունների, մի քանի հիվանդությունների, մի քանի հիվանդությունների կամ դրա համար ECO- ի առկայությունը հաշվարկվում է գենետիկ անոմալիայով երեխայի ռիսկով: Բարձր ռիսկը 1: 380-ից պակաս ռիսկ է:
Օրինակ: Եթե \u200b\u200bեզրակացությունը նշված է բարձր ռիսկի մասին 1: 280, սա նշանակում է, որ նույն ցուցանիշներով 280 հղի կանանցից մեկը կունենա գենետիկ պաթոլոգիա ունեցող երեխա:
Նշանակություն, երբ ցուցանիշները կարող են տարբեր լինել:
- Էկո - β-HCG- ի արժեքները ավելի բարձր կլինեն, եւ Rarra-A- ն միջինից ցածր է:
- Կնոջ մեջ ճարպակալմամբ հորմոնների մակարդակը կարող է աճել:
- Հղիության բազմաթիվ հղիության հետ Բարձրագույնը եւ նման դեպքերի նորմերը դեռ ճշգրիտ չեն հաստատվել:
- Շաքարախտը Mellitus- ը կարող է հանգեցնել հորմոնի մակարդակի բարձրացման:
Կրուտեւի Նատալիա Նիկոլաեւնա
Պովարովա Մարիա Վիկտորովնա
ENT-Doctor (օտոլարինգոլոգ, օտոլարինգոլոգ)
Suigur aliya Rafikovna
Ուլտրաձայնային ախտորոշիչ
Ակնարկներ
Լիցենզիայի համարը 01/24/2017
Իմունոլոգիայի եւ վերարտադրությունների կենտրոն © Zir Laborator LLC 2006-2017
Ուլտրաձայնային հղիության ընթացքում 12 շաբաթվա ընթացքում
Հղիության 12 շաբաթվա ընթացքում յուրաքանչյուր հղի կին պարտադիր է ապագա երեխայի (պտուղ) ուլտրաձայնային ուսումնասիրության մեջ: Այս ժամանակահատվածում ուլտրաձայնը ցուցադրվում է: Այս ուսումնասիրությունը վերծանելը բավականին բարդ է: Ուլտրաձայնային 12 շաբաթվա ընթացքում ձեռք բերված արդյունքները մանկաբարձ-գինեկոլոգի համար առավել տեղեկատվական բնույթ են կրում:
Եթե \u200b\u200bավելի վաղաժամկետ հեռանկարում ուլտրաձայն չեք գործել, ապա 12 շաբաթը ամենահարմար ժամանակաշրջանն է `այն ծախսելու համար: Ընդհանուր առմամբ, առաջին հարկադիր ուսումնասիրությունը կարող է կատարվել 11-ում, իսկ 13-ին, իսկ 14 շաբաթվա ընթացքում, բայց կանանց մեծամասնությունը դեռեւս ուղարկվում է դրան 12 շաբաթ:
Կինում արգանդը արդեն աճել է ավելի քան 2 անգամ `սկզբնական չափի համեմատ: Տրամագծով այն կազմում է մոտ 10 սմ, եւ դրա հատակը (այսինքն, ամենալավ մասը) փաբրիկ ոսկորներով պտտվելու մասին է: Որովայնի խոռոչի մեջ pelvis- ի սահմանների սահմաններում այն \u200b\u200bդեռ դուրս չի գալիս, այնպես որ փորձելով փորձել ստամոքսի միջոցով, անօգուտ է: Բայց այն արդեն բավականին մեծ է, քան ուլտրաձայնը կարող է իրականացվել առանց հեշտոցային ցուցիչ օգտագործելու: Սովորաբար ուսումնասիրությունն իրականացվում է որովայնի մաշկի միջոցով դասական ճանապարհով:
Ուլտրաձայնը, որը պատրաստված է 12 շաբաթվա ընթացքում, ոչ միայն վնասակար չէ, այլեւ օգտակար է `այն իմաստով, որ այն թույլ է տալիս պարզել այլ ժամանակներում (ավելի վաղ եւ ավելի ուշ 14 շաբաթ):
Այս պահին է, որ հնարավոր է արտահայտել առաջին ենթադրությունը, որ երեխան կարող է որեւէ խախտում ունենալ: Դրա հիման վրա 12 շաբաթվա ուլտրաձայնի հիմնական նպատակը նույնիսկ հղիության կամ այլ բանի որոշմամբ չի որոշվում, մասնավորապես `անսարքությունների նույնականացում: Չնայած, իհարկե, բոլոր մատչելի ցուցանիշները սահմանվում են նաեւ այս ընթացակարգով:
Ինչն է կարեւոր, երբ հղիության 12 շաբաթվա ընթացքում ուլտրաձայնը:
Հղիության 12 շաբաթվա ընթացքում պտղի ուլտրաձայնային շուրջը մի շարք շատ կարեւոր չափումներ են իրականացվում պտղի քրոմոսոմային անոմալիաների ռիսկային խումբ հայտնաբերելու համար: Ստեղծվել է, որ հղիության առաջին եռամսյակի ցուցադրման առավել օպտիմալ ժամանակահատվածը հղիության 12 շաբաթ է (11-ից 13 շաբաթ եւ 6 օր): Հղիության 12 շաբաթվա ընթացքում պտղի ուլտրաձայնով, բացառությամբ սաղմի երկարության (Copchiko-Dark չափը - CRT), պտղի գլխի չափը (գլխի շրջագծի, ճակատային չափի, ճակատային չափի): Հղիության 12 շաբաթվա ընթացքում պտղի ուլտրաձայնով պարտադիր է պտղի ուղեղի կառուցվածքների գնահատումը, կիսագնդերի սիմետրիան: Սովորաբար, ուլտրաձայնի վրա պտղի ուղեղը թիթեռի տեսքն ունի: Պտղի երկար ոսկորները չափվում են (ուսի, արմունկ, ճառագայթային, ֆղարաձեւ, տիբիալ, փոքր-տեռբեր), վերջույթների սիմետրիան, գնահատվում է դրանց շարժիչային գործունեությունը: Հղիության 12 շաբաթվա ընթացքում պտղի ուլտրաձայնով չափվում է պտղի պտղի լայնակի չափը, որովայնի շրջանակը, ստամոքսի առկայությունը, սրտերը բնորոշ վայրերում: Հղիության 12 շաբաթվա ընթացքում պտղի ուլտրաձայնը կատարելիս հնարավոր է կասկածել սրտի արատների առկայությունը `ուլտրաձայնային սկաների բավարար լուծմամբ եւ` ուլտրաձայնային օպերատորի ձեւավորմամբ: Հրապարակված են հիմնական անոթների, ընդհանուր ատրիա-փորոքային ալիքի, սրտի ectopia- ի եւ այլնի վերափոխման տվյալների ախտորոշումը, եւ այլն, գրանցված Fetus- ի ուլտրաձայնի ընթացքում գրանցված հղիության 12 շաբաթվա ընթացքում:
Հիմնական բանը, որը հետաքրքրված է որպես ուլտրաձայնային հետազոտություն իրականացնելիս մասնագետը, իհարկե, պտուղն է: Այս ժամանակահատվածում դրա չափը համեմատելի է կին օրիորդների երկարության հետ, սրտի տեւողությունը րոպեում մինչեւ 160 կրակոց է, շաշկի պայուսակը այլեւս պատկերված չէ, որ ձեւավորող պլասենտան կարող է կցվել արգանդի ցանկացած պարագայում ,
Բժիշկը ոչ միայն տեսնում է երեխայի ուրվագծերը, այլեւ համարում է իր մարմինները, մատչելի տեսողականացում. Գանգի ոսկորներ, ստամոքս, առջեւի որովայնի պատի, միզապարկի, վերջույթների ոսկորներ: Գնահատվում է նաեւ քթի ոսկորների եւ օձի գոտու չափը. Այս ոլորտներում փոփոխությունները կարող են ասել, որ երեխան կարող է քրոմոսոմային անոմալիաներ ունենալ: 12 շաբաթվա ընթացքում օձիքի հաստությունը 1,5-1,8 մմ է, քթի ոսկորների չափը 1.6-1.9 մմ է:
12 շաբաթվա ընթացքում ուլտրաձայնների ուսումնասիրության ընթացքում լավ սարքերի վրա աշխատող մասնագետները երբեմն կարող են ենթադրել երեխայի դաշտի ենթադրությունը, բայց այս ենթադրությունը միշտ չէ, որ ճշգրիտ չէ:
Ինչպիսին է երեխան հղիության 2 շաբաթվա ընթացքում
Երեխայի չափը ջերմաստիճանից մինչեւ պոչը կազմում է մոտ 5-6 սմ, որն արդեն բավականին շատ է եղել, համեմատած այն փաստի հետ, որ տեղի է ունեցել ընդամենը կես ժամանակահատված, երբ սաղմնային արժեքը ընդամենը 5-6 մմ էր: Այս ժամանակահատվածում երեխան ակտիվորեն աճում է, ուսումնասիրության ընթացքում այն \u200b\u200bկարելի է տեսնել որպես կարճատեւ բռնակներով եւ ոտքերով լիովին գեղեցիկ փոքրիկ մարդ, ինչը հետագա մայրերում մեծ քանակություն է առաջացնում: Երեխան ակտիվորեն շարժվում է, ծալելով իր բռնակները, խստացնում է ոտքերը, հորանջում:
Բոլոր հիմնական մարմիններն արդեն դրված են, այժմ երեխան մնում է սպասել, մինչեւ հասունանա եւ զարգանան լիարժեք պետության: Նույնիսկ ընդհանուր առմամբ տեղակայված պլասենտան նույնպես ձեւավորվում է, չնայած, իհարկե, այն դեռ շատ հեռու է վերջնական հասունությունից: Այնուամենայնիվ, սա չի նշանակում, որ բոլոր հաջորդ շաբաթների ընթացքում երեխան «հանգստանա», պարզապես աճեցնի եւ կշիռ հավաքի. Փաստորեն, զարգացման գործընթացները շարունակվում են, եւ կշարունակեն լիարժեք անցնել: 12 շաբաթվա ընթացքում երեխան առաջին հերթին սկսում է աղիքները երեխայի մեջ, նա ձեռք կբերի մատնահետքեր, երիկամները սկսում են գործել եւ այլն:
Հղիության հնարավոր պաթոլոգիա հղիության 12 շաբաթվա ընթացքում
Ուլտրաձայնային հիմնական խնդիրն է որոշել զարգացման թերությունները: Անոմալիաների կասկածման դեպքում հիվանդը ուղարկվում է գենետիկայի, ինչը որոշում է երեխաների հետ կապված երեխայի հավանականությունը: Եթե \u200b\u200bայս հավանականությունը բարձր է, մի կին առաջարկվում է դժվար որոշում `ընդհատել հղիությունը կամ երեխային թողնել:
Բացի թերությունների, ուլտրաձայնը սահմանում է նման խախտումները, ինչպիսիք են մանկական թերզարգացման նշանները, պլասենցայի ցածր կցորդը, արգանդի հիպերտոնոսը եւ շատ ավելին: Բոլոր նույնականացված խանգարումներն անպայմանորեն գրանցվում են ընթացակարգի ավարտին: Այնուհետեւ գինեկոլոգը ուսումնասիրում է ուսումնասիրության արձանագրությունը եւ եզրակացությունների հիման վրա առաջարկում է մեկ կամ մեկ այլ բուժման ապագա մայր:
Ուլտրաձայնի ժամանակ հետեւյալ ցուցանիշները չափվում են հղիության 12 շաբաթվա ընթացքում.
Մրգուկ ձուն սահմանվում է որպես կլորացված անեչոգենիկ ձեւավորում, որը շրջապատված է բարակ հարսությամբ, աճող էխոգենության սյուժեով: Ավելի հաճախ տեղայնացվում է արգանդի խոռոչի վերին երրորդում: Պտղի ձվի ներքին տրամագծի միջին տրամագծի միջին ցուցանիշը, դրա երկարությունը եւ առջեւի նստատեղի չափը չափվում են, ինչպես նաեւ լայնակի սկանավորմամբ լայնակի չափը: Այս չափումներից հետո հաշվարկվում է այս երեք չափերի թվաբանական միջին ցուցանիշը: Չափումներն իրականացվում են պտղի ձվի ներքին ուրվագծի երկայնքով:
Պտղի ձվի միջին ներքին տրամագիծը բավականին փոփոխական արժեք է եւ այս ցուցանիշի համար հղիության ժամկետը որոշելու սխալ կարող է հասնել 1,5 շաբաթ: Fruine ձվի մեջ սաղմնային պատկերի բացակայության դեպքում, ավելի քան 16 մմ-ով իր միջին մարման ժամկետով, ենթադրվում է, որ Անամբրոնիայի տեսակից կա չզարգացած հղիություն:
Վերջապես, այս ախտորոշումը հաստատվում է, երբ հաստատվում է ուլտրաձայնային հետազոտությունը:
Յոլկի պայուսակը մինչեւ 12 շաբաթվա վերջը գործնականում չի սահմանվում, քանի որ պլասենցայի այս ժամանակահատվածում բավարար քանակությամբ սկսում է սինթեզավորել պրոգեստերոնը:
Հղիության պաթոլոգիայի վաղ հայտնաբերման համար կարող են օգտագործվել սաղմնային պտղաբերական պարամետրերի եւ իր սրտի կրճատումների հաճախականությունների չափումը: Սովորաբար, սրտի կրճատումների հաճախականությունը 12 շաբաթվա ընթացքում տատանվում է րոպեում 110-ից 170 կրակոց: Այս ժամանակահատվածում պտղի ծանրությունը 8-15 գրամ է եւ նստած դիրքը: Հղիության 12 շաբաթվա ընթացքում ապագա երեխայի սեռը անհնար է որոշել:
Ուլտրաձայնային օգնության արդյունքները հղիության վաղաժամկետ ժամանակահատվածում հայտնաբերելու համար բացասական կանխատեսումներ են սահմանում:
Ձեռք բերված արդյունքները կօգնեն բացահայտել զարգացման մեծ թերությունները, ինչպիսիք են anencephalia- ն եւ առջեւի որովայնի պատի ծավալային թերությունները:
Copshuxy-Rash Fetus չափը:
Ուլտրաձայնային օգնությամբ, պտղի (երեխայի) կքսեիդալ-աղբի խավարի չափը (CTR), որն առավել ճշգրիտ պարամետր է `հղիության ժամանակահատվածը որոշելու համար: 12 շաբաթվա ընթացքում Copcchiko-Dump- չափի չափը 53 մմ-ի ցուցանիշ է: Փոքր շեղումով անհանգստանալու պատճառ չկա, քանի որ հնարավոր են փոքր նորմալ տատանումներ, որոնք, միջին հաշվով, 42-ից 59 մմ են:
Biparium տրամագիծ (BPD) գլուխ
12 շաբաթվա ավարտին սաղմնային ղեկավարի երկբրիումի տրամագիծը (BPD) կատարվում է նաեւ որպես հղիության ժամկետի որոշման լրացուցիչ ցուցանիշ: Ցուցանիշների քանակը: Ուլտրաձայնային չափված ցուցանիշների որոշման վստահության միջակայքը CTR- ի համար 6 օր է, ինչպես նաեւ ± 8 օր BPD- ի համար:
Օձի տարածքի հաստության որոշում
Վերջին տարիներին հղիության 12 շաբաթվա ընթացքում օձիքի տարածքի հաստության ծայրահեղ բնորոշումը բավականին կարեւոր նշան է, որը թույլ է տալիս կասկածել քրոմոսոմային անոմալիաներ, հատկապես 21-րդ քրոմոսոմի եռյակը: Այս անցողիկ հատկությունը սովորաբար որոշվում է միայն 11-րդի (± 0 օրվա ընթացքում) եւ հղիության 13-րդ (± 6 օրվա ընթացքում): Թե որովայնի, թե տրանսվագինթյան ուսումնասիրությունները թույլ են տալիս նույնականացնել այս հատկությունը սաղմի կամ պտղի սկանավորման միջնաբերդային հարթությունում:
Օձի տարածքի հաստությունը որոշվում է մաշկի ներսից ծայրից մինչեւ նապի փափուկ հյուսվածք: Հաստությունը 3 մմ եւ ավելի ընդհանուր առմամբ ընդունվում է պաթոլոգիական նշան: Ամնիոտիկ թաղանթը `իր խմբի կողմից իր միաձուլման բացակայության մեջ, երբեմն կարող է երբեմն մոդելավորել օձի տարածքը:
Քրոմոսոմային խանգարումների ռիսկը զգալիորեն մեծանում է օձիքի հաստության բարձրացումով: Հետեւաբար, միշտ է, երբ օձիքի տարածքի հաստությունը 3 մմ է կամ ավելի, անհրաժեշտ է իրականացնել կարիոտիպինգ, օգտագործելով երգչախումբի գոլորշի կամ վաղ ամնիոկենտեի բիոպսիա: Մինչեւ 35 տարեկան երիտասարդ կանայք, որոնք չունեն քրոմոսոմային անոմալիաների աճի գործոններ, կարող են առաջարկվել ոչ ինվազիվ ցուցադրման ուլտրաձայնային հետազոտություն:
Աբորտի սպառնալիք ուլտրաձայնային ժամանակ
Ուլտրաձայնով հղիության ընդհատման սպառնալիքը սովորաբար գնահատվում է երկու նշանների - տեղական էլեկտրական հաշվիչների եւ ռետրոհորիկ հեմատոմայի ներկայությամբ: Արգանդի պատի տեղական խտացումը ականի մասի հիպերտոնոսի դրսեւորումն է եւ նման է արգանդի պատի հաստության բարձրացման, առանց հստակ սահմանների այտուցված պտղի այտուցված սահմաններով:
Պտղի ձվի ձեւը կարող է տարբեր լինել մինչեւ օվալաձեւ, հարթեցված կամ սխալ: Հղիության ընդհատման սպառնալիքի սպառնալիքների առանց կլինիկական նշանների կարճաժամկետ տեղական երանգի հայտնաբերումը համարվում է նորմայի տարբերակ եւ չպետք է հիմք հանդիսանա պահպանող թերապիայի հանձնարարության համար:
Տրոֆոբլաստիկ հիվանդություն
Երկարաժամկետ Hypertonus Myometrium- ի երգչախմբի բեկորների ցուցիչ եւ տրոֆոբլաստ ներխուժման խախտում:
Տրոֆոբլաստիկ հիվանդություն: Այս բարդության զարգացման գործում հայտնաբերվել են ուլտրաձայնային պատկերի հետեւյալ հատկանիշները. Արգանդի չափը գերազանցում է հղիության ժամանակահատվածի նորմատիվ արժեքները, արգանդի խոռոչը ընդլայնվում եւ լցվում է տարբեր չափերի եւ ձեւերի անեչոգենիկ կառույցներով, ինչպես նաեւ սխալ ձեւի էխոգենության աճի կառուցվածքներ: Միեւնույն ժամանակ, ուլտրաձայնը կարելի է տեսնել, որ գործընթացը չի կարող ներգրավվել ոչ բոլոր պտղատու ձուն, բայց միայն դրա մի մասը: Տրոֆոբլաստիկ հիվանդության ուլտրաձայնային լրացուցիչ առանձնահատկությունն է Tekalkyunic ձվաբջջային կիստաների հայտնաբերումը, բայց սովորաբար մինչեւ 12 շաբաթվա վերջ դրանք արդեն իսկ գործնականում այլեւս չեն որոշվում:
Առաջին եռամսյակի նախածննդյան ցուցադրություն
Հղիության 12 շաբաթվա ընթացքում պտղի ուլտրաձայնի ժամանակ վերը նշված չափումների արդյունքում ցուցադրումը կատարվում է պտղի քրոմոսոմային պաթոլոգիաներին: Ստեղծվում է, որ քրոմոսոմային պաթոլոգիաների մեծ մասը ուղեկցվում է պտղի պարանոցի դաշտում տեղակայված օձի տարածքի աճով: Նման առանձնահատկությունն առաջանում է այն փաստով, որ պտղի քրոմոսոմային անոմալիաների ժամանակ, մասնավորապես ներքեւի համախտանիշի ընթացքում մաշկը ունի ավելացված ծալք, այսինքն, մաշկը ավելի մեծ է: Նման մաշկի տակ հեղուկը կուտակվում է, ինչը նպաստում է պատկերացմանը, երբ պտղի ուլտրաձայնը հղիության գոտիով խտացնում է 12 շաբաթ: Քարիոտիպի խանգարումով (քրոմոսոմային հիվանդությունների) խանգարումով (քրոմոսոմային հիվանդությունների ընթացքում) Օձի գոտու հաստությունը 2.5 մմ (կամ ավելին) ավելի մեծ է, քան միջինից ի հղիության այս ժամանակահատվածը `նորմալ կարոտիպով հղիության մեջ:
Fetus- ի ուլտրաձայնը հղիության 12 շաբաթվա ընթացքում `ներքեւի համախտանիշի ընթացքում
Ի լրումն բիլլարի գոտու աճի աճի հետ `Trisomy 21 (Down Syndrome), պտուղների 60-70% -ը չի պատկերացնում քթի ոսկորներով: Նշվում է, որ Սինդրոմով ունեցող մարդիկ ունեն կարճ քիթ: Ebriogenesis- ի գործընթացում, ներքեւի սինդրոմում (քթի ոսկորներ) քիթը ձեւավորվում է ավելի ուշ, քան սովորական կարոտիպով պտուղները: Նաեւ հղիության 15-ից 21 շաբաթվա ընթացքում կա քթի ոսկրերի կրճատման դեպք, համեմատած Fruity անկության այս ժամանակահատվածի միջին արժեքների հետ `ներքեւի սինդրոմով:
Պտղամբ `ներքեւի համախտանիշով, կա վերին ծնոտի կրճատում, որը դրսեւորում է դեմքի ուրվագծերի սահունությունը:
Դեմի սինդրոմով պտուղով, դոպլերոմետրիայով, որոշվում է երակային արձանագրության արյան հոսքի արագության կորերի պաթոլոգիական բնույթը: Թունավոր ծորանության մեջ արյան հոսքի բնույթի գնահատումը վերաբերում է պարտադիր ցուցադրման պարամետրերին, երբ պտղի ուլտրաձայնային ուլտրաձայնը 12 շաբաթ է `առաջին եռամսյակի նախածննդյան ցուցադրության շրջանակներում: Պաթոլոգիան համարվում է հակառակ արյան հոսքը երակային ծորանում:
Պտղի ուլտրաձայնային ուլտրաձայնային հղիության 12 շաբաթվա ընթացքում Էդվարդսի համախտանիշի տակ
Trisomy 18- ի համար (Էդվարդսի համախտանիշ), պտղի զարգացման վաղ դրսեւորումները եւ Բրադիկարդիայի տենդենցը բնութագրվում են Բրադիկարդիայի միտումով: Եվ հղիության որոշակի ժամանակահատվածից առաջ պտուղը նորմալ է զարգանում (ավելի հաճախ հղիության 8 շաբաթ)
Էդվարդսի համախտանիշ ունեցող պտուղը հայտնաբերվում է OmmopalCela (որովայնի խոռոչի հերնիի հերնի, որովայնի օրգանների հերնիի տոպրակի մեջ տեղաշարժով):
Էդվարդսի համախտանիշով պտուղները քթի ոսկորների պատկերացման պակաս կա:
Էդվարդսի համախտանիշի հաճախակի գտած մրգերը umbilical- ի միակ զարկերակն են: Նորա Պուպովնան ունի երկու զարկերակ եւ մեկ երակ:
Fetus- ի ուլտրաձայնը հղիության 12 շաբաթվա ընթացքում Պատաուի համախտանիշի ընթացքում
Trisomy- ում `մրգերի 70% -ում` տախիկարդիա (սրտի հաճախականության հաճախականությունը):
Նաեւ Պաթաուուի համախտանիշի պտուղները կարող են վաղաժամ հայտնաբերել պտղի զարգացման դանդաղեցման մասին:
Պաթոյի սինդրոմում պտուղը նշում է մեգազը (ավելացնելով միզապարկի):
Հոլոփրոզանեկեֆաղը Պաթաուուի համախտանիշում (ուղեղի ձեւավորման խախտում) եւ ommopholezel- ը ավելի հաճախ համակցված նշաններ են հայտնաբերվել պտղի ուլտրաձայնից 12 շաբաթվա ընթացքում:
Պտղի ուլտրաձայնային ուլտրաձայնային հղիության 12 շաբաթվա ընթացքում Turner համախտանիշի տակ
Turner- ի սինդրոմի առումով պտուղների 50% -ը տախիկարդիա է (հաճախակի սրտի բաբախում րոպեում ավելի քան 160 գործադուլներ) եւ պտղի զարգացման դանդաղեցման վաղ դրսեւորումները (պտղի չափը դադարում է համապատասխանում հղիության ժամանակահատվածին) Հղիություն: Պտղի ուլտրաձայնից հետո հղիության 12 շաբաթվա ընթացքում Triploidy սինդրոմի ներքո
Triploids- ի համար բնութագրվում են ասիմետրիկ տիպի զարգացման դանդաղեցման վաղ նշաններով:
Բրեդիկարդիան (սրտի տեմպը մեկ րոպեից ցածր), Հոլոփրոզանեկեֆոլիա (ուղեղի տարանջատման դեպարտամենտների խախտում, եւ, համապատասխանաբար, երեխայի բնականոն հոգեկան զարգացման անհնարինությունը), ommopolezel- ի տոպրակի մեջ Umbilical մարմինների դաշտում բնորոշ է նաեւ Tri ՐԻԿԱ-ն:
Հետեւի գանգուղեղային ֆոսայի կիստա, անոթային պլեքսուսների կիստաներ: Cysts- ը ներկայացված է ուղեղում հեղուկի կուտակմամբ: Անբարենպաստ հատկությունը համարվում է երկկողմ կիստայի ներկայությունը, մինչդեռ փոքր չափերի ուղեղում մեկ կիստայի մեկուսացված գտածոն (մասնավորապես, անոթային պլեքսուսի կիստաները), քրոմոսոմային հիվանդությունների այլ ցուցանիշների բացակայությունը չի համարվում պաթոլոգիա եւ պահանջում է դինամիկ դիտողություն:
Վաղ Պիելեկտասիա (երիկամների սկանավորման ընդլայնում) վերաբերում է նաեւ պտղի քրոմոսոմային պաթոլոգիաների ցուցիչներին:
Այս բոլոր տվյալները կարող են գրանցվել Fetus- ի ուլտրաձայնով հղիության 12 շաբաթվա ընթացքում: Կարեւոր է նշել, որ այս ցուցիչների ներկայությունը ախտորոշում չէ, որը հուսալիորեն հաստատում է պտղի մեջ քրոմոսոմային պաթոլոգիայի առկայությունը: Երբ վերը թվարկված քրոմոսոմային պաթոլոգիաների ցուցիչները հայտնաբերվում են վերը, առաջարկվում է ներխուժող նախածննդյան ախտորոշում `պտղատու նյութը ստանալու համար: Այս ընթացակարգը ներառում է ամնիոկենթեզ եւ երգչախումբ: Խառնելի (պլանտա) կամ Spindlewater Waters- ի կայքէջ ձեռք բերելուց հետո որոշվում է երեխայի քրոմոսոմային հավաքումը (կարիոտիպինգ): Միայն karyotyping- ը պտղից քրոմոսոմային անոմալիայի ախտորոշման պատճառն է:
Հղիության առաջին եռամսյակի ցուցադրում. Ինչ պետք է իմանաք նորմերի եւ արդյունքների մասին
Գրեթե յուրաքանչյուր հղի կին լսել է ինչ-որ բան հղիության առաջին եռամսյակի ցուցադրության (նախածննդյան ցուցադրություն): Բայց հաճախ նույնիսկ նրանք, ովքեր արդեն անցել են, չգիտեն, թե ինչու է այն հատուկ նշանակվում:
Եվ ապագա մայրերը, ովքեր դեռ պետք է ունենան, այս արտահայտությունն ամենեւին էլ վախեցնող է թվում: Եվ դա վախեցնում է այն միայն այն փաստից, որ կինը չգիտի, թե ինչպես է դա արվում, ինչպես մեկնաբանել արդյունքները ավելի ուշ, ինչու է ձեզ հարկավոր բժիշկ: Սրանք շատ այլ հարցերի վերաբերյալ են այս թեմայի վերաբերյալ, դուք կգտնեք պատասխանները այս հոդվածում:
Այսպիսով, ավելի քան մեկ անգամ անհրաժեշտ էր գործ ունենալ այն փաստի հետ, որ կինը լսող կինը լսում էր անհասկանալի եւ անծանոթ բառը, իր գլխում սկսեց սարսափելի նկարներ նկարել, ինչը վախեցրեց իր ցանկությունը: Հետեւաբար, առաջին բանը, որ մենք ձեզ կասենք, թե ինչ է նշանակում «ցուցադրություն» բառը:
Screen ուցադրումը (Eng. Screen ուցադրումը - տեսակավորումը) հետազոտությունների տարբեր մեթոդներ են, որոնք `հաշվի առնելով դրա պարզությունը, անվտանգությունը եւ մատչելիությունը, կարող են զանգվածաբար օգտագործել մի շարք նշաններ: Նախածննդյան, նշանակում է նախածննդյան: Այսպիսով, «Նախածննդյան ցուցադրության» հայեցակարգով հնարավոր է հետեւյալ սահմանում տալ:
Հղիության առաջին եռամսյակի ցուցադրումը հղի կանանց մոտ ախտորոշման ուսումնասիրությունների համալիր է, հղիության որոշակի ժամանակահատվածում, պարզելու պտղի զարգացման համախառն խորության թերությունները, ինչպես նաեւ պաթոլոգիաների անուղղակի նշանների առկայությունը կամ բացակայությունը կամ գենետիկ անոմալիաներ:
1 եռամսյակի ցուցադրման թույլատրելի ժամկետը 11 շաբաթ է `13 շաբաթ եւ 6 օր (տես հաշվիչ հաշվարկը, որը հաշվարկում է հղիության ժամկետը շաբաթների ընթացքում): Ավելի վաղ կամ հետագա ցուցադրումը չի իրականացվում, քանի որ այս դեպքում ձեռք բերված արդյունքները չեն լինի տեղեկատվական եւ հուսալի: Առավել օպտիմալ ժամանակահատվածը համարվում է հղիության ակուսետիկ շաբաթներ:
Ով է գնում էկրանին հղիության առաջին եռամսյակը:
2000 թվականի Ռուսաստանի Դաշնության Առողջապահության նախարարության թիվ 457-րդ կարգի համաձայն, նախածննդյան ցուցադրությունն առաջարկվում է անցկացնել բոլոր կանանց: Կինը կարող է հրաժարվել նրանից, ոչ ոք նրան ստիպեց հանգեցնել այս ուսումնասիրությունների, բայց դա չափազանց ծանրակշիռ է եւ խոսում է միայն իր երեխայի հանդեպ կնոջ եւ անփութության վերաբերմունքի մասին:
Ռիսկի խմբերը, որոնց համար պետք է իրականացվի նախածննդյան ցուցադրություն, պարտադիր է.
- Կանայք, որոնց տարիքը 35 տարի է եւ ավելին:
- Հղիության ընդհատման սպառնալիքի առկայությունը վաղ փուլերում:
- Պատմության մեջ ինքնաբուխ (ե) վիժում (ներ):
- Պատմության մեջ չափիչ (այսինքն) կամ ռեգրեսիվ հղիության (ներ) ը:
- Մասնագիտական \u200b\u200bվնասի առկայություն:
- Նախկինում ախտորոշվել է E քրոմոսոմային անոմալիաներ եւ (կամ) անտառների անսարքությունները անցյալի հղիության ցուցադրման արդյունքների կամ ծնված երեխաների ներկայության մասին նման անոմալիաներով:
- Կանայք, ովքեր վաղ հղիության ընթացքում վարակիչ հիվանդություն են կրել:
- Կանայք, ովքեր դեղեր են վերցրել, արգելվել է հղի կանանց վաղ հղիության ընթացքում ստանալ:
- Ալկոհոլիզմի առկայություն, թմրամոլություն:
- Ընտանիքում ժառանգական հիվանդություններ կնոջ կամ երեխայի հայրիկի ընտանիքում:
- Ես նաեւ լավ կապ եմ երեխաների մոր եւ հայրիկի միջեւ:
Հղիության ժամանակահատվածի նախածննդյան ցուցադրումը բաղկացած է երկու հետազոտական \u200b\u200bմեթոդներից. Սա 1 եռամսյակի եւ կենսաքիմիական ցուցադրման ուլտրաձայնային հետազոտություն է:
Ուլտրաձայնային հետազոտություններ ցուցադրության մեջ
Պատրաստում ուսումնասիրության համար. Եթե ուլտրաձայնը իրականացվում է տրանսֆագրինապես (սենսորը մուտքագրվում է հեշտոց), ապա հատուկ պատրաստում չի պահանջվում: Եթե \u200b\u200bուլտրաձայններն իրականացվում են տրանսիլդովալերենով (սենսորը շփվում է ճակատի որովայնի պատի հետ), ապա ուսումնասիրությունն իրականացվում է միզուղիների ամբողջական պղպջակով: Դա անելու համար խորհուրդ է տրվում 3-4 ժամ առաջ, երբ դա ուր է, կամ ուսումնառությունից առաջ մեկուկես ժամ, ջուրը առանց գազի:
Հուսալի տվյալների ուլտրաձայնային ստացման նախադրյալներ: Առաջին եռամսյակի ցուցադրման նորմերի համաձայն `ուլտրաձայնային ձեւի տեսքով, այն իրականացվում է.
- Ոչ ավելի շուտ, քան 11 մանկաբարձական շաբաթվա ընթացքում եւ ոչ ուշ, քան 13 շաբաթ եւ 6 օր:
- Պտղի CTR (Copchiko-Durmer չափը) 45 մմ-ից պակաս չէ:
- Երեխայի դիրքորոշումը պետք է թույլ տա, որ բժիշկը պատշաճ կերպով իրականացնի բոլոր չափերը, հակառակ դեպքում անհրաժեշտ է փչել, շարժվել, որոշ ժամանակ, որպեսզի պտուղը փոխի իր դիրքը:
Արդյունքում, հետաքննվում են հետեւյալ ցուցանիշները.
- Ctr (copchiko-հատկապես չափը) - չափվում է մուգ ոսկորներից մինչեւ պղինձ
- Գլխի շրջագիծ
- BPR (Biparity չափը) - Հեռավորություն dumplings- ի միջեւ
- Հեռավորությունը ճակատային ոսկորից դեպի օկուպիտիկական ոսկոր
- Ուղեղի եւ դրա կառուցվածքի սիմետրիական կիսագնդեր
- TVP (օձիքի տիեզերքի հաստությունը)
- Պտղի սրտի մակարդակը (սրտի հաճախություն)
- Ուսի, ֆեմուրի ոսկորների երկարությունը, ինչպես նաեւ նախաբազուկի եւ փայլի ոսկորները
- Պտղի սրտի եւ ստամոքսի գտնվելու վայրը
- Սրտի եւ մեծ անոթների չափերը
- Պլասենտայի գտնվելու վայրը եւ դրա հաստությունը
- Ջրի քանակը
- Ումբիլային լարը անոթների քանակը
- Ներքին ԶԵԱ արգանիայի վիճակը
- Uterus- ի հիպերտոնոսի առկայությունը կամ բացակայությունը
Ստացված տվյալները վերծանելը.
Ինչ պաթոլոգիաներ կարելի է նույնացնել ուլտրաձայնային արդյունքում:
Ուլտրաձայնային ցուցադրություն 1 եռամսյակի արդյունքների համաձայն, մենք կարող ենք խոսել հետեւյալ անոմալիաների բացակայության կամ առկայության մասին.
- Down Syndrom - 21 քրոմոսոմի Trisomy, ամենատարածված գենետիկ հիվանդությունը: 1: 700 դեպքերի հայտնաբերման կանխատեսում: Նախածննդյան ցուցադրության շնորհիվ, Down Syndrom- ով երեխաների ծնելիությունը նվազել է մինչեւ 1: 1100 դեպք:
- Նյարդային խողովակի զարգացման պաթոլոգիա (Meningocele, Meningomyelice, Encephansey եւ այլն):
- OmmopalCela - պաթոլոգիա, որի ներքո ներքին օրգանների մասում կա զարդերի պայուսակի առջեւի որովայնի պատի մաշկի տակ:
- Syndrome Patau - Trisomy 13 քրոմոսոմում: Հանդիպման հաճախականությունը միջին հաշվով 1: 10000 դեպքեր: Այս սինդրոմով ծնված երեխաների 95% -ը մահանում է մի քանի ամիս `ներքին օրգանների ծանր վնասների պատճառով: Ուլտրաձայնային վրա `պտղի արագ սրտի բաբախյունը, ուղեղի, ommopalcelcela- ի զարգացմանը, դանդաղեցումը գլանային ոսկորների զարգացման դանդաղեցմանը:
- Էդվարդսի համախտանիշը 18 քրոմոսոմի տրոհ է: Հանդիպումների հաճախականությունը 1: 7000 դեպքեր: Ավելի հաճախ տեղի է ունենում երեխաների մոտ, որոնց մայրությունը ավելի քան 35 տարեկան է: Պտղի սրտի բաբախյունը, OmmopalCela- ն, տեսանելի չէ, դիտվում է երկու լարային զարկերակ երկուսի փոխարեն:
- Triploidy- ը գենետիկ անոմալիա է, որի վրա նկատվում է քրոմոսոմների եռակի հավաքածու, կրկնակի հավաքածուի փոխարեն: Ուղեկցվում է պտղի բազմաթիվ թերություններով:
- Cornelia de Lange համախտանիշը գենետիկ անոմալիա է, որում պտղը ունի տարբեր անսարքություններ, եւ ապագայում, մտավոր հետամնացություն: Հանդիպումների հաճախականությունը 1: 10000 դեպքեր:
- Smith-Owic Syndrome- ը աուտոսոմալ-փորձ է արտաքին գենետիկ հիվանդություն, որը դրսեւորում է նյութափոխանակության խախտումը: Արդյունքում, երեխան ունի բազմաթիվ պաթոլոգիաներ, մտավոր հետամնացություն, աուտիզմ եւ այլ ախտանիշներ: Հանդիպումների հաճախականությունը միջին հաշվով 1: 30000 դեպքեր:
Ավելին կարդացեք Dauna համախտանիշի ախտորոշման մասին
Հիմնականում հղիության ժամանակահատվածում ուլտրաձայնային հետազոտությունը իրականացվում է սինդրոմը հայտնաբերելու համար: Ախտորոշման հիմնական ցուցանիշը դառնում է.
- Օձիքի տիեզերքի հաստությունը (TVP): TVP- ը պարանոցի եւ մաշկի փափուկ հյուսվածքների միջեւ հեռավորության վրա է: Օձիքի հաստության հաստության բարձրացումը կարող է խոսել ոչ միայն երեխայի ծննդյան ռիսկի բարձրացման մասին, քանի որ ֆետուսում հնարավոր են այլ գենետիկական պաթոլոգիաներ:
- Down Syndrome- ով երեխաների մոտ, քթի ոսկորը առավել հաճախ պատկերված չէ: Դեմքի ուրվագիծը հարթեցված է:
Հղիության մինչեւ 11 շաբաթվա ընթացքում օձիքի տարածքի հաստությունը այնքան փոքր է, որ անհնար է գնահատականորեն եւ հուսալիորեն գնահատել այն: 14 շաբաթ անց պտղը ձեւավորվում է ավշային համակարգ, եւ այս տարածքը սովորաբար կարող է լցվել ավիշով, ուստի չափումը նույնպես հուսալի չէ: Պտղի քրոմոսոմային անոմալիաների առաջացման հաճախականությունը `կախված օձիքի տիեզերքի հաստությունից:
1 եռամսյակի ցուցադրման տվյալները վերծանելիս պետք է հիշել, որ օձիքի հաստության հաստության ցուցիչը գործողության ուղեցույց չէ եւ չի նշում երեխայի մեջ հիվանդության ներկայության 100% հավանականություն:
Հետեւաբար, 1 եռամսյակի ցուցադրման հաջորդ փուլն իրականացվում է. Արյան վերցնում է `β-hcg- ի եւ rar-a- ի մակարդակը որոշելու համար: Ձեռք բերված ցուցանիշների հիման վրա հաշվարկվում է քրոմոսոմային պաթոլոգիայի առկայության ռիսկը: Եթե \u200b\u200bայս ուսումնասիրությունների արդյունքների հիման վրա ռիսկը բարձր է, ապա նրանց առաջարկվում է անցկացնել ամնիոկենթեզ: Սա ավելի կոպիտ ջրի ընդունումն է `ավելի ճշգրիտ ախտորոշում իրականացնելու համար:
Հատկապես դժվար դեպքերում կարող են պահանջվել `վերլուծության համար վեհափնական արգանդի արյուն վերցնելը: Կարող է օգտագործել նաեւ բիոպսիայի Vorce Horion- ը: Այս բոլոր մեթոդները ինվազիվ են եւ կապակցվում են մոր եւ պտղի ռիսկերով: Հետեւաբար, նրանց վարքի մասին որոշումը լուծվում է մի կնոջ եւ նրա բժշկի կողմից, հաշվի առնելով կարգը պահելու եւ մերժելու բոլոր ռիսկերը:
Հղիության առաջին եռամսյակի կենսաքիմիական ցուցադրություն
Ուսումնասիրության այս փուլն իրականացվում է ուլտրաձայնից հետո: Սա կարեւոր պայման է, քանի որ բոլոր կենսաքիմիական ցուցանիշները կախված են հղիության ժամանակահատվածից մինչեւ օրս: Ամեն օր ցուցանիշների նորմերը փոխվում են: Ուլտրաձայնը թույլ է տալիս որոշել հղիության ժամկետը `ճշգրտությամբ, որն անհրաժեշտ է պատշաճ ուսումնասիրության համար: Արյան առաքման պահին դուք պետք է ունենաք ուլտրաձայնային արդյունքները `հղիության սահմանված ժամանակահատվածի հետ` հիմնվելով CTR- ի վրա: Նաեւ սառեցված հղիությունը, ռեգրեսիվ հղիությունը կարող է բացահայտվել ուլտրաձայնին, այս դեպքում, իմաստ չունի:
Հետազոտությունների նախապատրաստում
Արյունը վերցնում է դատարկ ստամոքս: Այս օրվա առավոտյան նույնիսկ ջուր խմելու համար անցանկալի է: Եթե \u200b\u200bուսումնասիրությունն իրականացվում է շատ ուշ, թույլատրվում է խմել մի քիչ ջուր: Ավելի լավ է արյան ցանկապատից անմիջապես հետո ինձ հետ վերցնել սնունդ եւ խորտիկ, այլ ոչ թե խախտել այս վիճակը:
Ուսումնասիրության նշանակված օրվանից 2 օր առաջ բոլոր ապրանքները, որոնք ուժեղ ալերգեններ պետք է բացառվեն սննդակարգից, նույնիսկ եթե նրանց վրա ալերգիա չեք ունեցել, դրանք շոկոլադ են, ընկույզ, ծովամթերք եւ ծխում:
Հակառակ դեպքում, հուսալի արդյունքներ ստանալու ռիսկը զգալիորեն աճում է:
Հաշվի առեք, թե ինչ շեղումներ են նշվում β-HCG- ի եւ Rarr-A- ի նորմալ ցուցանիշներից:
β-Hgch - Chorionic Gonadotropin
Այս հորմոնը արտադրվում է Fetus- ի («Shell» - ի կողմից, այս հորմոնի պատճառով հնարավոր է սահմանել հղիությունը վաղ ժամանակահատվածներում: Հղիության առաջին ամիսներին աստիճանաբար բարձրանում է β-HCG- ի մակարդակը, դրա առավելագույն մակարդակը նկատվում է լրացուցիչ հղիության: Այնուհետեւ β-HCG- ի մակարդակը աստիճանաբար նվազում է, մնացածը անփոփոխ մնալով հղիության երկրորդ կեսի ընթացքում:
- Down համախտանիշ
- Բազմակի հղիություն
- Ծանր աստիճանի թունավորում
- Մայր շաքարախտ
- Էդվարդսի համախտանիշ
- Eactopic հղիությունը (բայց դա սովորաբար սահմանվում է կենսաքիմիական հետազոտությունների)
- Պլասենտային անբավարարություն
- Աբորտի բարձր ռիսկ
Papp-A - սպիտակուց-կապված հղիության հետ
Այն սպիտակուց է, որը գեներացվում է հղիության մարմնի մարմնում, պատասխանատու է հղիության ընթացքում իմունային պատասխանների համար եւ պատասխանատու է պլասենտայի բնականոն զարգացման եւ գործունեության համար:
- Cornelia de Lange համախտանիշ
- Down համախտանիշ
- Էդվարդսի համախտանիշ
- Հղիության վաղաժամկետ ընդհատման սպառնալիք
Այս սպիտակուցի մեկուսացված բարձրացումը չունի կլինիկական եւ ախտորոշիչ արժեք:
ՄՄԿ գործակիցը
Արդյունքներ ստանալուց հետո բժիշկը գնահատում է դրանք, հաշվարկելով մայրիկի գործակիցը: Այս գործակիցը ցույց է տալիս այս կնոջ ցուցանիշների մակարդակի շեղումը միջին նորմալ չափից: Մայրիկի գրոդի դրույքաչափը 0,5-2,5 է (բազմաթիվ հղիությամբ, 3,5-ի):
Գործակիցի եւ ցուցանիշների տվյալները կարող են տարբեր լինել տարբեր լաբորատորիաներում, հորմոնը եւ սպիտակուցի մակարդակը կարող են հաշվարկվել չափման այլ ստորաբաժանումներում: Հոդվածում չպետք է օգտագործեք տվյալները որպես ձեր հետազոտության նորմեր: Անհրաժեշտ է մեկնաբանել արդյունքները ձեր բժշկի հետ:
Հաջորդը, օգտագործելով PRISCA համակարգչային ծրագիրը, հաշվի առնելով ստացված բոլոր ցուցանիշները, կնոջ տարիքը, նրա վատ սովորությունները (ծխելը), շաքարային դիաբետի եւ այլ հիվանդությունների, մի քանի հիվանդությունների, մի քանի հիվանդությունների կամ դրա համար ECO- ի առկայությունը հաշվարկվում է գենետիկ անոմալիայով երեխայի ռիսկով: Բարձր ռիսկը 1: 380-ից պակաս ռիսկ է:
Օրինակ. Եթե եզրակացությունը նշվում է բարձր ռիսկի 1: 280, սա նշանակում է, որ նույն ցուցանիշներով 280 հղի կանանցից մեկը կունենա գենետիկ պաթոլոգիա ունեցող երեխա:
Նշանակություն, երբ ցուցանիշները կարող են տարբեր լինել:
- Էկո - β-HCG- ի արժեքները ավելի բարձր կլինեն, եւ Rarra-A- ն միջինից ցածր է:
- Կնոջ մեջ ճարպակալմամբ հորմոնների մակարդակը կարող է աճել:
- Հղիության բազմաթիվ հղիության հետ Բարձրագույնը եւ նման դեպքերի նորմերը դեռ ճշգրիտ չեն հաստատվել:
- Շաքարախտը Mellitus- ը կարող է հանգեցնել հորմոնի մակարդակի բարձրացման:
Օգնեք դասավորել 1 ցուցադրության արդյունքները: Անցկացվում է 13 շաբաթվա ընթացքում CRT 62 մմ, TVP 0,1 մմ, 3 մմ: Ոչ մի տեղ չկա TVP- ի նվազագույն չափանիշներ: Hgchme / l, papp-a 1801,5 մեղր / լ: Ամեն ինչ վերաշարադրվում է ճիշտ: Ես չգիտեմ, ես եւ մեղր: Առաջին երեխան: 35 տարի: Շնորհակալ եմ նախապես
Թվում է, որ նորմալ ցուցանիշներ են: Հիմնական քթի ոսկրը, եւ TVP- ն 3 մմ-ից ավելին չէ
Բարեւ. Ասա ինձ 1 ցուցադրության արդյունքներով: 13 շաբաթվա ընթացքում էր: CSS Fetal-155 UD / MIN, CRT-74 մմ, TVP- 2.3 մմ, BPR-21.0 մմ, CHORION / PLACENTA - բարձր է հետեւի պատին: Որոշվում է քթի ոսկորը: HCG 166,6 մ / լ, համարժեք է 4.663 Mω, Rar-A - 1.636 IU / L, համարժեք է 0.338 Mω: Երեխա երկրորդը: Ես 37 տարեկան եմ: Շնորհակալ եմ նախապես.
Իմ ուլտրաձայնը նույնն է: Արյունը ավելի լավն է: Բայց ես դեռ ուղարկվեցի ամնիոկենթեզ: Dowena ռիսկը 1:69: Պետք է նաեւ այցելել գենետիկա: Ես չեմ ուզում վախեցնել ձեզ: Բայց ամեն ինչ տխուր է ((((.
Բարեւ. Screen ուցադրման արդյունքները ես նույնն են, ինչ ձերը: Ինչպես է ձեր երեխան:
Խնդրում եմ, ասեք ինձ 1 ցուցադրության արդյունքների համաձայն: հայտնաբերվել է 13 շաբաթվա ընթացքում: Patter-66, ktr2-0.00, TVP -1.40, TVP2-0.00: Papp-A -0.40, անվճար HCG - 0.12 ըստ կյանքի ցիկլի: Astraia Papp-A ծրագիրը 0.44 է: Անվճար HCG - 0.16. Երեխան երկրորդն է, 30 տարի: Նախապես շնորհակալություն:
Trisomy- ի ակնկալվող ռիսկ
Ողջույն, խնդրում եմ պատասխանեք ինձ հարցի վերաբերյալ: Ես երկրորդ հղիությունն եմ, 15 շաբաթ: Այն դարձավ արյան թեստ (ցուցադրություն), Dauna պաթոլոգիայի վրա: Արդյունքում. Ռիսկ. Trisomy21 - 1: 11549; Հիմնական ռիսկ `Trisomy18 - 1: 1431;
Ինդ. Ռիսկ. Trisomy: 28622;
Հիմք: Ռիսկի. Trisomy: 4484;
Ինդ. Ռիսկի Trisomy: 89673
Ողջույն, օգնեք խնդրում ենք ապակենտրոնացնել ցուցադրման արդյունքները:
Ըստ ուլտրաձայնի. 12 շաբաթ տերմինը 5 օր, CTP 63.2MM, սրտի բաբախում 154 UD / MIN, TVP 1.60 մմ, Nosov Bone 2.5 մմ, BPD 18.1 մմ:
BY BH. Free Beta-Buberviber HCG: 80,96 IU / L / 2,182
Rarr-A: 6,777 IU / L / 2.751 Mom
Անհատական \u200b\u200bռիսկ (հիմնական + ուլտրաձայն + BH).
Trisomy 21: 1: 2621
Trisomy 18: 1: 6382
Trisomy 13: 1: 20026
Գրված է, որ կան շիճուկի մարկերների շեղումներ եւ ուղարկվում են գենետիկայի խորհրդատվության:
Անհրաժեշտ է անհանգստանալ:
Բարեւ. Համարյա նույնական վերլուծություններ, ինչպիսին է երեխայի: Ես նույնպես անհանգստացած եմ) նախապես շնորհակալություն: Հղիության պահին տարիքը նույնն է
Բարեւ, առաջին ցուցադրությունը ցույց տվեց, որ այնպիսին, ինչպիսին մենք ենք տիեզերագնացների մեջ, ոչ մի շեղում բոլոր ցուցանիշների համար, բայց ...: Միայն ... «Թիթեռի» ուղեղը սիմետրիկ չէ: Right իշտ կիսագնդը մի փոքր ավելին է մնում: Ես խուճապի մեջ եմ: Ես հին եմ, որ երկրորդը եմ ծննդաբերում ինձ 34-ին: Ես չեմ ուզում հիվանդ բերել: Նրանք ասացին, որ 16-ից հետո ուլտրաձայնային են անում, իսկ հետո, 20 շաբաթվա ընթացքում, հետեւեք պետությանը: Ես վախենում եմ, որ ուշ կլինի ...
Ողջույն, օգնեք pzhsta decrypt- ի վերլուծություններին: Ժամկետ - 12 շաբաթ 4 օր: Քաշը 54 կգ: Papp-a 0.71 (չափման միավորներ, բացի IOM բառից `համարների առջեւ): Անվճար HCGB- 1.62 (նման է միայն նետերի): Այս ցուցանիշների նման, այն անհանգստացնում է, որ նա չգիտեր, որ նրանք արյուն եւ կերեն, բայց իմ մեկնաբանության մեջ բոլորը ավարտվեցին:
Ասա ինձ, թե դա ինչ է նշանակում: HCHME / L \u003d 2.3 ՄՄԿ ՌԱՐ-Ա 13 ՆԳ / ML \u003d 1.18 MOM EH Կառուցվել է 0.9nmol / l \u003d 1.76 Mω
Կարող է սա լինել ներքեւի համախտանիշի նշան:
hCG 82,17 MOM 2.585
Rar-a 3,056 Mom 0.552
Trisomy 18: 1: 2901
Trisomy 13: 1: 1380
Օգնեք, խնդրում ենք վերծանել առաջին ցուցադրության արդյունքները
Rar-a, 93 մոմ
sV. HGCH 42.36 - 1,07 մ
Հղիությունը երկրորդ, 12 շաբաթ, 35 տարեկան
Ողջույն, օգնեք հասկանալ առաջին ցուցադրության արդյունքը:
CRT 54 մմ: Արգանդի վզիկի ծալում 1.10 մմ: 0,77 մ
Papp-A 5.29 MIU / ML 1, 97 շրջապատ
fB-HCG 70.8NG / ML 1.40 բույր
Բիոկեմիչ: Ռիսկ + NT.< 1:10000 ниже порога отсечки
Տարիքային ռիսկ 1: 314
Trisomy 13/18 + NT<1:10000 ниже уровня отсечки
34 տարեկան առաջին երեխան
Լավ ցերեկը օգնում է վերծանել առաջին ցուցադրության արդյունքները
cSS պտղի 152 UD \\ min
TVP 1.50 մմ երակային հոսք PI 1.00
Անվճար Beta Subunit HCG 19.0 ինձ համարժեք է 0,440-ի համար
Rarr-a 2,050 ինձ համարժեք է 0.714 մորը
Trisomy 21 1: 818 1: 16361
Trisomy 18 1: 2003<1:20000
Trisomy 13 1: 6282<1:20000
Հղիություն 12 շաբաթ 6 օր CTR- ի կողմից
Լավ օր. Երեկ ես ստացա 1 ցուցադրության արդյունքները, մնալով Forefall- ի վիճակում, խնդրում եմ օգնեք պատասխաններին ...
Իմ տվյալները 39 տարի հղիությունը առաջին էկո-է, դոնոր: Մի օր ավելի ուլտրաձայնային եւ արյան վերլուծություններ:
Ուլտրաձայնային CTR 44 (Հղիության 11 շաբաթ եւ 2 օր) TVP 1.7 մմ 1.7 մմ, քթի ոսկորը պատկերված է 2.8 մմ-ով, CSS 158 հարվածային րոպեի ընթացքում: Ուլտրաձայնային ուժի ուժի նշաններ չկան:
Արյան B-HCG 109, NG / ML - 2.11 MOM
rarr-R 2.58 Honey / ML - 1.39 մայր
Biochem Risk 1: 162 շեմի կտրվածքից վեր
Կրկնակի թեստ 1: 160 վերեւում շեմի կտրում
Տարիքային ռիսկ 1: 179
Տրակ<1:ниже пороговой отсечки
Ես կարդացի այն ամենը, ինչը կարող էր գտնել ... նման ուլտրաձայնային եւ արյան վկայության նման, ուստի ինչու են այդպիսի մեծ ռիսկեր:
Ասա ինձ, արդյոք ես ունեմ 1-ին եռամսյակից հետո, որն ակնհայտորեն ցույց տվեց ուլտրաձայնը, որը ես ունեի 13 շաբաթ: DC1- ի չափը ցույց է տրված 0,17 սմ-ով նորմ է, թե ոչ: (Ես շատ անհանգստացած եմ)
Լավ օր! Օգնեք առաջարկել անցել Հարգելի ԴՆԹ-ի ընթացակարգը առաջին ցուցադրության վերաբերյալ, արդյոք դա է, թե ոչ:
28 տարեկան, առաջին երեխա: 12 շաբաթ: Պայմանագիր 65.0 մմ, TVP 1.6 մմ, ցածր գնով պլասենցան կգա պատի միջոցով, HCG 143.1 IU / L-3.616 MOM, RARR - A 2.465 IU / L-0.604 MOM, TRISomy 18 , 13- Նորմ. Քթի ոսկորը որոշվում է (ուլտրաձայնը 19 շաբաթվա ընթացքում ցույց տվեց 7,4 մմ) ուլտրաձայնային եւ կենսաքիմիական պարամետրերը ցույց են տալիս պտղի քրոնոմալ պաթոլոգիայի ցածր ռիսկը: 19 շաբաթվա ընթացքում ուլտրաձայն արեց, ամեն ինչ նորմալ է: Գենետիկական, նույնիսկ եզրակացության մեջ 2 ուլտրաձայնից հետո, գրել է TR 21 շեմի ռիսկեր: Արդյոք արժե անցնել վերլուծությունը, եւ ամեն ինչ լավ է ցուցադրմամբ:
Օգնեք ապամոնտաժել ցուցադրումը 12 շաբաթ
Բարեւ. Օգնեք ինձ հասկանալ: Ես 33 գ եմ: Հղիություն 2. Առաջին ցուցադրությունը, որը արվել է 13-րդ + 3-ի ժամանակահատվածում: Ուլտրաձայնը լավ է: Բժիշկի վերլուծությունները ահազանգել են եւ ուղարկել ինձ գենետիկայի: HCG 28.20 IU / L-0,833 MOM. Rarr-a 6,920 մմ / L-2.227 մ:
Ողջույն, օգնեք պարզել: Բժիշկները ոչինչ չեն ասում: Ես 31 տարեկան եմ, երկրորդ հղիությունը: Առաջին ցուցադրությունը 12-շաբաթ + 5 օր է սահմանվել, սակայն մանյակ է, թեկնածուն Cochico-Dark չափը 62,4 մմ է: Ինձ ուղարկեցին գենետիկա: Ես Duphaston- ն եմ, որպեսզի օրվա ընթացքում 3 անգամ պահպանեմ հղիության 1-ին: Այս վերլուծությունից հետո բժիշկը կրճատեց օրական մինչեւ 2 դեղահատի չափաբաժինը, շուտով մենք լիովին կգտնենք ինքներդ: HCG 109.00 IM / L -4,311 IOM RARR - A 1.290 IU / L -0,813 MOM: Ակնկալվող ռիսկ. Trisomy 21 Հիմնական ռիսկ 1: 519 Անհատական \u200b\u200bռիսկ 1: 258 Trisomy 18 Հիմնական ռիսկ 1: 1258 Անհատական \u200b\u200bռիսկ< 1:трисомия 13 базовый риск 1: 3948 индивидуальные риск <1:20000. объясните пожалуйста, что не так?
Իսկ քթի ոսկրերի չափը:
Ես նմանատիպ տվյալներ ունեմ, քթի ոսկորների երկարությունը 1.4 մմ է, բայց դա բավարար չէ, նորմը 3 մմ է:
Ինձ ասացին, որ հորմոնները պետք է լինեն մոտավորապես հավասար, մեծ տարբերություն ունեմ: Ես ռիսկի ոլորտում եմ, երեխան կարող է լինել ներքեւի սինդրոմով, սահմանել է բիոպսիա Չորիոն գյուղի
Ողջույն, որպես ձեր երեխա: Վերլուծությունները վերաբերում են նույն բարձրացված անվճար բետա-ենթաբաժին HCG 218.20 IU / L / 4,914
Բարեւ Ձեզ, առաջին ցուցադրությունը ցույց տվեց ամեն ինչ նորմալ, բայց HCG 2.11 մայրը: Ինչ է դա նշանակում: Բժիշկը ինձ չի գաղտնազերծել:
Բարեւ! Օգնեք Decipher ցուցադրությունը 11-ի շաբաթվա ընթացքում էր, ցուցանիշներ, ktr61, css171ud \\ m, tvp 1.7 մմ, քթի ոսկոր 2.0 մմ
Կարդացեք վերը նշված հոդվածը, ամեն ինչ մանրամասն նկարագրված է, եւ ամեն ինչ պարզ է
Ողջույն, օգնեք, խնդրում ենք 1-ին զննել 13 շաբաթ +2 օրվա ընթացքում, ես 28 տարեկան եմ, երրորդ հղիություն, մայրական շիճուկի կենսաքիմիա
Անվճար բետա-Secantine HCG 96,17 IU / L / 2.987М
RPRP-A 11,690 IU / L / 2.337M
Բարեւ! Ես 25 տարեկան եմ, քաշը 56.3 կգ է: Խնդրում եմ, ասեք ինձ, արդյոք կա պաթոլոգիայի ռիսկ, 12-րդ ժամանակահատվածի 1 ցուցադրության հետեւյալ արդյունքներով., 5DN. Free Beta-Sub- ի հետեւորդ HCG 50.70 ME / L / 1.062 IU / L / 1.062 Ω
Վիճակը Հիմնական ռիսկը անհատական \u200b\u200bռիսկ է
Trisomy 21 1: 928 1: 7415
Trisomy 18 1: 2192<1:20000
Trisomy 13 1: 6896<1:20000
Ուլտրաձայն. CSS պտղի 169 UD \\ Min, CTR 57.0 MM TVP 2.00 մմ
Գնալ ոսկորը արտացոլվում է:
Նվիրոտ տորթի ամբողջականությունը. 0.88
Բարեւ! Օգնեք decipher ցուցադրություն, pzhl: Ես 27 տարեկան եմ, քաշ -56.1 կգ:
Ուլտրաձայնային տերմինը 12 շաբաթ 5 օր է: Համաձայն երեկոյան 12-րդ շաբաթ 1 օրվա:
hCGB 55.4 NG / ML 1.18
Papp-a 3860.3 MU / L 1.19
Down Syndrome 1: 14903 Սահման 1: 250
Էդվարդսի համախտանիշ 1: Սահման 1: 100
Syndrome Patau 1. Սահման 1: 100
Turner համախտանիշ 1: Սահման 1: 100
Լավ օր! Օգնեք տեղահանել ցուցադրումը: Ես 23 տարեկան եմ: Երկրորդ հղիությունը: Առաջինը գեղեցիկ է:
Mom արգանդի վզիկի ծալք - 0.92
Տարիքային ռիսկ - 1: 1006
Կենսաքիմիական ռիսկը T21 - 1: 798
Trisomy- ի համակցված ռիսկը. 4200
Trisomy 13/18 + NT - 1: 10000
Հղիության ժամկետը 12 շաբաթ եւ 1 օր
Բարեւ! Կարող եք ինձ խորհուրդ տալ: Ես 35 տարեկան եմ: Ժամկետը 13 շաբաթ: Ուլտրաձայնի արդյունք. KTR-78 մմ, չեխերեն, CSS-165UD / MIN., TVP-1,3 մմ, քթի ոսկորներ. 2.1 մմ: Գենետիկ զննում. Down համախտանիշ (ըստ կենսաքիմիայի) 1: 102 Բարձր ռիսկ: Սա հիմնված է արյան վրա:
Օգնեք վերծանել, եւ այդ ժամանակ իմ բժիշկը ոչինչ չի բացատրում, բայց պարզապես ուղարկում է AFP- ի եւ HCG- ի ընդունումը:
KTR-78, TVP-2.30 Rarr-A 1.65 եւ 1.76, անվճար HCG 3,18 եւ 3,62: 13.6 շաբաթվա ռիսկի հաշվարկով 1: 655) 100000 սինդրոմ (ըստ Astaria ծրագրի 1: 51337) Pataow համախտանիշ 1: 100000 (ըստ Astaria ծրագրի 1: 16013) Turner Syndrome 1: Triplondia 1: 100000
Օգնեք ինձ ապամոնտաժել 37 տարի ծննդաբերության 3: Screen ուցադրվում է 1 եռամսյակ 12 շաբաթ 4 օր: Գավաթներ 164, CTP 59.6, TVP 2-ը որոշվում է քթի ոսկորը, 398 երակային ծորան: HCG 13,90 կավիճ / 0.492 մ, ռար. 0.506MEL / 0.384 մ: Trisomy 21-1: 169, Trisomy 18-1: 404, Trisomy.
Բարեւ! Իմ անունը Նատալիա է, ես 39 տարեկան եմ: Օգնեք գաղտնագրվել ցուցադրումը 12 շաբաթ 3 օր: CZUD / MIN, CTR - 60 մմ, TVP - 1.1 մմ, HCG 50.28 IU / L 1,270 MOM, RARR - A 1,520 IU / L 0.452 MOM
Trisomy 21-1.86
Trisomy, 650.
Trisomy, 510.
Trisomy, 4137:
Trisomy, 8632.
Անկեղծորեն Սպասում եմ պատասխանին
Ասա ինձ, խնդրում եմ, 1 ցուցադրում 12,5 CGH ցուցանիշներ 44.8 IU / L 1,152 մայր
Rar-a 0.295 IU / L 0.227 մայրիկ: Ուզի TVP-1,8 մմ KTR-78 մմ
Օգնություն. 28 տարի:
12 շաբաթ 2 օր:
Որոշվում է քթի ոսկորը
Hgch 147,4 I / L համարժեք է 3.596M
Rarr-A 2.209 IU / L համարժեք է 0.861 մոր
Trisomy21 Հիմնական 1: 781 Անհատ 1: 1023
Trisomy18 Հիմնական 1: 1843 Անհատ<1:20000
Trisomy13 Հիմնական 1: 5799 Անհատ<1:20000
Բարեւ! Օգնեք ինձ հասկանալ 1 վերլուծություններ Եկավ իմ պատասխանները Ահա այսպիսի B-HGCH անվճար 13.2ng \\ ml եւ 1,8 մկգ \\ մլ
Իմ տարիքը 18 տարեկան է, ուլտրաձայնը կատարվել է 13 + 1 շաբաթով: BSSS-152
HTC-64,71ME / L / 1.447 MOM
Քթի ոսկր. Որոշված; հնարքի հոդի դոպլերոմետրիա. Regurgitation; երակային դոպլերտեթեր, 1,10
Trisomy 21 Հիմնական 1: 1131individual 1: 1358
Trisomy18 Հիմնական 1: 2847 Պաշտոնական 1: 10855
Trisomy13 Հիմնական 1: 8908 Անհատ<1:20000
Օգնեք, խնդրում ենք վերծանել առաջին ցուցադրության արդյունքները:
23 տարեկան G., Ուլտրաձայնը արեց 12 + 3 շաբաթվա ընթացքում:
Papp-a 1,150 մայր (5,162 IU / L);
fB-HCG 0.840 MOM (34.25 IU / L);
Trisomy 21 ... 1: 20219
Trisomy 18 ... .1: 48221
Օգնեք գաղտնագրմամբ: Առաջին ցուցադրման արդյունքները.
29 տարեկան, քաշը 60, 148 սմ բարձրությամբ
Հղիությունների քանակը, 3;
Հղիության ժամկետը (SAT) 12 շաբաթ. + 6 օր CTR- ի կողմից
CSS պտղի 169 UD. / Min
CHORION / PLACENTA. Բարձր է հետեւի պատին
Սարքավորումների ջրեր. Նորմալ քանակություն
Քթի ոսկոր. Որոշված
Loose Beta Subunit HCG 97.1 IU / L համարժեք է 3,095 մայրիկի
Rarr-A 1.273 համարժեք է 0.487-ին
Trisomy 21 Հիմնական ռիսկ 1: 673 Անհատական \u200b\u200bռիսկ 1: 142
Trisomy 18 հիմք: Ռիսկի 1: 1652 Indib.Risk 1: 20000
Trisomy 13 հիմքեր: Ռիսկի 1: 5179 Indib.Risk 1: 20000
Որքան լուրջ է ամեն ինչ: Գենետիկան անցավ ուլտրաձայնից 20 շաբաթվա ընթացքում ((((Ես շատ եմ անհանգստանում ... Ես ինձ ամենավատն եմ պատրաստում, քանի որ գենետիկաներն ասում են, որ նվազել է սինդրոմի բարձր ռիսկը ((((((((((((((
Լավ օր! Օգնեք հասկանալ 1-ին եռամսյակի ցուցադրման արդյունքը: CSS 166 UD / MIN, CRT 50.0 մմ, BPR 17.5 մմ, TVP 1.20 մմ, գլխի շրջան 68.2 մմ, նոր 58.3 մմ, որոշվում է հիփ երկարություն 6.1 մմ քթի ոսկորները: Հայտնաբերվել է 12 շաբաթվա ընթացքում (դաշտանի առաջին իսկ օրվանից): Ուզին դնում է 11 շաբաթ եւ 2 օր: HCG 5,606 Mω, rar - A 1.266M:
Խնդրում եմ ասա ինձ. 1 Screecening 12 շաբաթ հենց ուլտրաձայնը շատ լավ է
Hgch 35,60 կավիճ / 0,925 մ
Rar-a 0,500 կավիճ / 0.259 մ
39 տարեկան: Առնչեց գենետիկայի խորհուրդը, նրանք ոչինչ չեն ասում, որպեսզի ուղարկվեն անթույլատրելի ախտորոշում: Ես չէի հավատում, որ դա արեց մեկ այլ կլինիկայում. 12 + 6 տերմինը եւ իրական 13 + 1-ը
Հգխ. 33.6NG / ML / 0.35 մայրիկ
Papp-A 1,15mlu / ML / 0.80 MOM
Օձիքի հաստությունը 1,5 մմ
Կենսաքիմիական ռիսկ + NT 1: 351
Տարիքային ռիսկ 1:88:
Trisomy 13/18 + NT 1: 1894
Այժմ դուք կարող եք կատարել ոչ ինվազիվ նախածննդյան թեստ: Ինչպես ես?
Բարի երեկո! Խնդրում եմ, պատմեք ինձ վերլուծությունը Papp-A 0.18 Mω եւ HCG 1,2M: Գրված է, որ papp-a- ի կոնցենտրացիան: Զգալիորեն կրճատվել է: Ուլտրաձայնը 10 շաբաթ էր) ուժ չկա: Բայց վերլուծությունը վախեցնում է ինձ: Ինչպես լինել նման իրավիճակում:
Ինչ հասցե է անում ուլտրաձայնը:
Բարի երեկո! Խնդրում եմ, խնդրում եմ, վերլուծեք 1trixer 12MM.2D, TRTR 58 մմ, հաստ: IU / L / 0,124M, սիրտ: Սահմանում 160-ը: Ռիսկ - 1: 882
Trisomy 18 հիմք: Ռիսկ - 1: 317, ind. Ռիսկ 1:30
Trisomy 13 հիմք: Ռիսկի 1: 998 Ind. Ռիսկ 1: 107
Omfocele- ը թուլանում է: Ասա ինձ, թե ինչպես հասկանալ ամեն ինչ, բացատրել այս բոլոր ցուցանիշներն ու ռիսկերը:
Ռիսկը գրված է ցածր .. Ինչ է նշանակում ամեն ինչ:
Գտել եք ofsaSy- ն:
Տարօրինակ արդյունքներ: Արագ փոխեք մեկ այլ վայրում: Դուք Մոսկվայում եք:
Բարեւ! Ես 43 տարեկան եմ, հղիություն 9, դուստր -22 տարի, բժշկական խմբի հղիության մնացած մասը, նրանցից մեկը սառեցված է: Այրումը `նոյեմբերի 10.10.16.
Ուլտրաձայնը (ցուցադրումը) տեղադրվում է արգանդի զարգացման համար, A AFS Class U 2A- ի զարգացման անոմալիան: Արգանդի միջնապատերը հղիության մասին իմացել են 12 շաբաթվա ընթացքում: Փարաբորոնային կիստը ձախ կողմում, ձախ խողովակը եւ Բժիշկի խոսքերից ձվերը արդեն անցել են տարիքային փոփոխություններ եւ չեն գործում: Եկամուտը տեւում է 1 օր, 8-ի համար `8-ը տարիներ (մոտավորապես): Զգուշացման բոլոր բժիշկները 100% անպտղություն են, բայց այդպես, ես չգիտեմ, թե ինչ է ... Հրատապություն, 12 շաբաթ: CSS158 Min, Rhythmic, TVP 2,1-Norm, քթի ոսկորները գտնվում են 2.6 մմ, վերեւում: Ծնոտ 7,7 մմ, IV փորոքող 2,0 մմ, հակադարձը գրանցված չէ, PI-0.77: BPR-16.1 մմ, առանձնահատկությունները չեն հայտնաբերվում:
Կենսաքիմիա նույն օրը. FB-HCG-60.2 NG / ML 1.46M, Papp-A-4.44 1.42M
Biochem.Risk + NT 1: 225 Կտրված շեմից վերեւ, կրկնակի փորձարկում 1: 165-ից վերեւ, դարաշրջանի ռիսկերը 1:32 վերեւում, Trisomy 13/18 + NT<1:10000ниже порога отсечки.Скрининг от "ИНВИТРО".
7.12.2016 Կանանց խորհրդատվության մեջ ես ցույց տվեցի ուլտրաձայնը, նրանք ասացին, որ ախտորոշիչ (վճարովի) կենտրոնների կենսաքիմիան հաշվի չի առնում, արդյունքները միայն մասնագետներից են, որոնք իրականացվում են (հասկանալի քաղաքային) Արյունը կրկին, լանչի ժամանակ ոչ մի արդյունք չկա Tuchek- ին եւ այլն: Սա արդյունք չէ, տերմինը գնում է «պայթել»: Հաստատաբար եւ այդ պատճառով ես նույնպես հասկանում եմ Զարգացման անոմալիաներ: Ես խելագարվում եմ ... Ես երախտապարտ կլինեմ պատասխանի համար:
Դուք բարձր ռիսկ ունեք բացառապես տարիքից: Բայց սա չի նշանակում, որ մասնավորապես դուք ռիսկ ունեք, բայց պարզապես տարիքային խմբում: Կարծում եմ, հաշվի առնելով ձեր պատմությունը. Այս հղիությունը Աստծո պարգեւն է: Պահպանեք այն, եւ դուք երջանիկ կլինեք: Ինչպես հիմա:
Լավ օր! Օգնեք տեսակավորել ցուցադրման արդյունքները: Ուլտրաձայնը լավ է: Հղիություն 13 շաբաթ
Մարկերներ. Մոնտաժ. միավոր: Cor.mom
hCGB. 11.1 NH / ML: 0.34:
Papp-a. 1870.0 MU / L. 0.70
Խնդրում ենք օգնել ընդլայնել CTR 60.0 MM.SHSS 150.0, ud.bpr 22,0 մմ.պուպովինա 3 անոթներ: Trisomy 21: Ռիսկի 1: 112 Ind. Ռիսկի 1 //: 40, Trisomy 18 հիմք: Ռիսկ 1: 268, ind. Ռիսկ 1: 16865
Ողջույն, օգնեք ապակոդավորել 1 ցուցադրություն 12 շաբաթ 6 օր.
Օգնեք խնդրում ենք ապակինել
Berth HGG անվճար (IOM) 11.14 շաբաթ (1,13)
Հաշվարկեք Trisomy 13/18 (ներառյալ NT) ռիսկը 1: 10,000, ինչը ցածր ռիսկի արժեք է:
Mom արգանդի վզիկի ծալք (1.72)
Տարիքային ռիսկ (1: 1014)
Կենսաքիմիական ռիսկը T21 (1: 7157)
Համակցված ռիսկը Trisomy 21-ում (1: 1992)
Բարի երեկո, ցուցադրությունը կազմել է 13.3 շաբաթ: Մոնոխորային մոնոամնոտիկ երկվորյակներ: Ուլտրաձայնով, մեկ երեխա 13.3 շաբաթ է: Վեսեր 12,6 շաբաթ: CRT- ն առաջին 72 մմ-ում, 64 մմ, 2 մմ հեռուստացույցով, երկրորդ 1.9 քթի ոսկրերի երկարությամբ `առաջին 2.4 մմ-ում: Երկրորդը` 1,8 մմ: Կողմնակի փորաջրեր կողային փորոտիքներ առաջին երեխայի համար առանց առանձնահատկությունների, երկրորդը պարզ չէ: Ուղարկվել է վերահսկողության 14 օր հետո: Ասա ինձ, ինչ են նշանակում այս արդյունքները, ընդունելությունը շուտով չի բացատրում որեւէ բան:
Խնդրում եմ, պատմեք ինձ բոլոր ցուցանիշների առաջին ցուցադրությունը, բացառությամբ Rarr-a Down- ի, ասեք, խուճապի մատնել:
Ելենա, նման խնդիր եւ մեզ: Քեզ համար ինչ-որ բան պարզվեց:
Լավ օր. Օգնեք վերծանել առաջին ցուցադրությունը:
Երկրորդ հղիությունը, ես 30 տարեկան եմ: Ուզիի ցուցադրությունն արեց 12 շաբաթ 1 օրվա ընթացքում
Հիպի երկարությունը `8,7 մմ
Քթի ոսկոր. Որոշված
Օձի տարածքի հաստությունը 1,8 մմ է
Քթի ոսկորի երկարությունը 2.2 մմ
Երկրաշարժի մեջ արյունահոսությունը չի կոտրվում PI - 1.2
HCG: 70,12 IU / L / 1,706 MOM
Papp-A: 1,613 IU / L / 0,439
Trisomy 21 Հիմնական ռիսկ 1: 637, անհատական \u200b\u200bռիսկ 1: 1185
Trisomy 18 Հիմնական ռիսկ 1: 1549, անհատական \u200b\u200bռիսկ 1: 30986
Trisomy 13 Հիմնական ռիսկ 1: 4862, անհատական \u200b\u200bռիսկ 1: 24111
Papp-a. Նվազեցված, արժե խուճապի մատնել:
Լավ օր. Օգնեք վերծանել առաջին ցուցադրման արդյունքները:
Հղիության ժամկետը 12 շաբաթ 6 օր
CSS պտղի 154ood / րոպե
Որոշվում են քթի ոսկորները
Չամրացված բետա -sube hcg 3,29-րդ / լ / 0.086
Rarr-a 0.454 մ / լ / 0,129 մայրիկ
Վերադառնալ 30 տարի
Հիմնական ռիսկ 1: 648
Ինդ Ռիսկի 1: 12966
Հիմնական ռիսկ 1: 1592
Անհատ: Ռիսկի 1:89
Հիմնական ռիսկ 1: 4991
Անհատ: Ռիսկ 1: 1454
Բարեւ, ես 23 տարեկան եմ, 63,13 հղիությունը, Screen ուցադրումը անցավ 12-րդ եւ 6 շաբաթ, ապակաչափ, խնդրում եմ գտնել տեղը: CTT-65,0.VP-1.20.hg-42.90 ( Papp-A-141 (համարժեք է 0,428 մ) .Թեմիքս 21-1: 040 (հիմնական), 1: 1568 (անհատ) բ) եւ 1: 45899 (ներ) ը: Շատ շնորհակալ եմ:
Ես 33 տարեկան եմ, քաշը 48 կգ է, 1-ին հղիություն, 1 պտուղ, 5 շաբաթ սահելով գրիպը:
Ուլտրաձայն (12 շաբաթ 0 օր) - CRT 57 մմ, TVP 1.1 մմ, քթի ոսկորի պատկերացում 1.9/9 մմ: Ռիսկի ուլտրաձայնի վրա 1: 3090
Արյուն (12 շաբաթ եւ 6 օր) - HCG 143 NG / ML, Rar-A 7.64 MIU / ML: Ինչ է արյան ռիսկը:
Արդյոք առիթ կա անհանգստանալու պատճառով հիվանդության պատճառով վաղաժամկետ ժամկետում:
Բարի երեկո! Օգնեք պարզել: 1 ցուցադրություն, որը պատրաստված է 12 շաբաթվա ընթացքում: Եվ 5 օր, ուլտրաձայնից հետո նրանք 30 շաբաթ տեւեցին, մենք վերցնում ենք 13 շաբաթ:
CSS պտղի 158ood / րոպե
Քթի ոսկորներ 2.2 մմ (նրանք ասացին նորմայից ցածր, նորմը `2.3 մմ), անմիջապես ուղարկվել է արյուն նվիրելու համար:
Արդյունքներ. BCHCH 30,94 մ / լ 0,745 մայր, ռար, 12,410 մ / լ 2,294 մ
Trisomy 21 հիմքերը. 1: 632 ինդում. 1: 387
Trisomy 18 հիմքեր. 1: 1574 Հոսթ. 1: 1752
Trisomy 13 հիմք: 1: 4931 Indium: 1: 20000. Լավ, խնդրում եմ:
Բարեւ! Օգնեք, խնդրում ենք գործ ունենալ ցուցադրության վերլուծություններ 1 եռամսյակի միջոցով:
CRT. 68 մմ 13 շաբաթ
Մարկեր Մակերես Միավոր: Corr.mom
hCGB. 152.8. NG / ML: 4,46:
Papp-a. 446.0: MU / L. 0.13.
Բարեւ. Ես 39 տարեկան եմ: 17 տարվա որդի կա: Ամուսինը 29 տարեկան է: 11 շաբաթ եւ 1 օր ժամանակահատվածով ցուցադրվեց 1 եռամսյակի ցուցադրություն:
HGCH 22,60 ME / L 0,472 MOM
Rarr-A 1,060 IU / L 0.629 MOM
Trisomy 21 Հիմնական ռիսկ 1:84; Անհատական \u200b\u200bռիսկ 1: 1675
Trisomy 18 Հիմնական ռիսկ 1: 188; Անհատական \u200b\u200bռիսկ 1: 3767
Trisomy 13 Հիմնական ռիսկ 1: 595; Անհատական \u200b\u200bռիսկ 1: 11898
Ուղարկվել է գենետիկա: Գենետիկան պնդում է ինվազիվ փորձաքննություն: Օգնեք ինձ հասկանալ:
Ասա ինձ, խնդրում եմ իմ վերլուծության նորմում:
Rar-a 1 5.40 MIU / ML
β-xg (անվճար β-hcg) 21.18
β-xg (անվճար β-hcg) (MOM) 0.59
Լարված քաշը 57 կգ 29 տարի
Ողջույն, օգնիր ինձ պարզել: 38 երկրորդ հղիության չեխական մրգեր 154ood / min.ktr 75,0 մմ: TVP 2.10 մմ: Որոշվում է քթի արժեքը: Loose Beta Subunit HCHG 21.70 IU / L / 0.673M: Rar-P: 13,190 IU / L / 2.648M: Trisomy21: Հիմնական ռիսկ 1: 126: Անհատ 1: 2524: Trisomy18 Հիմնական ռիսկ 1: 324.indivivure 1: 6483 Trisomy 13 Հիմնական ռիսկ 1: 1012: անհատ<1:20000
Ինչպես որոշել վերլուծությունների նորմալությունը:
CHSS Fetal 158 UD / MIN. Ժամկետը 13 շաբաթ եւ 4 օր
Ես 37 տարեկան եմ, առաջին հղիությունը, երկար սպասված ցուցադրումը. CTR 75.0; TVP1.40; BPD 22.9; Og 87.0 ուլտրաձայնային, առանց պաթոլոգիաների, բայց արյուն. HGCh 1,397 Mω; Rarr-A 0, 244m: Նրանք բարձր ռիսկի են ենթարկում Trisomy 21- 1:41: Ուղարկվել է ոչ ինվազիվ նախածննդյան ԴՆԹ փորձարկման: Հարց այս թեստը հաստատ ցույց կտա կամ այլ թեստեր կունենա: Պունկցիան ինձ չի ցուցադրվում ժառանգական թրոմբիլյայից ի վեր: (Kolya Fractional)
Բարեւ! Օգնեք ապամոնտաժմանը. 3 հղիություն: 30 տարի
Ուլտրաձայնային 1 եռամսյակ 16.05.2017 (գնահատված ժամանակահատվածը BER. 10 շաբաթ 4 օր)
fetometry: CRT 48 մմ: Embryo Dimensions \u003d 11 շաբաթ: 5 օր
Քթի ոսկոր 2.2 մմ:
Գեների ցուցադրում. 05/17/2017 թվագրված (նրանք հավատում էին ուլտրաձայնին 11 շաբաթ: 5 օր)
rar - a \u003d 0,53 մայր: HGCH-3,12
Dauna սինդրոմի հիվանդություն
Տարիքային ռիսկ 1: 810 .............. Համեղ ռիսկ 1: 184 - Բարձր ռիսկ
Dauna համախտանիշի հիվանդությունը միայն կենսաքիմիայի միջոցով
Տարիքային ռիսկ 1: 810 ................ Համեղ ռիսկ 1:28 - Բարձր ռիսկ
Ցածր ռիսկով մնացած ցուցանիշները:
Հարց ... Որ շաբաթն է տեւում հաշվարկը: 10 եւ 12 շաբաթվա ընթացքում, այնուհետեւ վերլուծությունները նորմալ կլինեն, եթե 11 շաբաթվա ընթացքում այո ռիսկերը բարձրացան HCG ...
Թարգմանվել է մեկ այլ միավորի (NG / ML) ... Median- ի օգնությամբ
Հաշվարկը վերցնելու շաբաթը: Եթե \u200b\u200bվերջին Menstr- ի 1 օր: 03.03.2017 թ
Լավ օր. Օգնեք տեսակավորել ցուցադրման արդյունքները:
12 շաբաթ 5 օր արյան ուլտրաձայնային եւ վերլուծություն իրականացնելը
Պտղի սրտի բաբախում. Որոշված, սրտի բաճկոն 166 UD / Min. PI: 0,91
Օձիքի հաստությունը `1.6 մմ
Գնալ ոսկորը արտացոլված է. 2.1 մմ
Ամուր ոսկորներ. B / O
Ուղեղի կոնստրուկցիաներ. M-Echo: B / O
Front որովայնի պատը. B / O
Անոթային plexus: B / O
IV փորոքը. Չորս պալատի սրտի կտրում. B / O
Bubble: B / O
Վերին եւ ստորին վերջույթներ. B / O
Դեղին պայուսակ. Պատկերացված չէ
Ամնիոն. Հատկություններ. B / O
Գյուղականության ներկայիս տեղայնացում Horion. Արգանդի հետեւի պատը, հաստությունը 13 մմ
Օրիոնի կառուցվածքը. B / O
Արգանդի պատի նահանգներ. B / O
Ձվարաններ. Ձեւի տակ գտնվող դեղին մարմնում 23 մմ
Եզրակացություն. Առաջադիմական հղիության UZ- նշաններ, 13 շաբաթ
Արյան վերլուծության տվյալներ.
Prisca i Test Test
Հղիության սպիտակուցի հետ կապված (Rar-A). 0,95 մմ / մլ
Անվճար B-Subunit 26,40 գ / մլ
Ողջույն. Հասցե գործարքի համար: Clementy 14 շաբաթ: մատակարարվում է բետա - ենթաբաժին 18.50 IU / L 0.568 Mω: Rar - 0,667 մ / լ 0,193: Trisomy 21 1: 471 եւ Trisomy 18 1: 122. Ինչ կասի գենետիկ:
Լավ օր! Հարցնում եմ ձեր խորհրդակցությունը:
2 հղիություն, 13 շաբաթ: եւ 3 օր: 40 տարի: Քաշը 70.4. Ուլտրաձայնային եւ արյան վրա.
CRT 72 մմ, BPR 22 մմ, LZ 29 մմ, OG 82 մմ, 21 մմ հովացուցիչ, Femory Lamption 11 մմ: CSS 158:
TVP 2.1 մմ: Քթի ոսկորները պատկերված են, 2.6 մմ:
Չորիիոնի հաստությունը 19 մմ, արգանդի հետեւի պատին: Արգանդի հետեւի պատին, 47 մմ տրամագծով միջաստիճան-ենթաբաշխիչ միկրոքը կողպված է: Հիպերոնեսի Myometrium արգանդի առջեւի պատին:
Անվճար բետա subunit hcg 23.30 IU / L / 0.658 մայրիկ:
Rar-A 2,170 IU / L / 0.616 մայրիկ:
Հիմնական ռիսկ `Trisomy: 69: Trisomy: 174. Trisomy: 545.
Անհատ: Trisomy ռիսկ, 827: Trisomy: 3486. Trisomy: 2476.
34 տարի: Չորրորդ հղիությունը: 1- Քեսարյան: 2 - վիժում: 3 - սառեցված: Եվ ահա 4-րդը. Screen ուցադրվում է 1 եռամսյակ x 18 Risk 1:67, ըստ x 135 ռիսկի 1: 136: Խուճապալի հիստերիա !! Գինեկոլոգը ուղարկվել է գենետիկայի, բայց անմիջապես նախազգուշացրել է, որ նախատեսված է պունկցիայի եւ, ամենայն հավանականությամբ, հղիության ընդհատումով: Դիետան դիտում էր վերլուծության վերլուծությունից միայն մեկ օրը, այնուհետեւ ոչ թե ըստ բժշկի առաջարկության, այլ ինքն իրեն: Բժիշկը չի նախազգուշացրել որեւէ բանի մասին, բացառությամբ դատարկ ստամոքսի առաքման (բայց սա եւ հիմարը պարզ է)), ովքեր ունեցել են այդպիսի կամ նման ցուցանիշներ: Որն է արդյունքը:
Ողջույն, ով կարող է օգնել վերծանել առաջին եռամսյակի ցուցադրման արդյունքները:
30 տարի, Քաշը 67 կգ, 2 հղիություն
Ուլտրաձայն - 11 շաբաթ 5 օր. KTR 50 մմ, TVP 2.7 մմ, սրտի բաճկոն 185 UD \\ Min
Արյուն - 12 շաբաթ 0 օր. FB-HCG 59.8 NG / ML (1.45 Vertex), Papp-A 4 MLU / ML (1.86 Surver):
Biohim.risk + NT 1: 386 (ներքեւում: Cutch)
Կրկնակի թեստ 1: 4893 (ծակոտու ներքեւում: Cutch)
Տարիքային ռիսկ 1: 576
Trisrumia 18 + NT Menesh 1: 10,000 (ծակոտի տակ: կտրեք)
Ողջույն, խնդրում եմ ասեք ինձ: Ինձ պատրաստեցին ցուցադրում 1 եռամսյակ: 12 շաբաթ: Ամմունո-ֆերմենտի վերլուծություն: Արյան հղիության հետ կապված սպիտակուցի մակարդակի ուսումնասիրություն 6.563 MLU / ML 2.47MOM: Եվ երգչախմբային գոնադոտրոպինի մակարդակի ուսումնասիրությունը 49.14 LU / ML 1.42MOM արյան մեջ: Օտորաբանը ուղարկվել է գերակատարմանը: Ասա ինձ, թե դա ինչ է նշանակում: Եվ ինչ է դա սպառնում այնտեղ վերլուծությունների վրա:
Ավելացնել մեկնաբանություններ Չեղարկել պատասխանել
Գիտեք ցրտի եւ գրիպի մասին
© 2013 Առողջություն ABC // Պատվերով համաձայնագիր // Անհատական \u200b\u200bտվյալների քաղաքականություն // Կայքի քարտեզ Տեղում գտնվելու մասին տեղեկատվությունը նախատեսված է ծանոթության համար եւ չի կոչում անկախ բուժում: Ախտորոշում հաստատելու եւ բուժման համար առաջարկություններ ստանալը պահանջում է որակավորված բժշկի խորհրդատվություն:




