Daugelis moterų nežino apie tokį tyrimą kaip Dopleris iki trečiojo trimestro pradžios, o nuo to momento nėščiosioms skirtas Dopleris tampa visiškai įprasta procedūra.
Dopleriu - Tai yra vienas iš ultragarso diagnostikos metodų, leidžiantis įvertinti kraujo tekėjimo intensyvumą įvairiuose induose, pavyzdžiui, gimdos ir virkštelės kraujagyslėse. Jis informatyviausias po 30 savaičių, tačiau esant nukrypimams nėštumo metu (pavyzdžiui, kai vaisius atsilieka vystantis), ultragarso doplerį galima skirti anksčiau - pradedant nuo 20 savaičių.
Doplerio indikacijos
Pakankama placentos kraujotaka užtikrina normalią nėštumo eigą. Pažeidus kraujotaką, gali vėluoti vaisiaus intrauterinis vystymasis (IGRP), todėl pagrindinė doplerometrijos paskyrimo nėštumo metu priežastis yra būtent kūno dydžio ir (arba) kūdikio organų neatitikimas normoms.
Nebūtina, kad sutrikus kraujotakai vaikas atsiliktų nuo vystymosi, tiesiog labai padidėja nepalankios nėštumo eigos rizika. Na, priešingai, jei yra įtarimas dėl vaisiaus atsilikimo, tačiau kraujotaka nėra sutrikusi, tai daugeliu atvejų tai rodo moterį, nešiojančią mažą, bet sveiką vaiką.
Be to, doplerometrija yra nustatyta:
- priešlaikinis placentos brendimas;
- stiprus vandens ar polihidramnio trūkumas;
- virkštelės anomalijos;
- rh konfliktas;
- gestozė (vėlyva toksikozė, komplikuota vėmimo, stipraus patinimo ir padidėjusio nėščios moters spaudimo);
- jei būsima mama serga inkstų liga, hipertenzija, cukriniu diabetu;
- įtariama chromosomų patologija;
- ne imuninis vaisiaus lašelis;
- nevienodas kūdikių vystymasis daugiavaisio nėštumo metu (kai jų kūno svoris skiriasi daugiau nei 10%).
Jei vaisius turi širdies problemų, kartu su CTG atliekamas vadinamasis doplerio echokardiografija.
Esant fetoplacentiniam nepakankamumui, Dopleris sistemingai atliekamas kas 2–3 savaites.
Be to, išsivysčius komplikacijoms ankstesnio vaisiaus nešiojimo metu, vėlesnio nėštumo metu gali būti paskirtas Doplerio ultragarsinis tyrimas.
Pasirengimas tyrimui ir kaip jis atliekamas
Doplerio tyrimas nėščioms moterims atliekamas pagal indikacijas, ir tai nėra privalomas tyrimas esant įprastai nėštumo eigai. Bet priešgimdyminėse klinikose visoms moterims be išimties 30-34 savaites vis dažniau atliekamas Doplerio ultragarsinis tyrimas, vertinant vaisiaus būklę.
Ši procedūra yra neskausminga ir nekenksminga tiek motinai, tiek vaisiui. Doplerio analizės principas yra toks pat, kaip ir įprastinio ultragarsinio tyrimo metu nėštumo metu: pilve naudojamas specialus Doplerio jutiklis, kuriame yra kiekvienas modernus ultragarso prietaisas. Todėl tokio tipo tyrimams nereikia specialaus pasiruošimo.
Dopleriu - tai vizualus kraujotakos įvertinimas (kai ultragarso prietaisu iš monitoriaus ekrano stebimas spalvotas ir grafinis kraujo tekėjimo greičių kreivių atvaizdavimas)
Doplerio ultragarsas - tai ta pati doplerometrija, tik papildomai rodmenys įrašomi į juostą, kad būtų galima stebėti kraujo tekėjimo pokyčius (pagerėjimą / pablogėjimą) po gydymo.
Doplerometrijos rodiklių dekodavimas
Gimdos arterijos (a. Uterina dextra - dešinė ir a. Uterina sinistra - kairiosios gimdos arterijos, atitinkamai). Uzistas turi nustatyti kraujo tekėjimo pobūdį tiek kairėje, tiek dešinėje gimdos arterijoje, nes sergant gestoze jis gali būti sutrikdytas tik vienoje arterijoje. Taigi, vertinant tik vienos arterijos kraujotaką, galima padaryti klaidingą išvadą, kuri neigiamai paveiks kūdikio ir būsimos motinos sveikatą.
Yra tokia mokslinė teorija, kad jei kraujotaka sutrinka tik vienoje (daugiausia dešinėje) gimdos arterijoje, moteris turi didelę vėlyvos toksikozės (gestozės) išsivystymo riziką su visomis neigiamomis pasekmėmis.
Esant preeklampsijai, iš pradžių sutrinka kraujotaka gimdos arterijoje, o situacijai pablogėjus, kraujotaka blogėja ir bambos arterijose. Todėl, jei sutrinka kraujotaka gimdos arterijose, būtina periodiškai dar kartą atlikti doplerį, kad būtų galima kontroliuoti situaciją.
Norint įvertinti kraujo tekėjimą gimdos arterijose, apskaičiuojamas atsparumo indeksas (IR arba RI).

Nėštumo sukelta hipertenzija dažnai išsivysto dėl sutrikusios gimdos kraujotakos. Būsimos motinos kūnas savarankiškai padidina kraujospūdį, kad sustiprintų kraujo tekėjimą į tarpinę erdvę. Taigi mamytė, pati to nesuprasdama, padeda kūdikiui. Taigi būtina pagerinti kraujotaką ir hipertenzija savaime išnyks.
Kraujo srauto pažeidimas gimdos arterijose yra tada, kai IR, PI ar LMS vertė yra didesnė nei įprasta.
Gimdos arterijų pulsacijos indeksas (PI) turėtų būti šių ribų.

Dešinės ir kairės gimdos arterijos indikatoriai gali šiek tiek skirtis. Jei abu rodikliai yra normos ribose, toks vaizdas nėra laikomas neigiamu reiškiniu.
Kraujo tekėjimo rodiklių nukrypimas nuo normos dviejose gimdos arterijose vienu metu rodo uteroplacentinės kraujotakos pažeidimą. Ši situacija reikalauja specialaus gydymo - daugiau judėti (reguliariai lankyti nėščiųjų maudynes ar gimnastiką).
Kraujo tekėjimo pažeidimas tik vienoje gimdos arterijoje rodo uteroplacentinės kraujotakos asimetriją. Jei nėštumas vyksta normaliai ir kūdikis vystosi pagal terminą, placenta atlieka savo funkcijas.
Turėtumėte žinoti, kad 18–21 savaitę gali laikinai sutrikdyti gimdos arterijų kraujotaką. Šis reiškinys paaiškinamas tuo, kad adaptacinis fiziologinis citotrofoblastų invazijos procesas dar nėra galutinai užbaigtas. Todėl nustačius gimdos arterijų anomalijas, pakartotinis Doplerio ultragarsas turėtų būti atliekamas per 2–3 savaites, t. stebėti kraujotaką dinamikoje.
Sistolės ir diastolinis santykis (SDR) gimdos arterijose turėtų būti:

Virkštelės arterijos (a. Umbilicalis). Norint gauti tikrus rezultatus, tyrimas turėtų būti atliekamas tik tada, kai kūdikis yra ramybės būsenoje, ir tik tada, kai jo širdies ritmas yra 120–160 dūžių per minutę. Iš tiesų, fiziologiškai taip nustatyta, kad, padidėjus širdies ritmui, virkštelės arterijoje sumažėja IR, ir atvirkščiai, sumažėjus širdies ritmui, padidėja IR.
Kraujo tekėjimą bambos arterijose reikia atlikti nėščiai moteriai gulint ant nugaros! Virkštelės kraujo tekėjimo sutrikimų sunkumo vertinimas negali būti objektyvus, kai būsima motina yra „kairėje pusėje“.
Virkštelė turi turėti dvi arterijas ir vieną veną. Jei yra anomalija (vienintelė virkštelės arterija), vaisiui gali trūkti deguonies ir maistinių medžiagų, todėl jis atsilieka nuo masės ir augimo. Bet būna, kad vaisius prisitaiko prie tokio egzistavimo ir nepatiria būtinų medžiagų trūkumo. Tokie kūdikiai gimsta su mažu svoriu, tačiau absoliučiai gyvybingi. Todėl, jei yra viena virkštelės arterija, o kraujotaka joje nėra sutrikusi, nerimauti nėra pagrindo. Bet jei sutrinka vienos arterijos kraujotaka, reikia atlikti stacionarinį gydymą, siekiant pagerinti kraujotaką ir, jei reikia, ankstyvą gimdymą (jei vaisius labai atsiliks nuo vystymosi).
Dažniausiai vertinant kraujo tekėjimo pobūdį virkštelės arterijose, yra atsparumo indeksas. Indikatoriai abiejose virkštelės arterijose turėtų būti praktiškai vienodi.
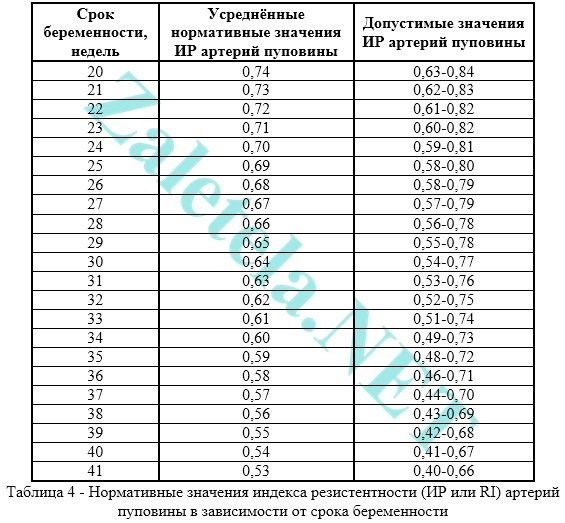
Kraujo tekėjimo virkštelėje pažeidimas yra tada, kai IR, PI ar LMS vertė bambos arterijose yra didesnė nei įprasta.
Virkštinės arterijos pulsacijos indeksas (PI arba PI) turi atitikti šiuos standartus:

Nulinės ir atvirkštinės diastolinės kraujotakos vertės registravimas yra patologinis. Tai reiškia, kad vaisiaus būklė yra kritinė.
Nuo pastovių atvirkštinių verčių atsiradimo iki vaisiaus mirties liko tik 2–3 dienos, todėl, norint išgelbėti kūdikio gyvybę, per trumpiausią įmanomą laiką būtina atlikti cezario pjūvį. Tai įmanoma tik nuo 28-osios savaitės, kai kūdikis yra gyvybingas.
Sistolės-diastolinis santykis (SDR) virkštelės arterijose:

Jei virkštelės kraujotaka sutrinka, paprastai stebimas ir vaisiaus augimo sulėtėjimas. Jei dabar vystymasis nevėluoja ir sutrinka kraujo tekėjimas virkštelėje, tai negydant vaisius gali atsilikti.
Vidurinė vaisiaus smegenų arterija (a. Cerebri media). Kai vaisius kenčia, pI, LMS ir greičio padidėjimas CMA.

Didžiausias greitis (taip pat žinomas kaip V max) vaisiaus vidurinėje smegenų arterijoje:

Vidurinės smegenų arterijos sistolės-diastolinis santykis (SDR):

Vaisiaus aorta. Jis palieka kairįjį širdies skilvelį, eina išilgai stuburo ir baigiasi pilvo apačioje, kur aorta yra padalinta į dvi klubines arterijas, kurios aprūpina krauju žmogaus kojas.
Aortos kraujotakos anomalijas galima nustatyti tik po 22–24 nėštumo savaičių.
Kraujo tekėjimo pažeidimas yra iR, PI ir LMS reikšmių padidėjimas... Laikoma kritine (kalbant apie vaisiaus mirtį) labai mažų verčių registravimas iki visiško jų išnykimo.

Aortos pokyčiai apibūdina intrauterinės vaisiaus hipoksijos sunkumą.


Vaisiaus aortos sistolės-diastolinis santykis (SDR):

Veninis latakas (VP). Jis tiriamas atliekant išplėstinį Doplerio kraujotakos vertinimą.
Tyrimo metu būtina nepaisyti į žagsulį panašių vaiko kvėpavimo judesių ir aktyvaus judėjimo epizodų.
Indeksai nenaudojami veniniam latakui įvertinti.
Vaisiaus patologinės būklės diagnostinis kriterijus yra buvimas neigiamos arba nulinės kraujo tėkmės vertės prieširdžių susitraukimo fazėje. Nulinės arba grįžtamosios vertės registruojamos su vaisiaus nepakankama mityba, įgimtais dešinės širdies apsigimimais, ne imunine vaisiaus lašele.
Net esant kritinei kraujotakai virkštelės arterijose, tačiau esant prieširdžių susitraukimo fazei išsaugojus kraujotaką venų latakuose, nėštumą galima prailginti iki optimalaus gimdymo laiko.
Kraujo tekėjimo sutrikimų ir jų gydymo aprašymas
1 laipsnis
1 laipsnis - kraujotakos pažeidimas gimdos arterijose, o virkštelėje kraujotaka išlieka normali.
Šis kraujotakos sutrikimo laipsnis nėra pavojingas vaisiui.
Medicininis tokios būklės gydymas yra neveiksmingas. Gydytojai vis dar skiria Actovegin ir Curantil terapiją. Retkarčiais nesimatykite!
Tiesą sakant, jei sutrinka gimdos arterijų kraujotaka, patartina paprasčiausiai dažniau vaikščioti gryname ore (giliai kvėpuoti) + tinkamai maitintis + daugiau judėti (vaikščiojimas, specialūs nėščiųjų pratimai, rytinė mankšta, joga, plaukimas). Ir nesėdėkite valandų valandas prie kompiuterio! Tai visas gydymas.
1 B laipsnis - kraujotakos pažeidimas virkštelės arterijose ir gimdos arterijose hemodinamika yra normali.
Kad būtų sutrikusi kraujotaka, reikia vartoti kraują skystinančius vaistus, kad būtų išvengta vystymosi vėlavimo ir vaisiaus hipoksijos.
Šiuo atveju skiriamas gydymas kraujotakai pagerinti (vaistas „Placenta compositum“, „Curantil“ ar „Trental“). Actovegin skiriamas kaip antihipoksantas, kuris pagerina vaisiaus aprūpinimą deguonimi.
Taip pat skiriamas kraujo tyrimas koaguliacijai (koagulograma). Padidėjus kraujo krešėjimui, būtina vartoti stipresnius kraują skystinančius vaistus nei „Curantil“ (pavyzdžiui, hepariną ar vaistą, kuriame yra acetilsalicilo rūgšties).
I pažeidimo laipsnis neveda prie vaisiaus mirties. Atliekamas sistemingas kraujo tėkmės pobūdžio stebėjimas (kas 2 savaites) „pliuso“ vaisiaus KTG kontrolė (po 28 nėštumo savaičių). Be to, būtinai stebėkite nėščiosios kraujospūdį.
2 laipsnis - tuo pačiu metu sutrinka kraujo tekėjimas gimdos arterijose ir virkštelėje, kuris nepasiekia kritinių verčių (kai kraujo tekėjimas išsaugomas veniniame latake).
Esant tokiai būklei, gydymas ligoninėje yra privalomas, kai visą parą teikiama vaisiaus būklės stebėsena. Taip pat būtina stebėti kraujo tekėjimo būseną, kas 2 dienas atliekant Doplerį + KTG.
Esant II laipsniui, hemodinaminiai sutrikimai yra reti, tačiau galima pastebėti intrauterinį mirtingumą.
3 klasė - kritiniai virkštelės kraujotakos sutrikimai su užsilaikiusia ar sutrikusia kraujotaka gimdos arterijose. Kritinis sutrikimas suprantamas kaip atvirkštinės diastolinės kraujotakos registravimas arba jos nebuvimas.
III pažeidimo laipsnis kelia pavojų vaiko sveikatai, nes pusė atvejų įvyksta intrauterinė kūdikio mirtis. Todėl, nustačius 3 kraujotakos sutrikimo laipsnius, būtina skubiai atlikti cezario pjūvį, kad būtų išsaugota kūdikio gyvybė, nes šiame pažeidimo etape gydymas nėra efektyvus.
Konservatyvus (natūralus) gimdymas 3 klasėje gali sukelti perinatalinę vaiko mirtį.
Doplerio ultragarso kaina privačioje klinikoje yra apie 1200 rublių.
1-ojo (pirmojo) trimestro atranka. Atrankos laiko juosta. Atrankos rezultatai. Ultragarso patikra.
Jūsų kūdikis įveikė visus sunkumus ir pavojus, susijusius su embrioniniu periodu. Per kiaušintakius saugiai pasiekiau gimdos ertmę, įvyko trofoblasto invazija į endometriumą, susidarė chorionas. Embrionas kiekvieną savaitę neįtikėtinai augo ir keitėsi, formavosi visų svarbiausių organų ir sistemų užuomazgos, formavosi kūnas, galva, galūnės.
Galiausiai jis užaugo iki 10 savaičių, įgijęs visas būtinas savybes, į kūdikį panašią konfigūraciją, kuri leido jį nuo tos akimirkos vadinti vaisiu.
Atėjo laikas atlikti 1-ąjį (pirmąjį) trimestrą.
Šiandien mes kalbėsime apie pirmojo trimestro atrankos laiką, ultragarso atrankos rezultatus.
Ši tema yra plati ir, žinoma, negalima atsikratyti vieno straipsnio čia. Turime išardyti daugybę anomalijų ir apsigimimų, kuriuos šiuo metu jau galima įtarti ar net diagnozuoti. Bet pradėkime iš naujo.
Kas yra atranka?
Atrankayra būtinų priemonių ir medicininių tyrimų, tyrimų ir kitų procedūrų rinkinys, skirtas preliminariai nustatyti asmenis, tarp kurių tikimybė susirgti tam tikra liga yra didesnė nei likusių apklaustų gyventojų. Atranka yra tik pradinis, preliminarus gyventojų apklausos etapas, o asmenims, turintiems teigiamų atrankos rezultatų, reikia vėlesnio diagnostinio tyrimo, kad būtų galima nustatyti ar atmesti patologinio proceso buvimą. Neįmanoma atlikti diagnostinių tyrimų, leidžiančių nustatyti ar neįtraukti patologinio proceso, kurio rezultatas yra teigiamas, patikros, todėl pati patikra yra beprasmė. Pavyzdžiui, vaisiaus chromosomų ligų biocheminis tyrimas nėra pagrįstas, jei vėlesnis prenatalinis kariotipas šiame regione neįmanomas.
Vykdant bet kokią atrankos programą, turėtų būti aiškiai suplanuotas ir įvertintas patikrinimo kokybė, nes bet koks atrankos tyrimas, atliekamas visoje populiacijoje, gali padaryti daugiau žalos nei naudos tiriamiesiems. „Atrankos“ sąvoka turi esminius etinius skirtumus nuo „diagnostikos“ sąvokos, nes atrankiniai tyrimai atliekami tarp potencialiai sveikų žmonių, todėl labai svarbu, kad jie realiai suvoktų informaciją, kurią teikia ši atrankos programa. Pavyzdžiui, atliekant vaisiaus chromosomų patologijos ultragarsinį patikrinimą pirmąjį nėštumo trimestrą, moterims neturėtų susidaryti įspūdis, kad vaisiui aptikus apykaklės erdvės (TVP) storio padidėjimą būtinai nurodoma Dauno liga ir reikia nutraukti nėštumą. Bet koks patikrinimas turi tam tikrų apribojimų, visų pirma, neigiamas atrankos testo rezultatas nėra ligos nebuvimo garantas, kaip ir teigiamas tyrimo rezultatas nerodo jo buvimo.
Kada ir kodėl buvo išrasta pirmojo trimestro patikra?
Kiekviena moteris turi tam tikrą riziką, kad jos vaikui gali būti chromosomų anomalija. Tai tinka visiems ir nesvarbu, kokį gyvenimo būdą ji gyvena, bei socialinę padėtį.
Kai atliekama sisteminė (neatrinkta) atranka, visiems konkrečios populiacijos asmenims siūlomas specialus atrankos testas. Tokio patikrinimo pavyzdys yra vaisiaus chromosomų anomalijų tyrimas ultragarsu per pirmąjį nėštumo trimestrą, kuris siūlomas visoms be išimties nėščioms moterims 11-13 (+6) savaitę.
Taigi, pirmojo trimestro atranka yra medicininių tyrimų, atliktų 11-13 (+6) savaičių laikotarpiu, rinkinys, skirtas išankstiniam nėščių moterų, tarp kurių tikimybė susilaukti vaiko, turinčio chromosomų anomalijų (CA), tikimybė yra didesnė nei kitų nėščių moterų.
Pagrindinę vietą tarp nustatytos CA užima Dauno sindromas (trisomija 21 poroje chromosomų).
Anglų gydytojas Johnas Langdonas Downas pirmasis 1862 m. Apibūdino ir apibūdino sindromą, vėliau pavadintą jo vardu, kaip psichikos sutrikimo formą.
Dauno sindromas nėra reta būklė - vidutiniškai yra vienas atvejis iš 700 gimimų. Iki 20 amžiaus vidurio Dauno sindromo priežastys liko nežinomos, tačiau buvo žinomas ryšys tarp tikimybės susilaukti Dauno sindromą turinčio vaiko ir motinos amžiaus, taip pat buvo žinoma, kad visos rasės buvo jautrios sindromui. 1959 m. Jerome'as Lejeune'as atrado, kad Dauno sindromas atsiranda dėl 21-osios chromosomų poros trisomijos, t. kariotipą vaizduoja 47 chromosomos, o ne normalios 46, nes 21-osios poros chromosomos vietoj įprastų dviejų yra trys kopijos.
1970 m. Buvo pasiūlytas pirmasis vaisiaus trisomijos patikrinimo metodas, pagrįstas šios patologijos tikimybės didėjimu didėjant nėščios moters amžiui.
Atliekant atranką pagal motinos amžių, tik 5% moterų pateks į „didelės rizikos“ grupę, o į šią grupę pateks tik 30% visų trisodų vaisių.
Devintojo dešimtmečio pabaigoje atsirado atrankos metodai, kuriuose buvo atsižvelgta ne tik į amžių, bet ir į vaisiaus ir placentos kilmės biocheminių produktų, tokių kaip alfa-fetoproteinas (AFP), nekonjuguotas estriolis (uE3), chorioninis gonadotropinas (hCG), koncentraciją nėščios moters kraujyje. ) ir inhibinas A. Šis atrankos metodas yra efektyvesnis už atranką tik iki nėščios moters amžiaus, ir tuo pačiu invazinių intervencijų dažniu (apie 5%) jis gali aptikti 50–70% vaisių su trisomija 21.
Dešimtajame dešimtmetyje buvo pasiūlytas atrankos metodas, atsižvelgiant į motinos amžių ir vaisiaus TVP dydį (apykaklės vietos storis) 11–13 (+6) nėštumo savaitėmis. Šis patikros metodas gali aptikti iki 75% vaisių, turinčių chromosomų anomalijų, o klaidingai teigiamas rodiklis yra 5%. Vėliau atrankos metodas, pagrįstas motinos amžiumi ir vaisiaus TVP dydžiu 11–13 (+6) nėštumo savaitę, buvo papildytas nustatant biocheminių žymenų (laisvosios β-hCG ir PAPP-A frakcijos) koncentracijas motinos kraujo serume pirmąjį nėštumo trimestrą, tai leido nustatyti 85–90% vaisių su 21 trisomija.
2001 m. Nustatyta, kad atlikus ultragarsinį tyrimą 11–13 savaičių 60–70% vaisių, turinčių 21 trisomiją, ir 2% normalaus kariotipo vaisių, vizualizuoja nosies kaulus. Šio žymens įtraukimas į atrankos metodą, pagrįstą ultragarso tyrimu ir biocheminių žymenų nustatymu pirmąjį nėštumo trimestrą, padidina trisomijos aptikimo greitį 21 iki 95%.
Kokius JAV - žymenis, didinančius CA riziką, vertiname?
Visų pirma, tai yra apykaklės erdvės (TVP) storio išsiplėtimas, nosies kaulų vizualizacijos stoka, atvirkštinė kraujotaka veniniame latake ir trikuspusiška regurgitacija.
Apykaklės erdvė - tai ultragarsinis skysčio kaupimosi po oda vaisiaus kaklo gale pasireiškimas per pirmąjį nėštumo trimestrą.
- Terminas „erdvė“ vartojamas neatsižvelgiant į tai, ar ši erdvė turi pertvarą, ar ne, ar ji yra lokalizuota kakle, ar tęsiasi visame vaisiaus kūne.
- Chromosomų ligų ir apsigimimų vaisiui dažnis priklauso nuo TVP dydžio, o ne nuo jo ultragarso charakteristikų.
- Antrajame nėštumo trimestre apykaklės erdvė paprastai išnyksta arba, retais atvejais, virsta kaklo edema arba cistine higroma kartu su generalizuota vaisiaus edema arba be jos.
1 Matavimai atliekami 11–13 (+6) nėštumo savaitėmis, vaisiaus parietalinio-coccygealinio dydžio dydis nuo 45 mm iki 84 mm. Tai yra svarbus momentas, nes neretai tiksliai 11 savaičių arba 11 savaičių ir 1-2 dienų laikotarpis vaisius yra pora milimetrų mažesnis nei 45 mm. Tai yra normos variantas, tačiau tyrimą šiuo atveju teks atidėti savaitei.
2 Matavimas turėtų būti atliekamas griežtai vaisiaus sagittalinėje dalyje, vaisiaus galvutei esant neutralioje padėtyje.
3 Vaizdas turėtų būti padidintas taip, kad ekrane būtų matoma tik vaisiaus galva ir viršutinė krūtinė.
4 Vaizdo dydis turėtų būti padidintas taip, kad minimalus žymeklio judesys pakeistų 0,1 mm dydį.
5 Apykaklės storis turėtų būti matuojamas plačiausioje vietoje. Būtina atskirti vaisiaus odos ir vaisiaus vandenų aido struktūras.
6 Žymekliai turėtų būti nustatyti ant vidinių echo-teigiamų linijų ribų, apibrėžiant apykaklės erdvę, neperžengiant jos.
7 Tyrimo metu būtina kelis kartus išmatuoti TVP ir pasirinkti maksimalų gautų matavimų skaičių.
5-10% atvejų virkštelė persipina aplink kaklą, tai gali sukelti klaidingą TVP padidėjimą. Tokiais atvejais TVP matavimas turėtų būti atliekamas iš abiejų virkštelės pusių, o vaisiaus chromosomų anomalijų rizikai įvertinti naudojamas dviejų matavimų vidurkis.

Vaisiaus nosies kaulų vaizdavimas
- Turi būti atliekamas 11–13 (+6) nėštumo savaitę ir 45–84 mm CTE.
- Būtina padidinti vaisiaus vaizdą, kad ekrane būtų rodoma tik vaisiaus galva ir viršutinė kūno dalis.
- Reikėtų gauti griežtai sagittalinę vaisiaus atkarpą, o insonacijos plokštuma turėtų būti lygiagreti nosies kaulo plokštumai.
- Vaizduojant nosies kaulą, turėtų būti trys atskiros linijos. Viršutinė linija žymi vaisiaus nosies odą, apatinė - echogeniškesnė ir storesnė - nosies kaulą. Trečioji linija yra pirmosios tęsinys, tačiau yra šiek tiek aukštesnė už ją ir reiškia vaisiaus nosies galiuką.
- 11-13 (+6) savaites vaisiaus profilį galima gauti ir įvertinti daugiau nei 95% vaisių.
- Esant normaliam kariotipui, nosies kaulų vizualizacijos nebuvimas būdingas 1% vaisių Europos gyventojų moterims ir 10% vaisių moterų Afrikos ir Karibų jūros regiono gyventojams.
- Nosies kaulai nėra vizualizuojami 60–70% vaisių su trisomija 21, 50% vaisių su trisomija 18 ir 30% vaisių su trisomija 13.
- Esant klaidingai teigiamam 5% rodikliui, kombinuota atranka, apimanti TBP matavimą, vaisiaus nosies kaulų vaizdavimą ir motinos PAPP-A bei β-hCG koncentracijos serume matavimą, gali aptikti daugiau kaip 95% vaisių 21 trisomijoje.

Šis vaisius yra vienas iš dichorioninių dvynių. TVP ir kraujo tekėjimas venų latakuose yra normalūs, tačiau nėra nosies kaulų vizualizacijos. Kariotipavimo rezultatas yra Dauno sindromas, 2-ojo dvynio vaisiaus kariotipas yra normalus.
Venų latakų dopleriai ir trikuspusės regurgitacija
Esant chromosomų anomalijoms, dažnai susidaro įvairių organų ir sistemų apsigimimai, įskaitant įgimtas širdies ir kraujagyslių sistemos ydas.
Ductus venosus yra unikalus šuntas, kuris perduoda deguonies turinčią kraują iš virkštelės venos, kuri pirmiausia nukreipta per foramen ovale į kairįjį prieširdį, į vainikines ir smegenų arterijas. Kraujo tekėjimas veniniame latake turi būdingą formą su dideliu greičiu skilvelinės sistolės (S bangos) ir diastolės (D bangos) fazėje ir ortogradinės kraujotakos prieširdžių susitraukimo (a bangos) fazėje.
11–13 (+6) nėštumo savaitę sutrikusios kraujotakos veniniame latake derinama su vaisiaus chromosomų patologija ar širdies ydomis ir tai rodo galimo nepalankaus nėštumo rezultatą. Šiame nėštumo etape kraujotakos greičio kreivių patologinė forma pastebima 80% vaisių su trisomija 21 ir 5% vaisių su normaliu kariotipu.
Trikampis regugitavimas yra atvirkštinės kraujotakos banga vožtuvu tarp dešiniojo skilvelio ir širdies prieširdžio. 95% atvejų trispalvė regurgitacija, taip pat atvirkštinė kraujotaka venų latakuose išnyksta per kelias kitas savaites, paprastai iki 16 savaičių; tačiau 5% atvejų tai gali reikšti įgimtą širdies ydą. Todėl rekomenduojama atlikti išplėstinę vaisiaus echokardiografiją 18-20 savaičių.
Nepaprastai svarbu ir būtina, kad specialistai, dalyvaujantys apskaičiuojant vaisiaus chromosomų patologijos riziką, remiantis jos profilio įvertinimu, būtų tinkamai apmokyti ir sertifikuoti, patvirtinantys šio tipo ultragarsinių tyrimų kokybės lygį.
Žinoma, pirmojo trimestro patikra neapsiriboja ultragarso žymenų nustatymu, kurie padidina riziką susilaukti kūdikio, turinčio chromosomų anomalijų, tokių kaip Dauno, Edvardo, Patau, Turnerio ir Triploidijos sindromai. Šiuo laikotarpiu gali išsivystyti tokios vystymosi anomalijos kaip egzencefalija ir akranija, galūnių ir sirenomelijų apsigimimai, omfalocelė ir gastroschizė, megacistos ir c-m slyvų pilvas, kūno stiebo anomalija, taip pat įtariamas c-m Dandy-Walker ir Spina bifida keičiantis IV skilvelio dydis, anorektalinė atrezija, kai nustatoma dubens permatomumas (dubens permatomumas). Ir tai dar ne viskas. Bandysiu ateityje kalbėti apie išvardytas anomalijas ir raidos defektus.
Apibendrinant, keli žodžiai apie pirmojo trimestro patikros procedūrą mūsų centre
Visi mūsų centro specialistai dirba pagal tarptautinės organizacijos „The Fetal Medicine Foundation“ (https://www.fetalmedicine.org/) rekomendacijas ir yra šios organizacijos sertifikuoti. Vaisiaus medicinos fondas (FMF), kuriam vadovauja profesorius Kiprosas Nikolaidesas, užsiima tyrimais vaisiaus medicinos, vaisiaus anomalijų diagnostikos, įvairių nėštumo komplikacijų diagnostikos ir gydymo srityse. Sertifikuoti specialistai ir centrai gauna FMF sukurtą programinę įrangą, skirtą vaisiaus chromosomų patologijos rizikai apskaičiuoti, remiantis ultragarso ir biocheminės patikros duomenimis. Norėdami gauti sertifikatą atlikti ultragarsinį tyrimą per 11-13 (+6) savaites, turite baigti teorinius mokymus FMF remiamame kurse; išklausyti praktinius mokymus akredituotame FMF centre; pateikti FMF ultragarso nuotraukas, parodančias vaisiaus TBP matavimą, nosies kaulų vizualizavimą, Doplerio kraujotaką veniniame latake ir tricuspidinį vožtuvą pagal FMF sukurtus kriterijus.
Užpildę ir pasirašę daugybę dokumentų ir sutikimų registre, būsite pakviesti į ultragarso kabinetą, kur aš ar mano kolegos įvertinsime vaisiaus vystymąsi, visus būtinus CA ultragarsinius žymenis, taip pat kitus galimus choriono, gimdos sienelių ir kiaušidžių pokyčius.
Po tyrimo jums bus pateikta išvada dviem egzemplioriais ir jūsų kūdikio (ar vaikų) nuotraukos. Jūs pasiliekate vieną išvados kopiją, o antrąją reikės atiduoti gydymo kabinete, kur bus paimtas kraujas iš jūsų venos biocheminei atrankos daliai. Remiantis ultragarso ir biochemijos duomenimis, speciali programinė įranga apskaičiuos individualią vaisiaus chromosomų patologijos riziką ir per 1-2 dienas gausite rezultatą, kuriame bus nurodyta individuali rizika pagrindinei CA Jei norite, rezultatą galite gauti el. Paštu.
Jei rezultatai gaunami su maža didelės CA rizika, 19–21 nėštumo savaitę jums bus rekomenduojama pakartoti ultragarso tyrimą. Jei rizika pasirodo didelė, nepamirškite, kad tai būtent atrankinio tyrimo rezultatas, o ne diagnozė. Norint tiksliai diagnozuoti, prireiks genetinės konsultacijos ir diagnostinių metodų, tokių kaip chorioninė biopsija ar amniocentezė prenataliniam kariotipui nustatyti.
2012 m. Pasirodė dar vienas labai tikslus prenatalinės DNR diagnostikos metodas, kurio unikalumas slypi tame, kad jam nereikia invazinių procedūrų (išskyrus kraujo paėmimo iš nėščios venos invaziją). Neinvazinis prenatalinis testas.
Aš atkreipiu jūsų dėmesį į nėštumo rezultatų lentelę, padidėjus TBI:

Kaip matote, net ir esant labai dideliam TBI, apie 15% kūdikių gali gimti sveiki, tačiau daug labiau tikėtina, kad vaisius turės CA ar didelių vystymosi anomalijų.
Pasirengimas tyrimams
Biocheminis patikrinimas atliekamas tuščiu skrandžiu (4-6 valandos alkio). Dažniau ultragarsas ir biochemija atliekami tą pačią dieną, mano nuomone, tai yra labai patogu, tačiau jei staiga neseniai valgėte, tuomet galite atlikti tik ultragarsinį tyrimą, o kitą dieną paaukoti kraujo, svarbiausia ne vėliau kaip per visas 13 nėštumo savaičių. Atliekant ultragarso tyrimą nereikia specialaus pasiruošimo, tačiau perpildyta šlapimo pūslė gali būti nemaloni jums ir tyrėjui.
Daugeliu atvejų ultragarsas atliekamas transabdominaliai (nereikia nusirengti), tačiau kartais tenka pereiti prie transvaginalinio tyrimo. Dažnai tyrimo pradžioje vaisiaus padėtis neleidžia atlikti reikiamų matavimų. Tokiu atveju reikia kosėti, vartytis iš vienos pusės į kitą, kartais netgi atidėti tyrimą 15–30 minučių. Prašau elgtis supratingai.
Viskas, iki pasimatymo po 2 savaičių!
Nėštumas yra labai svarbus bet kurios moters gyvenimo etapas. Kiekviena besilaukianti mama pradeda rūpintis savo kūdikio sveikata jau tuo metu, kai jis yra įsčiose. Šiuolaikinė medicina leidžia stebėti vaisiaus būklę atliekant specialisto tyrimą, analizę ir įvairius diagnostikos metodus.
Ir jei visi žino apie ultragarsą kaip privalomą procedūrą, tada doplerometrija dažnai lieka tuščia vieta. Nežinojimas dažniausiai lemia tai, kad moteris atsisako tokio tipo diagnozės. Kas tai iš tikrųjų? Ar būtina atlikti doplerometriją? Kokį trimestrą reikėtų atlikti šį papildomą tyrimą? O kaip iššifruoti gautus rodiklius?
Kas yra doplerometrija?
Doplerio ultragarsas yra speciali ultragarsinės diagnostikos rūšis, leidžianti nuskaityti ir išsamiai įvertinti kraujagyslių kraujotaką tiek kūdikio, tiek motinos gimdoje.
Tyrimas, kaip ir įprastas ultragarsas, grindžiamas ultragarso gebėjimu atsispindėti iš audinių, tačiau turint vieną įspėjimą - ultragarso banga, atsispindinti nuo judančių kūnų, gali pakeisti natūralių virpesių dažnį, o jutiklis šias bangas priima jau pakeistu grynumu.
Įranga iššifruoja gautus duomenis - ir gaunamas spalvotas vaizdas.
Šis diagnostikos metodas yra visiškai saugus kūdikio ir motinos sveikatai, turi daug informacijos, yra gana prieinamas, neturi šalutinio poveikio, yra paprastas ir patikimas.
Doplerometrija
Procedūra nedaug skiriasi nuo įprasto ultragarso tyrimo. Pacientei reikia apnuoginti pilvą, gulėti ant sofos ant nugaros ir atsipalaiduoti. Tada diagnostikos specialistas sutepa pilvą ir specialų jutiklį specialiu geliu, kad pagerintų ultragarso laidumą, užtepa jį ant moters kūno ir nukreipia per odą, prireikus pakreipdamas skirtingais kampais.
Skirtumas nuo įprasto ultragarso yra tyrimo metu gautas „paveikslėlis“ - jei tradiciškai monitoriuje galite pamatyti nespalvotą nespalvotą vaizdą, tada ir mėlyną - kraujo tekėjimą iš jutiklio. Kuo ryškesnė ekrano spalva, tuo intensyvesnis kraujo tekėjimas.
Tyrimo pabaigoje specialistas, remdamasis gautų duomenų analize, parengia išvadą ir prireikus prideda nuotrauką. Verta atkreipti dėmesį į tai, kad diagnostikas diagnozę nustato tik remdamasis savo paties atliktais tyrimais, o gydantis gydytojas - atsižvelgdamas į visų tyrimo metodų visumą.
Analizuoti rodikliai
Tradiciškai išskiriami šie Doplerio rodikliai, pagal kuriuos specialistas daro išvadą:
- IR (varžos indeksas): Skirtumas tarp didžiausio ir mažiausio greičio padalijamas iš didžiausio užregistruoto kraujo tekėjimo greičio.
- PI (pulsacijos indeksas): skirtumas tarp didžiausio ir mažiausio greičio padalijamas iš vidutinio kraujo tekėjimo greičio per ciklą.
- SDO (sistolinis-distalinis santykis): didžiausias kraujo tekėjimo greitis širdies plakimo metu padalijamas iš greičio širdies „poilsio“ metu.
Doplerio standartai paprastai skirstomi pagal savaites, rodiklius galima peržiūrėti toliau pateiktose lentelėse.
Lentelė Nr. 1. Gimdos arterijos IR normos.
2 lentelė. Kambario arterijos LMS normos.
3 lentelė. Virkštinės arterijos IR normos.
4 lentelė. Aortos LMS standartai.
LMS gimdos arterijoje turėtų būti arti 2.
Idealiu atveju PI gimdos arterijoje yra 0,4–0,65.
Verta paminėti, kad didžiausia reikšmė teikiama, nes šiuo metu bet koks nukrypimas nuo normos gali būti mirtinas, o medicininė pagalba kitais atvejais turėtų būti teikiama nedelsiant.
Padėkite perskaityti išvadą
Labai dažnai gana sunku suprasti skaičius, tačiau net lygindami gautus rodiklius su normos variantais pacientai klausia savęs - ką tai reiškia ir kas gresia? Norėdami atsakyti į šiuos klausimus, jums reikia.

Doplerio vaisiaus hipoksijos sonografija
Aukšti LMS ir IR indeksai gimdos arterijose greičiausiai rodo hipoksiją... Padidėję IR ir LMS rodikliai virkštelėje įrodo gestozės ir kraujagyslių patologijos buvimą. Didelis LMS ir IR skaičius aortoje taip pat pabrėžia nenormalią vaiko būseną gimdoje, dažnai tokiu atveju kūdikiui reikia suteikti medicininę pagalbą. Padidėję IR ir LMS rodikliai bambos arterijoje ir vaisiaus aortoje dažniausiai rodo Rh konfliktą, užsitęsusį gimdymą ar motinos cukrinio diabeto buvimą.
Mažas IR ir LMS dažnis taip pat rodo pavojų vaiko gyvybei.... Paprastai tai yra žemo lygio pasekmė, kuri paveikia tik būtiniausius kūdikio organus. Norint stabilizuoti būklę, taip pat reikalinga skubi medicininė intervencija, kitaip gali būti mirtinas rezultatas.
Daugiavaisio nėštumo rodikliai yra ypač svarbūs, nes gydytojai domisi, ar vaikai taip pat gauna deguonį iš motinos. LMS ir IR rodikliai bambos arterijoje bus didesni vaikui, kuris dėl to gauna mažiau deguonies.
Apklausos priežastys
Šio tipo tyrimai leidžia gydytojams kontroliuoti vaisiaus aortą, smegenų ir miego arterijas.
Šio tipo ultragarsinė diagnozė gali atrodyti kaip užgaida, tačiau iš tikrųjų optimalus vaisiaus aprūpinimas krauju, jo aprūpinimas deguonimi, taigi ir savalaikis vaiko vystymasis gimdoje, priklauso nuo teisingos kraujotakos.
Naudojant šį metodą laiku nustatytos patologijos yra raktas į vaiko gyvybės išsaugojimą. Kartais, norint stabilizuoti vaisiaus būklę, pakanka pakoreguoti gyvenimo būdą ar vartoti tam tikrus vaistus, kai kuriais atvejais gali prireikti medicinos personalo įsikišimo. Bet kaip bebūtų, apie tokias kraujagyslių anomalijas galima sužinoti tik.
Žinoma, doplerometrija nėštumo metu nėra privalomas diagnostikos metodas. Pora kartų iki vaiko gimimo moteris gali paprašyti ultragarso diagnostikos su doplerometrija, jos pačios prašymu. Tačiau yra atvejų, kai gydantis gydytojas primygtinai rekomenduoja šį konkretų vaisiaus būklės įvertinimo metodą.
Diagnostinės indikacijos

Dvynių ultragarsas 10 savaičių
Visų pirma, tokio tyrimo specifika neleidžia, nes būtent tuo metu galutinai susidaro placenta. Ankstyvosiose stadijose tokie tyrimai tiesiog nėra informatyvūs. Paprastai gydytojai rekomenduoja diagnozuoti šį metodą pirmą kartą (antrąjį trimestrą).
Tačiau yra ir tam tikrų požymių, kai Doplerio vaizdavimas tampa privalomu žingsniu. Paprastai tai yra šie:
- Ankstyvas nėštumas.
- Būsima mama yra sena.
- Žemas vandens kiekis.
- Polihidramnionai.
- Ultragarsu anksčiau buvo diagnozuota virkštelė, apsivyniojusi kūdikio kaklą.
- Lėtas vaisiaus vystymasis.
- Bet kokie įtarimai dėl vaiko apsigimimo.
- Motinos urogenitalinės sistemos infekcinės ligos.
- Tam tikros lėtinės motinos ligos, tokios kaip cukrinis diabetas, hipertenzija, vilkligė.
- Kelių embrionų buvimas gimdoje.
- Nutrauktas ankstesnis nėštumas (priežastys: savaiminis persileidimas arba praleistas nėštumas).
- Ankstesnių vaikų ydos, jei tokių yra.
- Bet kokio pobūdžio pilvo trauma.
- Rh faktoriaus konfliktas tarp motinos ir vaisiaus.
Pasirengimas egzaminui
Kadangi toks ultragarsas tradiciškai atliekamas tam, kad nepakenktų kūdikiui, specialus pasiruošimas iš nėščios moters nereikalingas. Pakanka atlikti paprasčiausias higienos procedūras, taip pat ramybės būsenoje apsilankyti diagnostikos kabinete.
Svarbu pažymėti, kad nereikia užpildyti šlapimo pūslės, taip pat draudžiama vartoti vaistus, nebent to reikalauja aplinkybės.
Ar šis diagnostikos metodas yra pavojingas?
Tai jau seniai įrodė ekspertai.
Pirma, ultragarsas negali pakenkti nei motinai, nei vaikui.
Antra, ultragarso tyrimas nesukelia jokių pasekmių žmogaus organizmui.
Trečia, pilvo metodas neįtraukia galimų sužalojimų, nes yra kuo neskausmingesnis ir tikslesnis.
Ketvirta, pati doplerometrija yra įmanoma dėl technologinio proveržio ir priklauso nuo diagnostikos kabineto įrangos galimybių, o ne nuo kokių nors specialių gydytojo manipuliacijų, todėl ji yra tokia pat saugi.
Patologija
Tradiciškai toks ultragarsinis nuskaitymas leidžia sekti šias anomalijas:
- Vaisiaus badavimas deguonimi.
- Nepakankamas deguonies suvartojimas vienam iš daugiavaisių nėštumų turinčių vaikų.
- Kraujagyslių patologija.
- Vaiko vystymosi nukrypimas.
Ką daryti gavus nuomonę?
Gautų rodiklių palyginimas su normos skaičiais ir savaiminis dekodavimas yra naudingi įgūdžiai, ypač jei skubiai norite sužinoti tyrimo rezultatą, nes mes kalbame apie vaiko sveikatą. Bet jokiu būdu negalima manyti, kad šios informacijos pakaks. Be to, nėra jokios garantijos, kad galėsite tai padaryti teisingai.
Ultragarso skenavimo išvada su išankstine diagnoze turi būti parodyta gydančiam ginekologui ir tik jis gali ir turi teisę daryti galutines išvadas.
Labai svarbu, kai skaitote savarankiškai, nevartokite jokių vaistų nepasitarę su gydytoju!
Ar yra medicininės klaidos tikimybė?
Kadangi ultragarso diagnostiką atlieka žmogus, negalima atmesti žmogiškojo faktoriaus. Bet doplerometrija vis dar atliekama „spalvotai“, o klaidos tikimybė čia yra itin maža, juolab, kad tyrimą atlieka kvalifikuotas patyręs specialistas. Neteisingų rezultatų galima pasiekti tik sugedus aparatinei įrangai. Jei pacientui kyla įtarimų, ji visada gali atlikti ultragarso tyrimą kitoje diagnostikos patalpoje.
Doplerio ultragarsas yra labai svarbi ultragarso diagnostikos rūšis, pasižyminti pažangiomis galimybėmis dėl technologinės revoliucijos medicinoje. Toks tyrimas taip pat leidžia aortą, taigi ir būsimo vaiko būklę, kuri yra ne tik naudinga, bet kai kuriais atvejais ir labai reikalinga. Kartais tik doplerometrijos dėka galima aptikti itin rimtas patologijas ir laiku reaguoti, kad būtų išgelbėta kūdikio ir net motinos gyvybė.
Paprastumas, prieinamumas, saugumas ir informacijos turinys - tai būdinga šio tipo ultragarsui. Nėščios moterys neturėtų nuvertinti šio metodo vertės. Net jei nėra tiesioginių šio metodo indikacijų, Doppleris diagnozę turėtų atlikti bent kelis kartus per visą nėštumo laikotarpį, kad galėtų savarankiškai patikrinti savo vaiko sveikatą.
Beveik kiekviena nėščioji yra ką nors girdėjusi apie pirmojo nėštumo trimestro patikrinimą (prenatalinė patikra). Tačiau dažnai net tie, kurie jį jau praėjo, nežino, kam jis tiksliai skirtas.
Būsimoms motinoms, kurios to dar nepadarė, ši frazė apskritai kartais atrodo bauginanti. Ir tai gąsdina tik todėl, kad moteris nežino, kaip tai padaryti, kaip interpretuoti gautus rezultatus vėliau, kodėl to reikia gydytojui. Šiame straipsnyje rasite atsakymus į šiuos daugelį kitų klausimų, susijusių su šia tema.
Taigi, ne kartą teko susidurti su tuo, kad moteris, išgirdusi nesuprantamą ir nepažįstamą žodžių atranką, į galvą ėmė piešti siaubingus paveikslus, kurie ją išgąsdino, todėl norėjo atsisakyti atlikti šią procedūrą. Todėl pirmiausia jums pasakysime, ką reiškia žodis „atranka“.
Atranka (angl. Screening - sorting) yra įvairūs tyrimo metodai, kuriuos dėl savo paprastumo, saugumo ir prieinamumo galima masiškai naudoti didelėse žmonių grupėse, norint nustatyti daugybę ženklų. Prenatalinis reiškia prenatalinis. Taigi galime pateikti tokį „prenatalinio patikrinimo“ sąvokos apibrėžimą.
Pirmojo nėštumo trimestro patikra yra diagnostinių tyrimų, naudojamų nėščioms moterims tam tikru nėštumo laikotarpiu, kompleksas, siekiant nustatyti didelius vaisiaus apsigimimus, taip pat netiesioginių vaisiaus patologijų ar genetinių anomalijų požymių buvimą ar nebuvimą.
Leistinas 1 trimestro patikros laikotarpis yra 11 savaičių - 13 savaičių ir 6 dienų (žr.). Ankstesnė ar vėlesnė patikra neatliekama, nes tokiu atveju gauti rezultatai nebus informatyvūs ir patikimi. Optimaliausiu laikotarpiu laikomos 11–13 akušerinės nėštumo savaitės.
Kas siunčiamas tikrintis per pirmąjį trimestrą?
Remiantis Rusijos Federacijos Sveikatos apsaugos ministerijos 2000 m. Įsakymu Nr. 457, prenatalinė patikra rekomenduojama visoms moterims. Moteris gali to atsisakyti, niekas jos nevers priverstinai į šiuos tyrimus, tačiau tai daryti yra labai neapgalvota ir kalba tik apie moters neraštingumą ir aplaidumą sau ir, svarbiausia, savo vaikui.
Rizikos grupės, kurioms prenatalinė patikra turėtų būti privaloma:
- Moterys, vyresnės nei 35 metų.
- Ankstyvo nėštumo nutraukimo grėsmės buvimas.
- Spontaniško (-ų) persileidimo (-ų) istorija.
- Ankstesnis užšaldymas (-ai) arba regresinis (-iai) nėštumas (-ai).
- Profesinių pavojų buvimas.
- Anksčiau diagnozuoti vaisiaus chromosomų anomalijos ir (ar) vystymosi defektai, atsižvelgiant į ankstesnio nėštumo atrankos rezultatus arba vaikų, gimusių su tokiais sutrikimais, buvimą.
- Moterys, kurios ankstyvuoju nėštumu sirgo infekcine liga.
- Moterys, vartojusios narkotikus, kuriuos nėštumo pradžioje draudė vartoti nėščios moterys.
- Alkoholizmo, narkomanijos buvimas.
- Paveldimos ligos moters šeimoje arba vaiko tėvo šeimoje.
- Esu glaudžiai susijęs su motinos ir vaiko tėvo santykiais.
Prenatalinė patikra 11–13 nėštumo savaitėmis susideda iš dviejų tyrimo metodų - ultragarso atranka 1 trimestrui ir biocheminės patikros.
Atrankinis ultragarsas
Pasirengimas tyrimams: Jei ultragarsas atliekamas transvaginaliai (jutiklis įkišamas į makštį), specialaus pasiruošimo nereikia. Jei ultragarsas atliekamas transabdominaliniu būdu (jutiklis liečiasi su priekine pilvo siena), tada tyrimas atliekamas su pilna šlapimo pūsle. Norėdami tai padaryti, rekomenduojama nešlapinti likus 3-4 valandoms iki jo arba likus pusantros valandos iki tyrimo, išgerti 500–600 ml vandens be dujų.
Būtinos sąlygos gauti patikimus ultragarso duomenis... Pagal normas atliekamas pirmojo trimestro tyrimas ultragarsu:
- Ne anksčiau kaip po 11 akušerinių savaičių ir ne vėliau kaip per 13 savaičių ir 6 dienų.
- Vaisiaus CTE (coccygeal-parietal dydis) yra ne mažesnis kaip 45 mm.
- Vaiko padėtis turėtų leisti gydytojui tinkamai atlikti visus matavimus, priešingu atveju, norint vaisiui pakeisti savo padėtį, reikia kurį laiką kosėti, judėti, vaikščioti.
Dėl ultragarso nagrinėjami šie rodikliai:
- CTE (coccygeal-parietal dydis) - matuojamas nuo parietalinio kaulo iki coccyx
- Galvos apimtis
- BPR (biparietalinis dydis) - atstumas tarp parietalinių gumbų
- Atstumas nuo priekinio kaulo iki pakaušio
- Smegenų pusrutulių ir jo struktūros simetrija
- TVP (apykaklės vietos storis)
- Vaisiaus širdies ritmas (širdies ritmas)
- Žastikaulio, šlaunikaulio, dilbio ir blauzdos ilgis
- Širdies ir skrandžio vieta vaisiuje
- Širdies ir didelių indų dydis
- Placentos vieta ir storis
- Vandens kiekis
- Indų skaičius virkštelėje
- Vidinės gimdos kaklelio os būklė
- Gimdos hipertoniškumas ar jo nebuvimas
Gautų duomenų iššifravimas:
Kokias patologijas galima aptikti ultragarsu?
Pagal 1-ojo trimestro ultragarso atrankos rezultatus galime kalbėti apie šių anomalijų nebuvimą ar buvimą:
- - 21 trisomijos chromosoma, labiausiai paplitusi genetinė liga. Aptikimo paplitimas yra 1: 700 atvejų. Prenatalinės patikros dėka Dauno sindromą turinčių vaikų gimstamumas sumažėjo iki 1 iš 1100 atvejų.
- Nervinių vamzdelių patologijos (meningocelė, meningomielocelė, encefalocelė ir kt.).
- Omphalocele yra patologija, kai dalis vidaus organų yra po priekinės pilvo sienos oda išvaržos maišelyje.
- Patau sindromas - trisomija 13 chromosomoje. Atsiradimų dažnis yra vidutiniškai 1: 10 000 atvejų. 95% vaikų, gimusių šiuo sindromu, miršta per kelis mėnesius dėl sunkių vidaus organų pažeidimų. Ultragarsas - greitas vaisiaus širdies plakimas, sutrikusios smegenų vystymasis, omfalocelė, lėtinantis kanalėlių kaulų vystymąsi.
- - trisomija 18 chromosomoje. Pasikartojimo dažnis yra 1: 7000 atvejų. Dažniau pasitaiko vaikų, kurių motinos yra vyresnės nei 35 metų. Atliekant ultragarsą, sumažėja vaisiaus širdies susitraukimų dažnis, omfalocelė, nematomi nosies kaulai, viena bambos arterija vietoj dviejų.
- Triploidija yra genetinė anomalija, kai vietoj dvigubo rinkinio yra trigubas chromosomų rinkinys. Tai lydi daugybė vaisiaus apsigimimų.
- Kornelijos de Lange sindromas - genetinė anomalija, kai vaisius turi įvairių apsigimimų, o ateityje - protinis atsilikimas. Atsiradimų dažnis yra 1: 10 000 atvejų.
- Smitho-Opitzo sindromas - autosominė recesyvinė genetinė liga, pasireiškianti medžiagų apykaitos sutrikimais. Dėl to vaikas turi kelias patologijas, protinį atsilikimą, autizmą ir kitus simptomus. Atsiradimų dažnis yra vidutiniškai 1: 30 000 atvejų.
Daugiau apie Dauno sindromo diagnostiką
Daugiausia, norint nustatyti Dauno sindromą, atliekamas ultragarsas 11–13 nėštumo savaitėmis. Pagrindinis diagnozės rodiklis yra:
- Apykaklės vietos storis (TVP). TVP yra atstumas tarp minkštųjų kaklo audinių ir odos. Apykaklės erdvės storio padidėjimas gali rodyti ne tik padidėjusią riziką susilaukti kūdikio su Dauno sindromu, bet ir tai, kad galimos kitos genetinės vaisiaus patologijos.
- Vaikams, turintiems Dauno sindromą, nosies kaulas vizualizuojamas ne 11–14 savaičių. Veido kontūrai yra išlyginti.
Iki 11 nėštumo savaitės apykaklės erdvės storis yra toks mažas, kad jo neįmanoma tinkamai ir patikimai įvertinti. Po 14 savaičių vaisiui išsivysto limfinė sistema, ir šią vietą paprastai galima užpildyti limfa, todėl matavimas taip pat nėra patikimas. Chromosomų anomalijų dažnis vaisiui, priklausomai nuo apykaklės erdvės storio.
Dekoduojant 1-ojo trimestro atrankos duomenis reikia prisiminti, kad tik vienas apykaklės erdvės storio rodiklis nėra veiksmo vadovas ir nekalba apie 100% tikimybę susirgti vaiku.
Todėl atliekamas kitas 1-ojo trimestro patikros etapas - paimamas kraujas, siekiant nustatyti β-hCG ir PAPP-A lygį. Remiantis gautais rodikliais apskaičiuojama chromosomų patologijos rizika. Jei rizika, remiantis šių tyrimų rezultatais, yra didelė, siūloma atlikti amniocentezę. Tai yra vaisiaus vandenų surinkimas, kad būtų galima tiksliau diagnozuoti.
Ypač sunkiais atvejais gali prireikti kordocentezės - paimti virkštelės kraują analizei. Taip pat gali būti imamas chorioninio gaurelio mėginys. Visi šie metodai yra invaziniai ir kelia riziką motinai ir vaisiui. Todėl sprendimą dėl jų priėmimo moteris ir jos gydytojas nusprendžia kartu, atsižvelgdami į visą procedūros atlikimo ir atsisakymo riziką.
Pirmojo nėštumo trimestro biocheminis tyrimas
Šis tyrimo etapas būtinai atliekamas atlikus ultragarso tyrimą. Tai yra svarbi sąlyga, nes visi biocheminiai parametrai priklauso nuo nėštumo amžiaus iki dienos. Rodiklių normos keičiasi kiekvieną dieną. O ultragarsas leidžia nustatyti nėštumo trukmę tokiu tikslumu, koks reikalingas teisingam tyrimui. Duodant kraują, jau turėtumėte atlikti ultragarso nuskaitymo su nurodytu nėštumo amžiumi rezultatus pagal CTE. Be to, ultragarsu gali būti nustatytas užšalęs nėštumas, regresuojantis nėštumą, tokiu atveju tolesnis tyrimas nėra prasmingas.
Pasirengimas tyrimams
Kraujo mėginiai imami tuščiu skrandžiu! Šios dienos rytą nepageidautina net gerti vandenį. Jei tyrimas atliekamas per vėlai, gali būti girtas šiek tiek vandens. Geriau pasiimti maistą ir kąsnį valgyti iškart po kraujo paėmimo, nei pažeisti šią sąlygą.
Likus 2 dienoms iki nustatytos tyrimo dienos, iš dietos turėtumėte neįtraukti visų maisto produktų, kurie yra stiprūs alergenai, net jei niekada nebuvo jiems alergiški - tai šokoladas, riešutai, jūros gėrybės, taip pat labai riebus maistas ir rūkyta mėsa.
Priešingu atveju rizika gauti nepatikimus rezultatus žymiai padidėja.
Apsvarstykime, ką gali rodyti nukrypimai nuo įprastų β-hCG ir PAPP-A verčių.
β-hCG - chorioninis gonadotropinas
Šį hormoną gamina chorionas (vaisiaus „apvalkalas“), šio hormono dėka galima nustatyti nėštumo buvimą ankstyvosiose stadijose. Pirmaisiais nėštumo mėnesiais β-hCG lygis palaipsniui kyla, jo didžiausias lygis stebimas 11–12 nėštumo savaitėmis. Tada β-hCG lygis palaipsniui mažėja ir lieka nepakitęs visą antrąją nėštumo pusę.
| Normalūs chorioninio gonadotropino lygio rodikliai, priklausomai nuo nėštumo trukmės: | Β-hCG lygio padidėjimas pastebimas šiais atvejais: | Β-hCG lygio sumažėjimas pastebimas šiais atvejais: | |
| Savaitės | β-hCG, ng / ml |
|
|
| 10 | 25,80-181,60 | ||
| 11 | 17,4-130,3 | ||
| 12 | 13,4-128,5 | ||
| 13 | 14,2-114,8 | ||
PAPP-A - baltymas-A, susijęs su nėštumu
Tai yra nėščios moters organizme placentos gaminamas baltymas, atsakingas už imuninį atsaką nėštumo metu, taip pat atsakingas už normalų placentos vystymąsi ir funkcionavimą.
MoM koeficientas
Gavęs rezultatus, gydytojas juos įvertina apskaičiuodamas MoM koeficientą. Šis koeficientas rodo tam tikros moters rodiklių lygio nuokrypį nuo vidutinės normaliosios vertės. Paprastai MoM koeficientas yra 0,5–2,5 (daugiavaisio nėštumo metu iki 3,5).
Skirtingose \u200b\u200blaboratorijose koeficiento ir rodiklių duomenys gali skirtis, hormono ir baltymo kiekį galima apskaičiuoti kitais matavimo vienetais. Jūs neturėtumėte naudoti straipsnio duomenų kaip savo tyrimo normų. Rezultatai turi būti aiškinami kartu su gydytoju!
Tada, naudojant kompiuterinę programą PRISCA, atsižvelgiant į visus gautus rodiklius, moters amžių, žalingus įpročius (rūkymą), diabeto ir kitų ligų buvimą, moters svorį, vaisių skaičių ar IVF, apskaičiuojama rizika susilaukti vaiko, turinčio genetinių anomalijų. Didelė rizika yra mažiau nei 1 iš 380 rizikos.
Pavyzdys: Jei išvada rodo didelę riziką 1: 280, tai reiškia, kad iš 280 nėščių moterų, turinčių tuos pačius rodiklius, viena turės vaiką su genetine patologija.
Ypatingos situacijos, kai rodikliai gali būti skirtingi.
- IVF - β-hCG vertės bus didesnės, o PAPP-A - mažesnės už vidutines.
- Kai moteris yra nutukusi, gali padidėti hormonų kiekis.
- Esant daugiavaisiam nėštumui, β-hCG yra didesnis ir tokių atvejų normos dar nėra tiksliai nustatytos.
- Motinos cukrinis diabetas gali sukelti hormonų kiekį.
Krutieva Natalija Nikolajevna
Marija Povarova
LOR gydytojas (otorinolaringologas, otolaringologas)
Suyurova Alija Rafikovna
Ultragarso diagnostikos gydytojas
Atsiliepimai
2017 m. Sausio 1 d. Licencijos Nr. LO791
Imunologijos ir reprodukcijos centras © LLC "CIR Laboratories" 2006–2017
Ultragarsas nėštumo metu 12 savaičių
Kiekvienai nėščiai moteriai 12 nėštumo savaičių atliekamas ultragarsinis negimusio vaiko (vaisiaus) tyrimas. Šiuo metu atliekamas ultragarsinis tyrimas. Iššifruoti šį tyrimą yra gana sunku. 12 savaičių ultragarsinio tyrimo metu gauti rezultatai yra informatyviausi akušeriui - ginekologui.
Jei anksti neatlikote ultragarso nuskaitymo, tinkamiausias laikas jam atlikti yra 12 savaičių. Apskritai pirmasis privalomas tyrimas gali būti atliktas po 11, 13 ir 14 savaičių, tačiau vis dėlto dauguma moterų į jį siunčiamos tiksliai po 12 savaičių.
Moters gimda jau padidinta daugiau nei 2 kartus, palyginti su pradiniu dydžiu. Jo skersmuo yra apie 10 cm, o jo dugnas (tai yra viršutinė dalis) yra maždaug lygus gaktos kaulams. Jis vis dar neperžengia dubens į pilvo ertmę, todėl bandyti jausti per skrandį yra nenaudinga. Bet jis jau yra pakankamai didelis, kad ultragarsinis nuskaitymas būtų atliekamas nenaudojant makšties zondo. Paprastai tyrimas atliekamas klasikiniu būdu, per pilvo odą.
12 savaičių atliekamas ultragarsinis nuskaitymas yra ne tik nekenksmingas, bet ir naudingas - ta prasme, kad leidžia sužinoti informaciją, kurios nėra kitu metu (anksčiau nei 11 ir vėliau nei 14 savaičių) atliktų tyrimų.
Kaip tik tuo metu buvo padaryta pirmoji prielaida, kad vaikas gali padaryti kokį nors pažeidimą. Remiantis tuo, pagrindinis 12 savaičių ultragarso tikslas yra net nėštumo ar kažko kito apibrėžimas, bet apsigimimų nustatymas. Nors, žinoma, šios procedūros metu nustatomi ir visi kiti turimi rodikliai.
Kas svarbu atliekant ultragarsinį tyrimą 12 nėštumo savaičių metu?
Atliekant 12 nėštumo savaičių vaisiaus ultragarsą, atliekama daugybė labai svarbių matavimų, siekiant nustatyti vaisiaus chromosomų anomalijų rizikos grupę. Nustatyta, kad optimaliausias pirmojo nėštumo trimestro patikros laikas yra 12 nėštumo savaičių (nuo 11 iki 13 savaičių ir 6 dienų). Atliekant vaisiaus ultragarsą 12 nėštumo savaitės metu, be embriono ilgio (coccygeal-parietal dydis - CTE), matuojamas vaisiaus galvos dydis (galvos apimtis, biparietalinis dydis, priekinės-pakaušio dydis). 12 nėštumo savaitės vaisiaus ultragarsas yra privalomas vaisiaus smegenų struktūrų, pusrutulių simetrijos įvertinimas. Paprastai vaisiaus smegenys ultragarsu atrodo kaip drugelis. Matuojami ilgi vaisiaus kaulai (žastikaulis, alkūnkaulis, radialinis, šlaunikaulis, blauzdikaulis, peronealas), įvertinama galūnių simetrija ir jų motorinė veikla. Atliekant ultragarsinį vaisiaus tyrimą 12 nėštumo savaitės metu, matuojamas skersinis vaisiaus pilvo dydis, matuojamas pilvo apimtis, skrandžio, širdies buvimas tipiškose vietose. Atliekant vaisiaus ultragarsinį tyrimą 12 nėštumo savaičių, galima įtarti širdies defektus, esant pakankamai ultragarso skaitytuvo skiriamosios gebos ir tinkamai patyrusiam bei išsilavinusiam ultragarso operatoriui. Yra paskelbta duomenų apie didžiųjų kraujagyslių, bendro atrioventrikulinio kanalo, širdies ektopijos ir kt. Perkėlimo diagnozę, užfiksuotą atliekant vaisiaus ultragarsą 12 nėštumo savaitę.
Pagrindinis dalykas, kuris domina specialistą atliekant ultragarso tyrimą, be abejo, yra vaisius. Jo dydis šiuo laikotarpiu palyginamas su moters mažojo piršto ilgiu, širdies susitraukimų dažnis siekia iki 160 dūžių per minutę, trynio maišelis nebevizualizuojamas, formuojančią placentą galima pritvirtinti prie bet kurios gimdos sienelės ar dugno.
Gydytojas ne tik mato pačius vaiko kontūrus, bet ir tiria jo organus, kuriuos galima vizualizuoti: kaukolės skliauto, skrandžio, priekinės pilvo sienos, šlapimo pūslės, nosies, stuburo, galūnių kaulus. Taip pat įvertinamas nosies kaulų ir kaklo srities dydis; šių sričių pokyčiai gali reikšti, kad vaikui gali būti chromosomų anomalijų. 12 savaitę apykaklės tarpo storis yra 1,5-1,8 mm, nosies kaulų dydis - 1,6-1,9 mm.
Specialistai, dirbantys su gerais prietaisais, 12 savaičių ultragarsinio tyrimo metu kartais gali daryti prielaidą apie vaiko lytį, tačiau ši prielaida toli gražu ne visada yra tiksli, todėl neturėtumėte ja pasikliauti.
Kaip atrodo kūdikis 2 nėštumo savaitę
Vaiko dydis nuo vainiko iki uodegikaulio yra apie 5-6 cm, o tai jau yra gana daug, palyginti su tuo, kuris buvo lygiai prieš pusę laiko, kai embriono dydis buvo tik 5-6 mm. Šiuo laikotarpiu vaikas aktyviai auga, jį apžiūrinėdami galite pamatyti, kaip gana gražus mažas vyras trumpomis rankomis ir kojomis, dėl kurio būsimoms motinoms kyla meilė, o ypač jautrioms - net ašaros. Vaikas aktyviai juda, mojuoja rankomis, trūkčioja kojomis, žiovauja.
Visi pagrindiniai organai jau buvo padėti, dabar kūdikis turi laukti, kol jie subręs ir išsivystys į visavertę būseną. Net placenta apskritai jau yra suformuota, nors, žinoma, ji dar labai toli nuo galutinės brandos. Tačiau tai nereiškia, kad visas kitas savaites vaikas „ilsėsis“, tiesiog augs ir priaugs svorio; tiesą sakant, plėtros procesai vyksta ir toliau bus įsibėgėję. 12 savaičių laikotarpiu vaiko žarnynas pirmą kartą pradeda peristalizuotis, jis gauna pirštų atspaudus, pradeda veikti inkstai ir pan.
Galimos ultragarso patologijos 12 nėštumo savaitę
Pagrindinė ultragarso užduotis yra nustatyti apsigimimus. Įtarus anomalijas, pacientas siunčiamas pas genetiką, kuris nustato tikimybę turėti problemų turinčio vaiko. Jei ši tikimybė yra didelė, moteriai siūlomas sunkus sprendimas - nutraukti nėštumą arba išlaikyti vaiką.
Be defektų, ultragarsu nustatomi tokie sutrikimai kaip kūdikio neišsivystymo požymiai, mažas placentos prisirišimas, gimdos hipertoniškumas ir daug daugiau. Visi nustatyti sutrikimai turi būti užregistruoti procedūros išvadoje. Tada ginekologas išstudijuoja tyrimo protokolą ir, remdamasis savo išvadomis, būsimai motinai siūlo vieną ar kitą gydymo galimybę.
Ultragarsu 12 nėštumo savaičių matuojami šie rodikliai:
Kiaušialąstė apibrėžiama kaip suapvalinta anechoinė formacija, kurią supa plona vainikėlis - padidinto echogeniškumo vieta. Jis dažniau lokalizuojamas viršutiniame gimdos ertmės trečdalyje. Norint nustatyti vidutinį kiaušialąstės vidinį skersmenį, sagitalinio skenavimo metu matuojamas jos ilgis ir anteroposteriorinis dydis, taip pat skersinio skenavimo metu - skersinis dydis. Atlikus šiuos matavimus, apskaičiuojamas šių trijų matmenų aritmetinis vidurkis. Matavimai atliekami palei vidinį kiaušialąstės kontūrą.
Vidutinis kiaušialąstės vidinis skersmuo yra gana įvairus, o klaida nustatant šio rodiklio nėštumo amžių gali siekti 1,5 savaitės. Jei kiaušialąstėje nėra embriono, kurio vidinis vidinis dydis yra didesnis nei 16 mm, atvaizdo, daroma prielaida, kad yra besivystantis anembrioninio tipo nėštumas.
Galiausiai ši diagnozė patvirtinama atliekant kontrolinį ultragarsinį tyrimą.
Iki 12-osios savaitės pabaigos trynio maišelis praktiškai neaptinkamas, nes per šį laikotarpį placenta pradeda sintezuoti progesteroną pakankamu kiekiu.
Ankstyvam nėštumo patologijos nustatymui gali būti naudojamas embriono fetometrinių parametrų ir jo širdies ritmo matavimas. Paprastai vaiko širdies susitraukimų dažnis 12 savaičių yra nuo 110 iki 170 dūžių per minutę. Šiuo metu vaisiaus svoris yra 8-15 gramų, jis turi sėdimą padėtį. 12 nėštumo savaičių neįmanoma nustatyti būsimo vaiko lyties.
Ultragarso rezultatai padeda nustatyti nepalankius prognozinius požymius nėštumo pradžioje iki 12 savaičių:
Gauti rezultatai padės nustatyti pagrindinius apsigimimus, tokius kaip anencefalija ir priekinės pilvo sienos tūriniai defektai.
Coccygeal-parietalinis vaisiaus dydis.
Ultragarso pagalba matuojamas vaisiaus (vaiko) kokcialinis-parietalinis dydis (CTE), kuris yra tiksliausias parametras nustatant nėštumo amžių. Coccygeal-parietal dydis per 12 savaičių yra 53 mm - normos rodiklis. Esant nedideliam nuokrypiui, nėra pagrindo jaudintis, nes galimi nedideli normalūs svyravimai, kurie vidutiniškai bus nuo 42 iki 59 mm.
Biparietalinis galvos skersmuo (BPD)
12 savaičių pabaigoje, kaip papildomą rodiklį nėštumo amžiui nustatyti, taip pat matuojamas embriono galvos biparietalinis skersmuo (BPD). Indikatoriaus dažnis mm. Pasitikėjimo intervalas nustatant išmatuotus parametrus ultragarsu yra ± 6 dienos CTE, taip pat ± 8 dienos - BPD.
Apykaklės erdvės storio nustatymas
Pastaraisiais metais apykaklės erdvės storio nustatymas ultragarsu 12 nėštumo savaitės yra gana svarbus ženklas, leidžiantis įtarti chromosomų anomalijas, ypač 21-osios chromosomos trisomiją. Tai trumpalaikis simptomas, paprastai apibūdinamas tik nuo 11-osios (± 0 dienos) iki 13-osios (± 6 dienos) nėštumo savaitės. Atliekant pilvo ir transvaginalinius tyrimus, šis ženklas gali būti atskleidžiamas embriono ar vaisiaus skenavimo mediosagittalinėje plokštumoje.
Apykaklės erdvės storis nustatomas nuo vidinio odos krašto iki minkštųjų pakaušio audinių. 3 mm ar didesnis storis yra dažnas patologinis ženklas. Vaisiaus vandenų membrana, nesusiliejus su chorionine membrana, kartais gali imituoti apykaklės erdvę.
Chromosomų anomalijų rizika žymiai padidėja, padidėjus apykaklės erdvės storiui. Todėl, kai apykaklės tarpo storis yra 3 mm ar didesnis, būtina atlikti kariotipą naudojant choriono gaurelių mėginius arba ankstyvą amniocentezę. Jaunoms moterims iki 35 metų, kurių chromosomų anomalijų rizikos veiksniai nėra padidėję, gali būti rekomenduojamas neinvazinis atrankinis ultragarsinis tyrimas.
Nėštumo nutraukimo ultragarsu grėsmė
Nėštumo nutraukimo ultragarsu grėsmė paprastai vertinama pagal du požymius - vietinį miometrio sustorėjimą ir retrochorinės hematomos buvimą. Vietinis gimdos sienelės sustorėjimas yra miometriumo hipertoniškumo pasireiškimas ir atrodo kaip gimdos sienelės storio padidėjimas be aiškių ribų su vidinio kontūro išsipūtimu kiaušialąstės link.
Tuo pačiu metu kiaušialąstės forma gali skirtis nuo apvalios iki ovalios, suplotos ar netaisyklingos. Trumpalaikio vietinio myometrium tonuso nustatymas be klinikinių nėštumo nutraukimo grėsmės požymių yra laikomas normos variantu ir neturėtų būti pagrindas skiriant konservuojančią terapiją.
Trofoblastinė liga
Ilgalaikis miometrio hipertoniškumas yra choriono atsiskyrimo ir sutrikusios trofoblastų invazijos rodiklis.
Trofoblastinė liga. Išsivysčius šiai komplikacijai, atskleidžiami šie ultragarso nuotraukos bruožai - gimdos dydis viršija standartines nėštumo amžiaus reikšmes, gimdos ertmė išsiplečia ir užpildoma įvairaus dydžio ir formos anechogeninėmis struktūromis, taip pat padidėjusios netaisyklingos formos echogeniškumo struktūromis. Tuo pačiu metu atlikdami ultragarsinį tyrimą galite pamatyti, kad procese gali dalyvauti ne visos kiaušialąstės, o tik jo dalis. Papildomas trofoblastinės ligos ultragarso požymis yra tekaluteino kiaušidžių cistų nustatymas, tačiau paprastai iki 12 savaičių pabaigos jų praktiškai nebebūna.
Pirmojo trimestro prenatalinė patikra
Be pirmiau minėtų matavimų, atliekant vaisiaus ultragarsą 12 nėštumo savaičių, atliekamas vaisiaus chromosomų anomalijų patikrinimas. Nustatyta, kad daugumą chromosomų patologijų lydi apykaklės vietos, esančios vaisiaus kakle, padidėjimas. Ši savybė atsiranda dėl to, kad esant chromosomų vaisiaus anomalijoms, ypač sergant Dauno sindromu, oda padidėjo sulankstymu, t. Y. Grubiai tariant, yra daugiau odos. Po tokia oda kaupiasi skystis, kuris prisideda prie apykaklės zonos sustorėjimo vizualizacijos vaisiaus ultragarsu 12 nėštumo savaičių. Vaisiuose, kuriuose pažeidžiamas kariotipas (sergant chromosomų ligomis), apykaklės zonos storis yra 2,5 mm (ar daugiau) didesnis nei vidutinė tam tikro nėštumo amžiaus reikšmė vaisiams, turintiems normalų kariotipą.
12 nėštumo savaičių vaisiaus ultragarsas su Dauno sindromu
Be apykaklės zonos padidėjimo 21 trisomijoje (Dauno sindromas), nosies kaulai nėra matomi 60–70% vaisių. Pastebėta, kad žmonėms su Dauno sindromu yra trumpa nosis. Embriogenezės metu Dauno sindromo nosis (nosies kaulai) susidaro vėliau nei vaisiuose, turinčiuose normalų kariotipą. Be to, nuo 15 iki 21 nėštumo savaitės nosies kaulai sutrumpėja dažniau, palyginti su vidutinėmis tam tikro nėštumo amžiaus reikšmėmis vaisiams su Dauno sindromu.
Vaisiuose su Dauno sindromu sutrumpėja viršutinis žandikaulis, kuris pasireiškia lygiais veido kontūrais.
Vaisių su Dauno sindromu doplerometrija nustato veninio latako kraujo tekėjimo greičio kreivių patologinį pobūdį. Kraujo tekėjimo venų latakuose pobūdžio įvertinimas yra vienas iš privalomų atrankos parametrų, atliekant vaisiaus ultragarsą 12 savaičių kaip pirmojo trimestro prenatalinio patikrinimo dalis. Atvirkštinė kraujotaka veniniame latake laikoma patologine.
12 nėštumo savaičių vaisiaus ultragarsas su Edvardso sindromu
Trisomy 18 (Edwards sindromas) būdingas ankstyvas vaisiaus augimo sulėtėjimo pasireiškimas ir polinkis į bradikardiją (sumažėjęs vaisiaus širdies susitraukimų dažnis). Be to, iki tam tikro nėštumo laikotarpio vaisius vystosi normaliai (dažniau iki 8 nėštumo savaičių)
Vaisiuose su Edvardso sindromu nustatoma omfalocelė (pilvo išvarža su pilvo organų pasislinkimu į išvaržos maišelį).
Vaisiai su Edvardso sindromu neturi nosies kaulų vizualizacijos.
Vaisių su Edvardso sindromu atveju viena virkštelės arterija yra dažnas atradimas. Paprastai virkštelė turi dvi arterijas ir vieną veną.
12 nėštumo savaičių vaisiaus ultragarsas su Patau sindromu
Su trisomija 13 70% vaisių turi tachikardiją (padidėjusį širdies ritmą).
Be to, vaisiai, turintys Patau sindromą, gali anksti nustatyti vaisiaus augimo sulėtėjimą.
Vaisiuose su Patau sindromu pastebimas megacystis (pūslės padidėjimas).
Holoproencefalija vaisiuose su Patau sindromu (sutrikusia smegenų formavimusi) ir omfalocele yra dažniau kombinuoti požymiai, nustatyti vaisiaus ultragarsu 12 nėštumo savaitę.
12 nėštumo savaičių vaisiaus ultragarsas su Turnerio sindromu
Esant Turnerio sindromui, 50% vaisių yra tachikardija (širdies plakimas daugiau nei 160 dūžių per minutę) ir ankstyvos vaisiaus augimo sulėtėjimo apraiškos (vaisiaus dydis nustoja atitikti nėštumo amžių, paprastai nuo 8 nėštumo savaitės. Vaisiaus ultragarsas 12 nėštumo savaičių su Triploidy sindromu
Triploidijai būdingi ankstyvi asimetrinio tipo vystymosi sulėtėjimo požymiai.
Triploidijai taip pat būdinga bradikardija (širdies susitraukimų dažnis mažesnis nei 120 dūžių per minutę), holoproencefalija (smegenų dalijimosi į sekcijas pažeidimas ir, atitinkamai, neįmanoma normaliai psichinei vaiko raidai), omfalocelė (pilvo organų išsivertimas į išvaržos maišelį virkštelės srityje).
Užpakalinės kaukolės duobės cistos, kraujagyslių rezginio cistos. Cistos yra skysčių kaupimasis smegenyse. Nepalankus ženklas yra dvišalių cistų buvimas, nors izoliuotas vienos cistos buvimas smegenyse yra mažas (ypač gyslainės rezginio cistos), kitų chromosomų ligų žymenų nebuvimas nėra laikomas patologija ir reikalauja dinamiško stebėjimo.
Ankstyvoji pyelektazė (inkstų dubens padidėjimas) taip pat nurodo vaisiaus chromosomų patologijų žymenis.
Visi šie duomenys gali būti užregistruoti vaisiaus ultragarsu 12 nėštumo savaitę. Svarbu pažymėti, kad šių žymenų buvimas nėra diagnozė, kuri patikimai patvirtina vaisiaus chromosomų anomalijų buvimą. Jei ultragarsu nustatomi keli iš aukščiau išvardytų vaisiaus chromosomų patologijų žymenų, norint gauti vaisiaus kilmės medžiagą, rekomenduojama atlikti invazinę prenatalinę diagnostiką. Šios procedūros apima amniocentezę ir chorioninę biopsiją. Gavęs choriono (placentos) ar vaisiaus vandenų vietą, nustatomas vaiko chromosomų rinkinys (kariotipavimas). Tik kariotipai yra vaisiaus chromosomų anomalijos diagnozės priežastis.
Pirmojo trimestro patikra - ką reikia žinoti apie rodiklius ir rezultatus
Beveik kiekviena nėščioji yra ką nors girdėjusi apie pirmojo nėštumo trimestro patikrinimą (prenatalinė patikra). Tačiau dažnai net tie, kurie jį jau praėjo, nežino, kam jis tiksliai skirtas.
Būsimoms motinoms, kurios to dar nepadarė, ši frazė apskritai kartais atrodo bauginanti. Ir tai gąsdina tik todėl, kad moteris nežino, kaip tai padaryti, kaip interpretuoti gautus rezultatus vėliau, kodėl to reikia gydytojui. Šiame straipsnyje rasite atsakymus į šiuos daugelį kitų klausimų, susijusių su šia tema.
Taigi, ne kartą teko susidurti su tuo, kad moteris, išgirdusi nesuprantamą ir nepažįstamą žodžių atranką, į galvą ėmė piešti siaubingus paveikslus, kurie ją išgąsdino, todėl norėjo atsisakyti atlikti šią procedūrą. Todėl pirmiausia jums pasakysime, ką reiškia žodis „atranka“.
Atranka (angl. Screening - sorting) yra įvairūs tyrimo metodai, kuriuos dėl savo paprastumo, saugumo ir prieinamumo galima masiškai naudoti didelėse žmonių grupėse, norint nustatyti daugybę ženklų. Prenatalinis reiškia prenatalinis. Taigi galime pateikti tokį „prenatalinio patikrinimo“ sąvokos apibrėžimą.
Pirmojo nėštumo trimestro patikra yra diagnostinių tyrimų, naudojamų nėščioms moterims tam tikru nėštumo laikotarpiu, kompleksas, siekiant nustatyti didelius vaisiaus apsigimimus, taip pat netiesioginių vaisiaus patologijų ar genetinių anomalijų požymių buvimą ar nebuvimą.
Leidžiamas 1-ojo trimestro patikros laikotarpis yra 11 savaičių - 13 savaičių ir 6 dienų (žr. Skaičiuoklę, kaip apskaičiuoti nėštumo trukmę savaitėmis). Ankstesnė ar vėlesnė patikra neatliekama, nes tokiu atveju gauti rezultatai nebus informatyvūs ir patikimi. Optimaliausias laikotarpis laikomas akušerinėmis nėštumo savaitėmis.
Kas siunčiamas tikrintis per pirmąjį trimestrą?
Remiantis Rusijos Federacijos Sveikatos apsaugos ministerijos 2000 m. Įsakymu Nr. 457, prenatalinė patikra rekomenduojama visoms moterims. Moteris gali to atsisakyti, niekas jos nevers priverstinai į šiuos tyrimus, tačiau tai daryti yra labai neapgalvota ir kalba tik apie moters neraštingumą ir aplaidumą sau ir, svarbiausia, savo vaikui.
Rizikos grupės, kurioms prenatalinė patikra turėtų būti privaloma:
- Moterys, vyresnės nei 35 metų.
- Ankstyvo nėštumo nutraukimo grėsmės buvimas.
- Spontaniško (-ų) persileidimo (-ų) istorija.
- Ankstesnis užšaldymas (-ai) arba regresinis (-iai) nėštumas (-ai).
- Profesinių pavojų buvimas.
- Anksčiau diagnozuoti vaisiaus chromosomų anomalijos ir (ar) vystymosi defektai, atsižvelgiant į ankstesnio nėštumo atrankos rezultatus arba vaikų, gimusių su tokiais sutrikimais, buvimą.
- Moterys, kurios ankstyvuoju nėštumu sirgo infekcine liga.
- Moterys, vartojusios narkotikus, kuriuos nėštumo pradžioje draudė vartoti nėščios moterys.
- Alkoholizmo, narkomanijos buvimas.
- Paveldimos ligos moters šeimoje arba vaiko tėvo šeimoje.
- Esu glaudžiai susijęs su motinos ir vaiko tėvo santykiais.
Prenatalinė nėštumo savaitės patikra susideda iš dviejų tyrimo metodų - ultragarso atrankos 1 trimestrui ir biocheminės patikros.
Atrankinis ultragarsas
Pasirengimas tyrimui: jei ultragarsas atliekamas transvaginaliai (jutiklis įkišamas į makštį), specialaus pasiruošimo nereikia. Jei ultragarsas atliekamas transabdominaliniu būdu (jutiklis liečiasi su priekine pilvo siena), tada tyrimas atliekamas su pilna šlapimo pūsle. Norėdami tai padaryti, rekomenduojama nešlapinti likus 3-4 valandoms iki jo arba likus pusantros valandos iki tyrimo, išgerti ml vandens be dujų.
Būtinos sąlygos gauti patikimus ultragarso duomenis. Pagal normas atliekamas pirmojo trimestro tyrimas ultragarsu:
- Ne anksčiau kaip po 11 akušerinių savaičių ir ne vėliau kaip per 13 savaičių ir 6 dienų.
- Vaisiaus CTE (coccygeal-parietal dydis) yra ne mažesnis kaip 45 mm.
- Vaiko padėtis turėtų leisti gydytojui tinkamai atlikti visus matavimus, priešingu atveju, norint vaisiui pakeisti savo padėtį, reikia kurį laiką kosėti, judėti, vaikščioti.
Dėl ultragarso tiriami šie rodikliai:
- CTE (coccygeal-parietal dydis) - matuojamas nuo parietalinio kaulo iki coccyx
- Galvos apimtis
- BPR (biparietalinis dydis) - atstumas tarp parietalinių gumbų
- Atstumas nuo priekinio kaulo iki pakaušio
- Smegenų pusrutulių ir jo struktūros simetrija
- TVP (apykaklės vietos storis)
- Vaisiaus širdies ritmas (širdies ritmas)
- Žastikaulio, šlaunikaulio, dilbio ir blauzdos ilgis
- Širdies ir skrandžio vieta vaisiuje
- Širdies ir didelių indų dydis
- Placentos vieta ir storis
- Vandens kiekis
- Indų skaičius virkštelėje
- Vidinės gimdos kaklelio os būklė
- Gimdos hipertoniškumas ar jo nebuvimas
Gautų duomenų iššifravimas:
Kokias patologijas galima aptikti ultragarsu?
Pagal 1-ojo trimestro ultragarso atrankos rezultatus galime kalbėti apie šių anomalijų nebuvimą ar buvimą:
- Dauno sindromas yra 21 chromosomos trisomija, dažniausiai pasitaikantis genetinis sutrikimas. Aptikimo paplitimas yra 1: 700 atvejų. Prenatalinės patikros dėka Dauno sindromą turinčių vaikų gimstamumas sumažėjo iki 1 iš 1100 atvejų.
- Nervinių vamzdelių patologijos (meningocelė, meningomielocelė, encefalocelė ir kt.).
- Omphalocele yra patologija, kai dalis vidaus organų yra po priekinės pilvo sienos oda išvaržos maišelyje.
- Patau sindromas - trisomija 13 chromosomoje. Atsiradimų dažnis yra vidutiniškai 1: 10 000 atvejų. 95% vaikų, gimusių šiuo sindromu, miršta per kelis mėnesius dėl sunkių vidaus organų pažeidimų. Ultragarsas - greitas vaisiaus širdies plakimas, sutrikusios smegenų vystymasis, omfalocelė, lėtinantis kanalėlių kaulų vystymąsi.
- Edvardso sindromas - trisomija 18 chromosomoje. Pasikartojimo dažnis yra 1: 7000 atvejų. Dažniau pasitaiko vaikų, kurių motinos yra vyresnės nei 35 metų. Atliekant ultragarsą, sumažėja vaisiaus širdies susitraukimų dažnis, omfalocelė, nematomi nosies kaulai, viena bambos arterija vietoj dviejų.
- Triploidija yra genetinė anomalija, kai vietoj dvigubo rinkinio pastebimas trigubas chromosomų rinkinys. Tai lydi daugybė vaisiaus apsigimimų.
- Kornelijos de Lange sindromas yra genetinė anomalija, kai vaisius turi įvairių apsigimimų, o ateityje ir protinį atsilikimą. Atsiradimų dažnis yra 1: 10 000 atvejų.
- Smitho-Opitzo sindromas yra autosominis recesijos genetinis sutrikimas, pasireiškiantis medžiagų apykaitos sutrikimais. Dėl to vaikas turi kelias patologijas, protinį atsilikimą, autizmą ir kitus simptomus. Atsiradimų dažnis yra vidutiniškai 1: 30 000 atvejų.
Daugiau apie Dauno sindromo diagnostiką
Daugiausia nėštumo savaitę atliekamas ultragarsinis tyrimas, siekiant nustatyti Dauno sindromą. Pagrindinis diagnozės rodiklis yra:
- Apykaklės vietos storis (TVP). TVP yra atstumas tarp minkštųjų kaklo audinių ir odos. Apykaklės erdvės storio padidėjimas gali rodyti ne tik padidėjusią riziką susilaukti kūdikio su Dauno sindromu, bet ir tai, kad galimos kitos genetinės vaisiaus patologijos.
- Vaikams, sergantiems Dauno sindromu, nosies kaulas dažniausiai nėra vizualizuojamas savaitę. Veido kontūrai yra išlyginti.
Iki 11 nėštumo savaitės apykaklės erdvės storis yra toks mažas, kad jo neįmanoma tinkamai ir patikimai įvertinti. Po 14 savaičių vaisiui išsivysto limfinė sistema, ir šią vietą paprastai galima užpildyti limfa, todėl matavimas taip pat nėra patikimas. Chromosomų anomalijų dažnis vaisiui, priklausomai nuo apykaklės erdvės storio.
Dekoduojant 1-ojo trimestro atrankos duomenis reikia prisiminti, kad tik vienas apykaklės erdvės storio rodiklis nėra veiksmo vadovas ir nekalba apie 100% tikimybę susirgti vaiku.
Todėl atliekamas kitas 1-ojo trimestro patikros etapas - paimamas kraujas, siekiant nustatyti β-hCG ir PAPP-A lygį. Remiantis gautais rodikliais apskaičiuojama chromosomų patologijos rizika. Jei rizika, remiantis šių tyrimų rezultatais, yra didelė, siūloma atlikti amniocentezę. Tai yra vaisiaus vandenų surinkimas, kad būtų galima tiksliau diagnozuoti.
Ypač sunkiais atvejais gali prireikti kordocentezės - paimti virkštelės kraują analizei. Taip pat gali būti imamas chorioninio gaurelio mėginys. Visi šie metodai yra invaziniai ir kelia riziką motinai ir vaisiui. Todėl sprendimą dėl jų priėmimo moteris ir jos gydytojas nusprendžia kartu, atsižvelgdami į visą procedūros atlikimo ir atsisakymo riziką.
Pirmojo nėštumo trimestro biocheminis tyrimas
Šis tyrimo etapas būtinai atliekamas atlikus ultragarso tyrimą. Tai yra svarbi sąlyga, nes visi biocheminiai parametrai priklauso nuo nėštumo amžiaus iki dienos. Rodiklių normos keičiasi kiekvieną dieną. O ultragarsas leidžia nustatyti nėštumo trukmę tokiu tikslumu, koks reikalingas teisingam tyrimui. Duodant kraują, jau turėtumėte atlikti ultragarso nuskaitymo su nurodytu nėštumo amžiumi rezultatus pagal CTE. Be to, ultragarsu gali būti nustatytas užšalęs nėštumas, regresuojantis nėštumą, tokiu atveju tolesnis tyrimas nėra prasmingas.
Pasirengimas tyrimams
Kraujo mėginiai imami tuščiu skrandžiu! Šios dienos rytą nepageidautina net gerti vandenį. Jei tyrimas atliekamas per vėlai, gali būti girtas šiek tiek vandens. Geriau pasiimti maistą ir kąsnį valgyti iškart po kraujo paėmimo, nei pažeisti šią sąlygą.
Likus 2 dienoms iki nustatytos tyrimo dienos, iš dietos turėtumėte neįtraukti visų maisto produktų, kurie yra stiprūs alergenai, net jei niekada nebuvo jiems alergiški - tai šokoladas, riešutai, jūros gėrybės, taip pat labai riebus maistas ir rūkyta mėsa.
Priešingu atveju rizika gauti nepatikimus rezultatus žymiai padidėja.
Apsvarstykime, ką gali rodyti nukrypimai nuo įprastų β-hCG ir PAPP-A verčių.
β-hCG - chorioninis gonadotropinas
Šį hormoną gamina chorionas (vaisiaus „apvalkalas“), šio hormono dėka galima nustatyti nėštumo buvimą ankstyvosiose stadijose. Pirmaisiais nėštumo mėnesiais β-hCG lygis palaipsniui kyla, jo didžiausias lygis stebimas prieš nėštumą. Tada β-hCG lygis palaipsniui mažėja ir lieka nepakitęs visą antrąją nėštumo pusę.
- Dauno sindromas
- Daugiavaisis nėštumas
- Sunki toksikozė
- Cukrinis diabetas motinai
- Edvardso sindromas
- Negimdinis nėštumas (tačiau tai paprastai nustatoma prieš biocheminį tyrimą)
- Placentos nepakankamumas
- Didelė nėštumo nutraukimo rizika
PAPP-A - baltymas-A, susijęs su nėštumu
Tai yra nėščios moters organizme placentos gaminamas baltymas, atsakingas už imuninį atsaką nėštumo metu, taip pat atsakingas už normalų placentos vystymąsi ir funkcionavimą.
- Kornelijos de Lange sindromas
- Dauno sindromas
- Edvardso sindromas
- Ankstyvo nėštumo nutraukimo grėsmė
"+" Izoliuotas šio baltymo lygio padidėjimas neturi klinikinės ar diagnostinės vertės.
MoM koeficientas
Gavęs rezultatus, gydytojas juos įvertina apskaičiuodamas MoM koeficientą. Šis koeficientas rodo tam tikros moters rodiklių lygio nuokrypį nuo vidutinės normaliosios vertės. Paprastai MoM koeficientas yra 0,5–2,5 (daugiavaisio nėštumo metu iki 3,5).
Skirtingose \u200b\u200blaboratorijose koeficiento ir rodiklių duomenys gali skirtis, hormono ir baltymo kiekį galima apskaičiuoti kitais matavimo vienetais. Jūs neturėtumėte naudoti straipsnio duomenų kaip savo tyrimo normų. Rezultatai turi būti aiškinami kartu su gydytoju!
Tada, naudojant kompiuterinę programą PRISCA, atsižvelgiant į visus gautus rodiklius, moters amžių, žalingus įpročius (rūkymą), diabeto ir kitų ligų buvimą, moters svorį, vaisių skaičių ar IVF, apskaičiuojama rizika susilaukti vaiko, turinčio genetinių anomalijų. Didelė rizika yra mažiau nei 1 iš 380 rizikos.
Pavyzdys: Jei ataskaitoje nurodoma didelė rizika 1: 280, tai reiškia, kad iš 280 nėščių moterų, turinčių tuos pačius rodiklius, viena turės vaiką su genetine patologija.
Ypatingos situacijos, kai rodikliai gali būti skirtingi.
- IVF - β-hCG vertės bus didesnės, o PAPP-A - mažesnės už vidutines.
- Kai moteris yra nutukusi, gali padidėti hormonų kiekis.
- Esant daugiavaisiam nėštumui, β-hCG yra didesnis ir tokių atvejų normos dar nėra tiksliai nustatytos.
- Motinos cukrinis diabetas gali sukelti hormonų kiekį.
Padėkite suprasti 1 patikrinimo rezultatus. Jis buvo atliktas 13 savaičių. CTE 62 mm, TVP 0,1 mm, NK 3 mm. Niekur nėra jokių minimalių TVP standartų. HCME / l, PAPP-A 1801,5 TV / l. Viską perrašiau teisingai. Nežinau, ar aš ir MED sutampa. Pirmasis vaikas. 35 metai. Ačiū iš anksto
Atrodo, kad tai normalu. Svarbiausia yra tai, kad yra nosies kaulas, o TVP yra ne daugiau kaip 3 mm
Sveiki. Prašome pateikti 1 atrankos rezultatus. Buvo 13 savaičių. Vaisiaus širdies ritmas yra 155 smūgiai / min., CTE yra 74 mm, TVP yra 2,3 mm, BPR yra 21,0 mm, „Chorion / Placenta“ yra aukštai palei galinę sienelę. Nosies kaulas yra apibrėžtas. HCG 166,6 TV / L, atitinkantis 4,663 MoM, PAPP-A - 1,636 TV / L, atitinkantis 0,338 MoM. Antras vaikas. Man 37 metai. Ačiū iš anksto.
Man tas pats ultragarsas. Kraujas yra geresnis. Bet vis tiek buvau išsiųstas amniocentezei. Žemyn rizika 1:69. Taip pat reikia aplankyti genetiką. Aš nenoriu tavęs gąsdinti. Bet krauju viskas liūdna (((((.
Sveiki. Mano atrankos rezultatai yra tokie patys kaip jūsų. Kaip laikosi tavo kūdikis?
Prašau pasakyti, remiantis 1 atrankos rezultatais. Aš tai padariau 13 savaičių. KTR-66, KTR2-0.00, TVP -1.40, TVP2-0.00. PAPP-A -0,40, nemokamas hcg - 0,12 pagal gyvenimo ciklo programą. „Astraia papp-a“ programa - 0,44. Laisvas hcg - 0,16. Antras vaikas, 30 metų. Ačiū iš anksto.
Numatoma rizika dėl trisomijos
Sveiki, prašau atsakyti į mano klausimą. Aš turiu antrą nėštumą, 15 savaičių. Neseniai atlikau kraujo tyrimą (atranką) dėl Dauno patologijos. Rezultatas: Pagrindinė rizika: Trisomy 21 - 1: 577 Asmuo. rizika: Trisomy21 - 1: 11549; Pradinė rizika: Trisomy18 - 1: 1431;
Ind. Rizika: Trisomija: 28622;
Bazinė rizika: Trisomijos: 4484;
Trisomy Ind. Rizika: 89673
Sveiki, padėkite man iššifruoti atrankos rezultatus.
Ultragarsu: trukmė 12 savaičių 5 dienos, CTE 63,2 mm, širdies susitraukimų dažnis 154 smūgiai per minutę, TVP 1,60 mM, nosies kaulas 2,5 mm, BPR 18,1 mm, DB 9,4 mm.
Pagal BH: laisvas hCG beta subvienetas: 80,96 TV / L / 2,182 MoM
RAPP-A: 6,777 Me / L / 2,751 MΩ
Individuali rizika (pradinė padėtis + ultragarsas + HD):
Trisomija 21: 1: 2621
Trisomija 18: 1: 6382
Trisomy 13: 1: 20026
Jie parašė, kad serumo žymekliuose yra nukrypimų, ir išsiuntė juos konsultuotis genetikos specialistui.
Ar turėčiau jaudintis?
Sveiki. Beveik tokie patys tyrimai kaip ir kūdikiui? Aš taip pat nerimauju) ačiū iš anksto. Amžius nėštumo metu yra tas pats
Sveiki, pirmoji atranka parodė, kad tokie žmonės kaip mes yra paimti į astronautus, nėra jokių rodiklių nukrypimų, bet…. tik…. Smegenų „drugelis“ nėra simetriškas. Dešinysis pusrutulis yra šiek tiek didesnis nei kairysis. Man panika. Esu sena maža mergaitė, kuriai gimdyti antroji, man 34 metai. Nenoriu gimdyti paciento. Jie sakė atlikti ultragarsinį tyrimą 16 ir 20 savaičių, kad būtų galima stebėti būklę. Bijau, kad vėliau bus vėlu ...
Sveiki, padėkite iššifruoti analizes. Terminas - 12 savaičių 4 dienos. Svoris 54 kg. PAPP-A 0,71 (matavimo vienetai, išskyrus žodį IOM, nerašomi prieš skaičius). Nemokama hcgb- 1.62 (panaši į tik priekinę MOM). Ar šie rodikliai yra normalūs, nerimą kelia tai, kad nežinojau, kad jie ims kraują ir valgys, tačiau, atsakydami į mano komentarą, jie viską paėmė anksti.
Pasakyk man, ką tai reiškia? HChME / L \u003d 2,3 MOM PAPP-A 13 ng / ml \u003d 1,18 MOM ir 0,9 nmol / L \u003d 1,76 MOM
Ar tai gali būti Dauno sindromo požymis?
hgch 82.17 MoM 2.585
PAPP-A 3,056 MoM 0,552
Trisomija 18: 1: 2901
Trisomija 13: 1: 1380
Padėkite man iššifruoti pirmosios atrankos rezultatus
RAPP-A, 93МоМ
Šv. HCG 42,36 - 1,07 mėn
antras nėštumas, 12 savaičių, amžius 35 metai
Sveiki, padėkite man suprasti pirmosios atrankos rezultatą.
Ktr 54mm. Kaklo atlenkimas 1,10 mm. 0.77Mohm
PAPP-A 5,29 mIU / ml 1,97 Papildomas MoM
fb-hCG 70,8 ng / ml 1,40 Pakoreguotas Mohm
Biocheminis. rizika + NT< 1:10000 ниже порога отсечки
Amžiaus rizika 1: 314
Trisomija 13/18 + NT<1:10000 ниже уровня отсечки
34 metai, pirmasis vaikas
Laba diena, padėk man iššifruoti pirmosios atrankos rezultatus
vaisiaus širdies ritmas 152 dūžiai / min
TVP 1,50 mm venų srautas PI 1,00
Laisvas hCG 19,0 TV / L beta subvienetas yra lygus 0,440 MoM
RAPP-A 2,050 TV / L atitinka 0,714 MoM
Trisomija 21 1: 818 1: 16361
Trisomy 18 1: 2003<1:20000
Trisomy 13 1: 6282<1:20000
nėštumas 12 savaičių 6 dienos CTE
Laba diena. Vakar gavau 1 atrankos rezultatus, esu išankstinio šoko būsenoje, prašau padėti atsakant ...
Mano duomenys 39 metai, pirmasis IVF nėštumas, donoras. Tą pačią dieną pasidariau ultragarsą ir kraujo tyrimus.
Ultragarsas CTE 44 (11 savaičių ir 2 nėštumo dienos) TVP 1,7 mm, nosies kaulas vizualizuojamas 2,8 mm, širdies ritmas 158 dūžiai per minutę. Ultragarsu nėra patologijos požymių.
Kraujas b-hCG 109, NG / ml - 2,11 MΩ
rarr-r 2,58 medaus / ml - 1,39 Mohm
Biocheminė rizika 1: 162 viršija ribinę ribą
dvigubas bandymas 1: 160 viršija ribinę ribą
Amžiaus rizika 1: 179
Trisomija<1:ниже пороговой отсечки
Aš perskaičiau viską, ką radau ... Atrodo, kad ultragarsas ir kraujo rodmenys yra normalūs, tad kodėl kyla tokia didelė rizika?
pasakyk man pozhvluysta po 1 trimestro ultragarsu tai parodyta matyt kudikio dydis turėjau 13 savaičių. rodomas atstumo dydis 0,17 cm ar tai norma, ar ne? (as labai neramu
Laba diena! Padėkite man pasiūlyti atlikti brangias DNR procedūras pirmojo patikrinimo metu, ar verta, ar ne?
28 metai, pirmasis vaikas. 12 savaičių KTR 65,0 mm, TVP 1,6 mm, placenta eis žemai palei sieną, hCG 143,1 TV / L - 3,616 MoM, PAPP-A 2,465 TV / L-0,604 MoM, trisomija 21-1: 186, trisomija 18.13 yra norma. Nosies kaulas nustatomas (19 savaičių ultragarsas parodė 7,4 mm) ultragarsas ir biocheminiai parametrai rodo mažą chronomominės vaisiaus patologijos riziką. 19 savaičių dariau ultragarsinį tyrimą, viskas yra normalu. Genetikas, net atlikęs 2 ultragarsus, išvadoje parašė Tr 21 slenksčio riziką. Ar verta atlikti testą, o atrankos metu viskas gerai?
Padėkite paaiškinti 12 savaičių atranką
Sveiki. Padėk man suprasti. Man 33g. Nėštumas 2. Pirmasis patikrinimas buvo atliktas po 13 savaičių + 3d. Ultragarsas yra viskas gerai. Gydytojo analizės mane įspėjo ir buvau nukreipta pas genetiką. HCG 28,20 TV / L-0,833 MOM. RAPP-A 6.920ME / l-2.227MOM.
labas, padėk man tai išsiaiškinti. gydytojai nieko nesako. Man 31 metai, nėštumas yra antras. Pirmasis patikrinimas buvo atliktas per 12 savaičių + 5 dienas. Uzi viskas yra normalu, apykaklės vietos storis yra 1,60 mm, nosies kaulas yra nustatytas, coccygeal-parietal dydis yra 62,4 mm. Buvau nukreiptas pas genetiką ir nėštumui palaikyti geriu dyufastoną 1t × 3 kartus per dieną. Atlikęs šią analizę, gydytojas sumažino dozę iki 2 tablečių per dieną, netrukus mes jų visiškai nebebusime. HCG 109,00 TV / L -4,311 mM PAPP-A 1,290 TV / L -0,813 mM. Laukiama rizika: trisomijos 21 pradinė rizika 1: 519 individuali rizika 1: 258 trisomijos 18 pradinė rizika 1: 1258 individuali rizika< 1:трисомия 13 базовый риск 1: 3948 индивидуальные риск <1:20000. объясните пожалуйста, что не так?
Ar yra nosies kaulo dydis?
Turiu panašių duomenų, nosies kaulų ilgis yra 1,4 mm, to nepakanka, norma yra 3 mm.
Man pasakė, kad hormonai turėtų būti maždaug vienodi, aš turiu didelį skirtumą. Aš rizikuoju, vaikui gali būti Dauno sindromas, buvo paskirtas choriono gaurelio mėginys
Sveiki, kaip tavo kūdikis? Analizės yra maždaug tokios pačios; padidėjęs laisvas hCG beta subvienetas 218,20 TV / L / 4,914 Mohm
Sveiki! Pirmoji atranka parodė, kad viskas yra normalu, bet hCG 2.11 mama. Ką tai reiškia? Gydytojas manęs neiššifravo.
Sveiki! Pagalba iššifravus atranką buvo 11 savaičių ir 6 dienų, rodikliai: ktr61, hss171ud \\ m, tvp 1.7mm, nosies kaulas 2.0mm
Perskaitykite aukščiau pateiktą straipsnį, ten viskas yra išsami ir viskas aišku
labas, padėk man iššifruoti 1 patikrą 13 savaičių + 2 dienas, man 28 metai, trečias nėštumas, motinos serumo biochemija
laisvas hCG beta subvienetas 96,17 TV / L / 2,987 MoM
RPRR-A 11,690 TV / L / 2,337MoM
Sveiki! Man 25 metai, svoris 56,3 kg. Prašau papasakoti, ar yra patologijos pavojus, atlikdami šiuos 1 atrankos 12 n., 5 dienas rezultatus: nemokamas hCG beta subvienetas 50,70 TV / l / 1,182MoM, RPRR-A 3,870 TV / l / 1,062 MoM,
Būklė Pagrindinė rizika Individuali rizika
Trisomija 21 1: 928 1: 7415
Trisomy 18 1: 2192<1:20000
Trisomy 13 1: 6896<1:20000
Ultragarsas: vaisiaus širdies susitraukimų dažnis 169 k./min., CTE 57,0 mm TVP 2,00 mm
Vizualizuojamas nosies kaulas.
Veninio latako doplometrija: 0,88
Sveiki! Padėkite iššifruoti atranką, pzhl. Man 27 metai, svoris 56,1 kg.
Ultragarso terminas yra 12 savaičių 5 dienos. Iki PM 12 savaičių 1 diena.
hCGb 55,4 ng / ml 1,18
PAPP-A 3860,3 mU / L 1,19
Dauno sindromas 1: 14903 kraštas 1: 250
Edvardso sindromas 1: riba 1: 100
Patau sindromas 1: riba 1: 100
Turnerio sindromas 1: riba 1: 100
laba diena! Padėkite iššifruoti atranką. Man yra 23 metai. Antras nėštumas. Pirmasis neišnešiotas kūdikis!
Kaklo kaklelio raukšlės MoM - 0,92
Amžiaus rizika - 1: 1006
Biocheminė rizika T21 - 1: 798
Bendra rizika susirgti trisomija: 4200
Trisomija 13/18 + NT - 1: 10000
Nėštumo laikotarpis 12 savaičių ir 1 diena
Sveiki! Pasakyk man prašau. Man 35 metai. Terminas 13 savaičių. Ultragarso rezultatas: CTE-78mm, HR-165 smūgiai / min., TVP-1.3mm, nosies kaulų ilgis-2.1mm. Genetinė atranka: Dauno sindromas (pagal biochemiją) 1: 102 didelė rizika. Tai kraujo rezultatas.
padėk man iššifruoti, kitaip mano gydytojas nieko nepaaiškina, o tiesiog siunčia AFP ir hCG pristatyti.
KTP-78, TVP-2.30 PAPP-A 1.65 ir 1.76, Free hCG 3.18 ir 3.62. Nėštumas 13.6 savaitės. Pagal rizikos apskaičiavimą, Dauno sindromas 1: 655 (pagal astaria programą 1: 2310) Edvardso sindromas 1: 100000 (pagal Astaria programą 1: 51337) Patau sindromas 1: 100000 (pagal Astaria programą 1: 160135) Turnerio sindromas 1: Triplondija 1: 100000
Padėkite man iššifruoti mano 37 metų gimdymą 3. 1-ojo trimestro, 12 savaičių 4 dienų, atranka. Nustatomas širdies susitraukimų dažnis 164, CTE 59,6, TVP 2, nosies kaulas, veninio latako dopometrija 0,98. HCG 13,90 MEL / 0,492 MΩ, PAPP-A 0,506 MEL / 0,384 MΩ. TRISOMIJA 21-1: 169, trisomija 18-1: 404, trisomija.
Sveiki! Mano vardas Natalija, man 39 metai. Padėkite iššifruoti atranką 12 savaičių 3 dienų. HR / min, CTE - 60 mm, TVP - 1,1 mm, HCG 50,28 Me / L 1,270 MoM, PAPP-A 1,520 Me / L 0,452 MoM
Trisomija 21 - 1,86
Trisomija, 650
Trisomija, 510
Trisomija, 4137
Trisomy, 8632
Pagarbiai. Laukiu atsakymo
Prašau pasakyti, 1 patikra 12,5 dienų hCG rodikliai 44,8 TV / L 1,152 Mohm
PAPP-A 0,295 TV / L 0,227 MoM. „Uzi TVP-1,8mm KTR-78mm“
Pagalba. 28 metai.
12 savaičių 2 dienos.
Nosies kaulas yra apibrėžtas
HCG 147,4 TV / L yra lygus 3,596 MoM
PAPP-A 2,209 TV / L yra lygus 0,861 MoM
Trisomy21 pagrindinis 1: 781 individas 1: 1023
Trisomy18 basic 1: 1843 individas<1:20000
Trisomy13 pagrindinis 1: 5799 individas<1:20000
Sveiki! Padėkite man suprasti testų atranką. 1 Atsiųskite man savo atsakymus, kuriuose nėra b-hCG 13,2 ng \\ ml ir PAPP-A 1,8 μg \\ ml
Mano amžius yra 18 metų, ultragarsas buvo atliktas per 13 + 1 savaites. HR-152
HTCH-64,71 ME / l / 1 447 mw
Nosies kaulas: nustatytas; tris tarpinis vožtuvas Dopleris: regurgitacija; veninio latako dopleris: 1,10
Trisomy 21 Basic 1: 1131 individualus 1: 1358
Trisomy18 basic 1: 2847 individualus 1: 10855
Trisomy13 basic 1: 8908 individas<1:20000
Padėkite iššifruoti pirmosios atrankos rezultatus.
23 metų, ultragarsas buvo daromas 12 + 3 savaites.
PAPP-A 1.150 MoM (5.162 TV / L);
fb-hCG 0,840 MoM (34,25 TV / L);
Trisomija 21 ... 1: 20219
Trisomija 18 ... .1: 48221
Prašome padėti su dekodavimu! Pirmosios atrankos rezultatai:
29 metų amžiaus, svoris 60, aukštis 148 cm
Nėštumų skaičius: 3;
Nėštumo laikotarpis (SB) 12 savaičių + 6 dienos pagal CTE
Vaisiaus širdies ritmas 169 k./min
Chorionas / placenta: aukštai ant galinės sienos
Vaisiaus vandenys: įprastas kiekis
Nosies kaulas: apibrėžtas
HCG 97,1 TV / L laisvas beta subvienetas prilygsta 3,095 MoM
PAPP-A 1,273 yra lygus 0,487 MoM
Trisomy 21 bazinė rizika 1: 673 individuali rizika 1: 142
Trisomy 18 bazinė rizika 1: 1652 individuali rizika 1: 20 000
Trisomy 13 bazinė rizika 1: 5179 individuali rizika 1: 20 000
Ar tai rimta? Aš nuėjau pas genetiką 20 savaičių ultragarsu ((((((aš labai jaudinuosi ... aš jau ruošiuosi blogiausiam), nes genetikas teigė, kad Dauno sindromo rizika yra didelė ((((((
Laba diena! Padėkite suprasti pirmojo trimestro atrankos rezultatus. HR 166 smūgiai / min., CTE 50,0 mm, BPR 17,5 mm, TVP 1,20 mm, galvos apimtis 68,2 mm, aušinimo skystis 58,3 mm, šlaunų ilgis 6,1 mm Nustatomi nosies kaulai. Padarė 12 savaičių (nuo pirmos mėnesinių dienos). Ultragarso nuskaitymas nustatytas 11 savaičių ir 2 dienų. HCG 5,606 MΩ, PAPP-A 1,266 MΩ.
Pasakyk man prašau. 1 patikra 12 savaičių tiksliai ultragarsu yra labai gera
HCG 35,60 MEL / 0,925 MoM
PAPP-A 0,500 MEL / 0,259 MΩ
39 metai. Paskyrę konsultaciją su genetiku, nieko nepasakę, jie siunčiami diagnozuoti neveiksnumą. Aš netikėjau jais. Aš tai padariau kitoje klinikoje: terminas 12 + 6 ir tikrasis 13 + 1
HCG. 33,6 ng / ml / 0,35 MOM
PAPp-A 1,15 ml / ml / 0,80 MOM
Apykaklės storis 1,5 mm
Biocheminė rizika + NT 1: 351
Amžiaus rizika 1:88
Trisomija 13/18 + NT 1: 1894
Dabar galima atlikti neinvazinį prenatalinį tyrimą. Kaip tau sekasi?
Labas vakaras! Prašau pasakyti, kad gavote papp-a 0,18 mamos ir hgch 1,2 m analizę. Rašoma, kad koncentracija yra papp-a. Žymiai sumažėjo. 10 savaičių buvo ultragarsas), jokių patologijų nebuvo. Bet analizė mane gąsdina. Kaip būti tokioje situacijoje?
Koks tikslus ultragarso adresas?
Labas vakaras! Prašau pasakyti, analizė per 1 trimestrą per 12 savaičių ir 2 dienas, atlikta CTE, CTE 58 mm, vartų erdvės storis 1,8 mm, nustatomas nosies kaulas, motinos serumo „Freedom“ beta subvieneto hCG biochemija 12,48ME / l / 0,349MoM, PAPP-A 0,487 TV / L / 0,124 MoM, vaisiaus širdies susitraukimų dažnis nustatytas 160 BPM, Trisomy 21 bazinė rizika 1: 134, individuali rizika - 1: 882
Trisomy 18 bazinė rizika - 1: 317, individuali rizika 1:30
Trisomy 13 bazinė rizika 1: 998 Ind. Rizika 1: 107
Omphocele yra veikiamas. Papasakok, kaip visa tai suprasti, paaiškink visus šiuos rodiklius ir riziką.
Rizika parašyta maža .. Ką visa tai reiškia?
Ar radote omphacele ??
keisti rezultatai. greitai perdaryti kitoje vietoje. Ar jūs Maskvoje?
Sveiki! Man 43 metai, nėštumas 9, dukrai 22 metai, likusieji nėštumai yra medicininis abortas, vienas iš jų yra užšaldytas. Nėštumas neplanuotas. Paskutinės mėnesinės yra 16/11/11. Lapkričio mėn. Vėlavimas.
ultragarsas (atranka) atskleidė U 2a klasės gimdos vystymosi anomaliją, pasak AFSC. Dėl pertvaros gimdoje jie sužinojo apie nėštumą 12 savaičių. paraovarinė cista kairėje, kairysis vamzdelis ir kiaušidė, pasak gydytojos, jau patyrė su amžiumi susijusių pokyčių ir neveikia. Menstruacijos trunka 1 dieną per dieną yra neskausmingos ir visada „pagal grafiką“, kas mėnesį mažai kas 8 metus (apytiksliai). Visi gydytojai yra nuostolingi, todėl rinkinys yra 100% nevaisingumas, bet aš nežinau, kas tai yra ... 2016 m. gruodžio 1 d. terminas buvo 12 savaičių. Patikrinimas buvo skubiai atliktas: 12 savaičių 4 dienos. HR158 / min, ritmiškas, TVP 2,1-normos, nosies kaulai yra 2,6 mm, viršuje. žandikaulis 7,7 mm, IV skilvelis 2,0 mm, atvirkštinis neregistruotas, PI-0,77. BPR-16,1mm, specifinių savybių nenustatyta.
Biochemija tą pačią dieną: fb-hCG-60,2 ng / ml 1,46 MoM, PAPP-A-4,44 1,42 MoM
Biocheminė rizika + NT 1: 225 viršija ribinę ribą, dvigubas testas 1: 165 viršija ribą, amžiaus rizika 1:32 viršija trisomiją 13/18 + NT<1:10000ниже порога отсечки.Скрининг от "ИНВИТРО".
Ji buvo užregistruota 2016 m. Gruodžio 7 d. Priešgimdyminėje klinikoje, parodė ultragarsinį tyrimą, sakė, kad neatsižvelgiama į diagnostinių (mokamų) centrų biochemiją, tik iš specialios įstaigos, kurioje dirba specialistai (suprantama, savivaldybių), rezultatai, jie vėl paėmė kraują, pietų metu jie ne dėl pasninko ir kt. Iki šiol rezultatų nėra, laikas bėga, smegenys „sprogo“. Tai baisu, todėl dėl amžiaus aš taip pat suprantu, kad rizika yra didelė, atsižvelgiant į vystymosi anomalijas. Aš einu iš proto ... būčiau dėkingas už atsakymą ...
Jums kyla didelė rizika vien dėl jūsų amžiaus. Bet tai nereiškia, kad turite konkrečią riziką, o tiesiog amžiaus grupę. Manau, atsižvelgiant į jūsų istoriją, šis nėštumas yra Dievo dovana. Laikykis ir būsi laimingas. Kaip dabar?
Laba diena! Padėkite man susitvarkyti su atrankos rezultatais! Ultragarsas yra geras. Nėštumas 13 savaičių
Žymekliai: konc. vienetas. Kor. MAMA
hCGb. 11,1 nh / ml. 0,34
PAPP-A. 1870,0 mU / l 0,70
padėkite atsieti 60,0 mm CTE. širdies susitraukimų dažnis 150,0 plaka BPR 22,0 mm. virkštelės 3 kraujagyslės. laisvas hCG 133,5 TV / l beta subvienetas atitinka 4,249 m. PAPP-A 1,448 TV / L yra lygus 0,730. trisomijos 21 bazinė rizika 1: 112 ind. rizika 1 //: 40, 18 trisomijos bazinė rizika 1: 268, ind. rizika 1: 5367, trisomija 13 1: 843, ind. rizika 1: 16865
Sveiki, padėkite iššifruoti 1 atranką 12 savaičių 6 dienų: ktr 65 bpr 20 budėjimo režimu 63 db 10,1 hs 143 tvp 1,93 nosies kaulai yra vizualizuojami 1,78 ir kraujo tyrime mačiau tik 1: 83 riziką, kam bijoti?
padėk iššifruoti prašau
Berta HCG nemokamai (mama) 11,14 savaitės (1,13)
Apskaičiuokite riziką dėl trisomijos 13/18 (įskaitant NT) 1: 10000, o tai yra maža rizikos vertė.
Kaklo raukšlė (1,72)
Amžiaus rizika (1: 1014)
Biocheminė rizika T21 (1: 7157)
Bendra trisomijos 21 rizika (1: 1992)
Laba diena, mes atlikome atranką 13,3 savaitės. Monochorioniniai monoamnioniniai dvyniai. ON ultragarsu vienas vaikas 13,3 savaitę, antroji - 12,6 savaitę CTE pirmuose 72 mm, antrame 64 mm, TBP 2 mm, antrame 1,9 nosies kaulo ilgis pirmuose 2,4 mm, antrame 1,8 mm. Pirmojo kūdikio šoninių skilvelių gyslainės rezginys nebuvo reikšmingas, antrajame jis nebuvo aiškus. Po 14 dienų išsiųstas kontrolei. Pasakyk man, ką reiškia šie rezultatai, paskyrimas nėra greitas, gydytojas nieko nepaaiškina.
Prašau, pasakykite man, kad pirmoji patikra buvo perduota visiems rodikliams. Paprastai, išskyrus PAPP-A, ji nuleista, pasakykite, ar verta panikuoti?
Elena, mes turime tą pačią problemą. Ar ką nors sužinojai?
Laba diena. Padėkite iššifruoti pirmąją atranką.
Antras nėštumas, man 30 metų. ultragarsinis tyrimas buvo atliktas 12 savaičių 1 dieną
šlaunies ilgis - 8,7 mm
nosies kaulas: apibrėžtas
Apykaklės vietos storis 1,8 mm
nosies kaulų ilgis 2,2 mm
kraujotaka veniniame kanale nėra sutrikusi Pi - 1.2
HCG: 70,12 TV / L / 1,706 MoM
PAPP-A: 1.613 TV / L / 0.439 MoM
Trisomy 21 bazinė rizika 1: 637, individuali rizika 1: 1185
Trisomijos 18 pradinė rizika 1: 1549, individuali rizika 1: 30986
Trisomy 13 bazinė rizika 1: 4862, individuali rizika 1: 24111
PAPP-A: pažeminta, ar verta panikos?
Laba diena. Padėkite iššifruoti pirmosios atrankos rezultatus.
Nėštumas 12 savaičių 6 dienos
Vaisiaus širdies ritmas 154 dūžiai / min
Nosies kaulai yra apibrėžti
Laisvas beta subvieneto hCG 3,29 TV / L / 0,086 MoM
PAPP-A 0,454 ME / l / 0,129 MoM
Amžius 30 metų
Pradinė rizika 1: 648
Ind. 1 rizika: 12966
1 pradinė rizika: 1592
Individualus. Rizika 1:89
Pradinė rizika 1: 4991
Individualus. 1 rizika: 1454
Sveiki, man 23 metai, svoris 63,1, nėštumas, atranka vyko 12 ir 6 savaites, iššifruokite, prašau, nerandu sau vietos. KTR-65.0.VP-1.20.HG-42.90 (atitinka 1.270 MoM Trisomy 21-1: 040 (pradinis taškas), 1: 1568 (individualus). Trisomy 18 1: 2555 (b) ir 1: 49387 (i). Trisomy 131: 8011), PAPP-A-1.241 (atitinka 0,428 MoM). (b) ir 1: 45899 (ir) labai dėkoju iš anksto.
man 33 metai, svoris 48 kg, 1 nėštumas, 1 vaisius, gripas buvo 5 savaičių.
Ultragarsas (12 savaičių 0 dienų) - CTE 57 mm, TVP 1,1 mm, nosies kaulo vizualizacija 1,9 / 1,9 mm. Ultragarso rizika 1: 3090
Kraujas (praėjus 12 savaičių ir 6 dienų) - hCG 143 ng / ml, PAPP-A 7,64 mIU / ml. Kokia yra kraujo rizika?
ar yra pagrindo nerimauti dėl ligos ankstyvosiose stadijose?
Laba diena! Padėkite man tai išsiaiškinti! 1 patikra buvo atlikta per 12 savaičių ir 5 dienų, po ultragarsinio tyrimo jie atliko 13 savaičių. Man 30 metų, mes imamės 2.
Vaisiaus širdies ritmas 158 dūžiai / min
Nosies kaulai 2,2 mm (jie sakė, kad žemiau normos, norma yra nuo 2,3 mm), nedelsiant išsiųsti duoti kraujo.
Rezultatai: bHgch 30,94 TV / l 0,745 MoM, PAPP-A 12,410 TV / l 2,294 MoM
Trisomy 21 bazė: 1: 632 individas: 1: 387
Trisomy 18 bazė: 1: 1574 individualus: 1: 1752
Trisomy 13 bazių: 1: 4931 asmuo: 1: 20000 Pagalba, prašau!
Sveiki! Prašau padėti man išsiaiškinti 1 trimestro atrankos testus.
CTE: 68 mm 13 savaičių 1 d
Žymeklis. Konc. Vienetas. Corr. Mama
hCGb. 152.8. ng / ml. 4.46
Papp-a. 446.0. mU / L. 0,13.
Sveiki. Man 39 metai. Yra 17 metų sūnus. Mano vyrui 29 metai. Po 11 savaičių ir 1 dienos buvo patikrintas 1 trimestras.
HCG 22,60 TV / L 0,472 MOM
RAPP-A 1,060 TV / L 0,629 MOM
Trisomy 21 bazinė rizika 1:84; individuali rizika 1: 1675
Trisomijos 18 pradinė rizika 1: 188; individuali rizika 1: 3767
Trisomijos 13 pradinė rizika 1: 595; individuali rizika 1: 11898
Siunčiami į genetiką. Genetikas reikalauja invazinio tyrimo. Padėk man suprasti.
prašau pasakyti, ar mano analizė normali?
PAPP-A 1 5,40 mIU / ml
β-hCG (laisvas β-HCG) 21.18
β-HCG (laisvas β-HCG) (MOM) 0,59
trukmės savaitės svoris 57kg 29 metai
Sveiki, padėkite man išsiaiškinti 38 antrojo nėštumo vaisiaus širdies ritmas 154 dūžiai / min. PR 75,0 mm. TVP 2,10 mm. Nustatomas nosies storis. Laisvas HCG beta subvienetas 21,70 TV / L / 0,673MoM. PAPP-R: 13 190 TV / L / 2,648MoM. Trisomija 21. pradinė rizika 1: 126. Individas 1: 2524. Trisomijos 18 pradinė rizika 1: 324 individai 1: 6483 Trisomijos 13 bazinė rizika 1: 10 12. individualus<1:20000
Kaip nustatyti analizių normalumą?
Vaisiaus širdies ritmas 158 dūžiai / min., CTE 75 mm, TVP 1,5 mm, nosies kaulas nustatytas 1,9 mm, laisvosios beta vieneto 71,32 TV / l / 2,657MoM, PaPP-A 5,286 TV / l / 1,235. Terminas 13 savaičių. ir 4 dienas
Man 37 metai, pirmas nėštumas, ilgai lauktas patikrinimas: 75,0 CTE; TVP1.40; BPR 22,9; OG 87,0 ultragarsu be patologijų, bet kraujas: HCG 1,397 MoM; PAPP-A 0, 244MoM. Jie kelia didelę trisomijos 21 riziką - 1:41. Nurodytas atlikti neinvazinį prenatalinį DNR tyrimą. Klausimas, kurį šis testas tikrai parodys, ar yra kitų testų. Punktūra man nėra rodoma kaip paveldima trombofilija. (dūris fraxiparine)
Sveiki! Pagalba analizuojant analizę: 3 nėštumas. 30 metų
ultragarsinis nuskaitymas 1 trimestras 2017 05 16 (numatomas laikas yra 10 savaičių. 4 dienos)
fetometrija: CTE 48 mm. embriono dydis \u003d 11 savaičių. 5 dienos
nosies kaulas 2,2 mm.
genų patikra: nuo 2017 05 17 (ultragarsu buvo svarstoma 11 savaičių, 5 dienas)
papr-A \u003d 0,53 MAMA. HCG-3.12 MAMA
Dauno sindromo liga
Amžiaus rizika 1: 810 ……… .. Įvertinta rizika 1: 184 - didelė rizika
Dauno sindromo liga tik biochemijos būdu
Amžiaus rizika 1: 810 ……… .. Įvertinta rizika 1:28 - Didelė rizika
Likusi dalis yra mažos rizikos rodikliai.
Kyla klausimas ... kokia savaitė skaičiuojama? Po 10 ir 12 savaičių tyrimai bus normalūs, jei po 11 savaičių padidės žCG rizika.
IOM išverstas į kitą vienetą (ng / ml) ... naudojant mediana
Kurią savaitę skaičiuoti? jei paskutinių mėnesinių 1 diena. 2017.03.03
Laba diena. Pagalba dėl atrankos rezultatų.
Ultragarsas ir kraujo tyrimas 12 savaičių 5 dienos
Vaisiaus širdies plakimas: nustatytas, širdies susitraukimų dažnis 166 dūžiai / min. PI: 0,91
Apykaklės storis: 1,6 mm
Vizualizuojamas nosies kaulas: 2,1 mm
Kaukolės skliauto kaulai: b / o
Smegenų struktūros: M-echo: b / o
Priekinė pilvo siena: b / o
Gyslainės rezginys: b / o
IV skilvelis: keturių kamerų širdies pjūvis: b / o
Šlapimo pūslė: b / o
Viršutinė ir apatinė galūnės: b / o
Trynio maišelis: nėra vizualizuotas
Amnionas: savybės: b / o
Pageidautina chorioninio gaurelio lokalizacija: užpakalinė gimdos sienelė, storis 13 mm
„Orion“ struktūra: b / o
Gimdos sienelių narys: b / o
Kiaušidės: dešiniajame geltonkūnyje 23mm
Išvada: progresuojančio nėštumo ultragarsiniai požymiai, 13 savaičių
Kraujo tyrimo duomenys:
PRISCA I trimetersr testas
Su nėštumu susijęs baltymas A (PAPP-A): 0,95 mMU / ml
Laisvas b-subvienetas 26,40 ng / ml
Sveiki. Padėkite man tai išsiaiškinti. Nėštumas 14 savaičių. Nemokamas beta subvienetas 18,50 TV / L 0,568 MoM. PAPP - A 0,667 ME / l 0,193. Trisomy 21 1: 471 ir Trisomy 18 1: 122 Ką pasakys genetikas?
Laba diena! Aš prašau jūsų patarimo.
2 nėštumas, 13 savaičių ir 3 dienas. 40 metų. Svoris 70,4. Ultragarsu ir krauju:
CTE 72 mm, BPR 22 mm, LZ 29 mm, OG 82 mm, aušinimo skystis 71 mm, šlaunikaulio ilgis 11 mm. Širdies ritmas 158.
TVP 2,1 mm. Vizualizuojami nosies kaulai, 2,6 mm.
Choriono storis yra 19 mm, išilgai gimdos užpakalinės sienos. Išilgai gimdos užpakalinės sienelės išsidėstęs 47 mm skersmens intersticinis-subserozinis miomatinis mazgas. Miometrio hipertoniškumas palei priekinę gimdos sienelę.
Laisvas hCG beta-subvienetas 23,30 TV / L / 0,658 MoM.
PAPP-A 2,170 TV / L / 0,616 MoM.
Pradinė rizika: trisomija: 69. Trisomija: 174. Trisomija: 545.
Individualus. trisomijos rizika: 827. Trisomija: 3486. Trisomija: 2476.
34 metai. Ketvirtasis nėštumas. 1- cezaris. 2 - persileidimas. 3 - sušalę. Štai čia 4-asis: 1 trimestro patikra esant x 18 rizikai 1:67, x 135 rizikai 1: 136. Panika-isterika !! Ginekologas siuntė mane į genetiką, tačiau iškart perspėjo, kad reikia paskirti auskarą ir greičiausiai abortą. Dietos ji laikėsi tik dieną prieš tyrimą ir net tada rekomendavo ne gydytoja, o pati. Gydytojas nieko neperspėjo, išskyrus atvežimą apie tuščią skrandį (bet tai kvailai suprantama)) Kas turėjo tokius ar panašius rodiklius? Kokia esmė?
Sveiki, kas gali padėti iššifruoti pirmojo trimestro patikros rezultatus?
30 metų, svoris 67 kg, 2 nėštumas
ultragarsu - 11 savaičių 5 dienos: CTE 50 mm, TVP 2,7 mm, širdies ritmas 185 k./min
krauju - 12 savaičių 0 dienų: fb-hCG 59,8 ng / ml (1,45 papildomas MoM), PAPP-A 4 mlU / ml (1,86 papildomas MoM).
Biocheminė rizika + NT 1: 386 (žemiau ribinio taško)
Dvigubas bandymas 1: 4893 (žemiau ribinio taško)
Amžiaus rizika 1: 576
Trisrmia 18 + NT mažiau nei 1: 10000 (žemiau ribinio taško)
Sveiki, prašau pasakyk man. Man buvo atliktas 1 trimestro patikrinimas. 12 savaičių imunologinis tyrimas. Baltymų, susijusių su nėštumu, kiekio kraujyje tyrimas 6,563 mlu / ml 2,47 MOM. Žmogaus chorioninio gonadotropino kiekio kraujyje tyrimas 49,14 lu / ml 1,42MOM. Oologas išsiųstas perenatologui? Pasakyk man, ką tai reiškia. Ir kas man ten gresia analizuojant?
Pridėti komentarą Atšaukti atsakymą
Ar viską žinai apie peršalimą ir gripą?
© 2013 ABC of health // Vartotojo sutartis // Asmens duomenų politika // Svetainės žemėlapis Svetainės informacija yra skirta tik informaciniams tikslams ir nereikalauja savęs gydymo. Norėdami nustatyti diagnozę ir gauti gydymo rekomendacijas, būtina kreiptis į kvalifikuotą gydytoją.




